Clear Sky Science · es
Tumouroides pulmonares como plataforma de prueba para terapia CAR T de precisión
Por qué importan los modelos pulmonares diminutos para los pacientes
El cáncer de pulmón sigue siendo el cáncer más letal en todo el mundo, en gran parte porque cada tumor es distinto y con frecuencia aprende a evadir los tratamientos. Este estudio presenta una forma de cultivar réplicas diminutas y específicas de los tumores pulmonares de cada paciente en el laboratorio y usarlas como banco de pruebas para terapias inmunes avanzadas llamadas células CAR T. Al comparar estos “mini‑órganos” tumorales con organoides pulmonares sanos emparejados del mismo paciente, los investigadores muestran cómo los médicos podrían algún día predecir qué terapias funcionarán, cuáles fracasarán y cómo evitar efectos secundarios peligrosos antes de tratar al paciente.
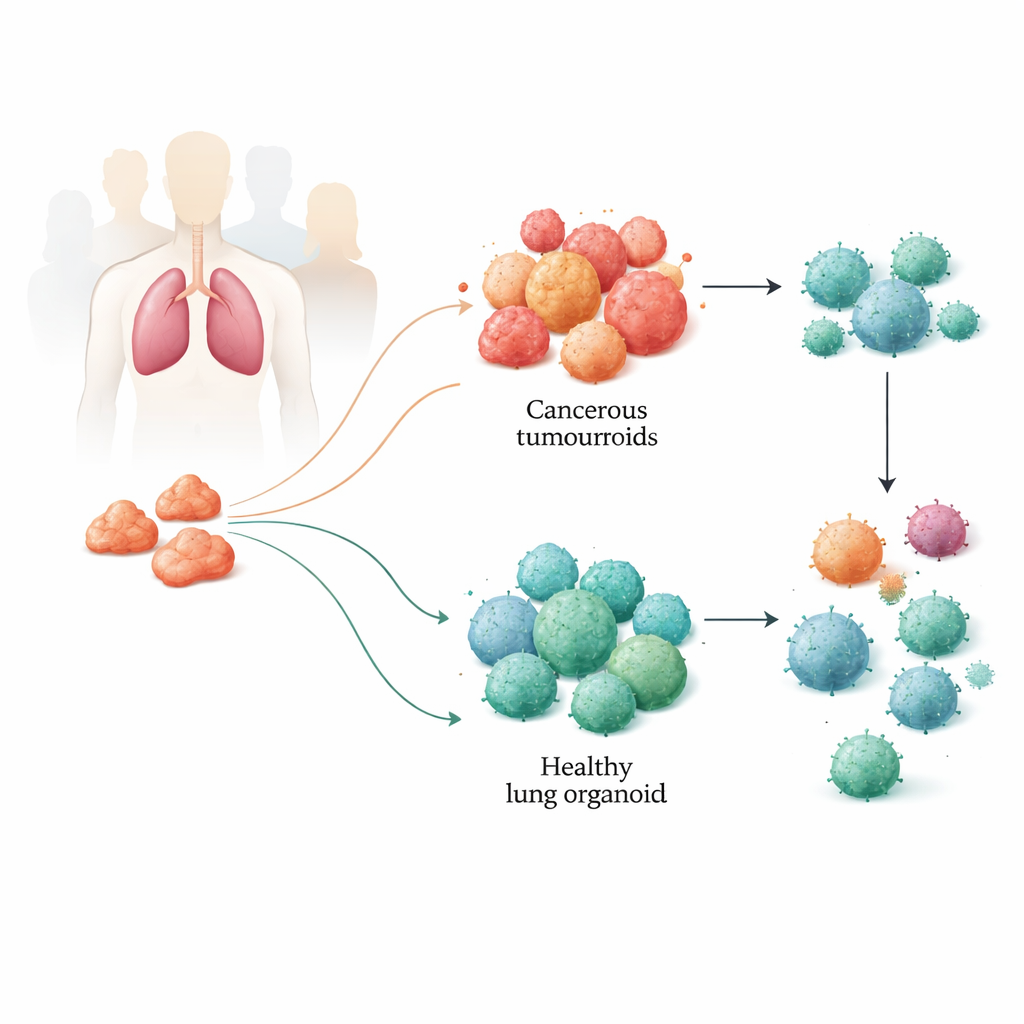
Construyendo pulmones en miniatura a partir de tejido del paciente
El equipo recogió muestras de tumor y tejido pulmonar sano cercano de pacientes sometidos a cirugía por cáncer de pulmón. A partir de esas muestras, cultivaron estructuras tridimensionales conocidas como organoides: tumouroides derivados del tejido canceroso y organoides sanos procedentes del pulmón normal. Estas pequeñas esferas se autoorganizan y pueden mantenerse vivas durante muchos meses. Análisis genéticos, epigenéticos y proteicos detallados mostraron que los tumouroides conservaban las características moleculares clave de los tumores originales, incluidas mutaciones comunes del cáncer de pulmón y su compleja mezcla de tipos celulares. Los organoides sanos, a su vez, mantuvieron las señas de identidad del tejido pulmonar no canceroso, proporcionando a los investigadores un modelo fiable en paralelo del tumor y del pulmón normal de cada paciente.
Reflejando las respuestas a fármacos del mundo real
Para comprobar si estos mini‑órganos reflejan realmente lo que ocurre en los pacientes, los investigadores expusieron los tumouroides a las mismas quimioterapias y fármacos dirigidos que los pacientes ya habían recibido. Mediante imágenes de células vivas y ensayos de viabilidad, encontraron que los tumouroides a menudo se comportaban como los tumores originales en la clínica: las muestras de pacientes cuyos cánceres resistieron un fármaco tendían a ser resistentes en el cultivo, mientras que los tumouroides de respondedores parciales mostraban mayor sensibilidad. El perfilado proteómico —medir miles de proteínas a la vez— reveló patrones vinculados a la resistencia a fármacos, como niveles elevados de moléculas previamente asociados con malas respuestas a quimioterapia con platino. Estos hallazgos sugieren que los tumouroides podrían usarse para anticipar si un fármaco concreto es probable que beneficie a un paciente individual.
Pruebas a medida de células inmunes de nueva generación
El eje central del estudio es una cadena de trabajo para personalizar la terapia CAR T, un enfoque potente en el que las células T del paciente se modifican para reconocer marcadores específicos en las células cancerosas. Los científicos primero examinaron el tejido tumoral y el sano, así como sus organoides coincidentes, en busca de posibles moléculas objetivo en la superficie celular. A continuación generaron paneles de células CAR T —empleando un método de edición genética sin virus— para reconocer objetivos prometedores como HER2 o PDL1, presentes en algunos cánceres de pulmón. Al cocultivar estas células CAR T con tumouroides y organoides sanos, pudieron evaluar de forma simultánea cuán fuertemente se activaban las células inmunes, cuánto daño causaban al tumor y si perjudicaban al tejido pulmonar de apariencia sana.
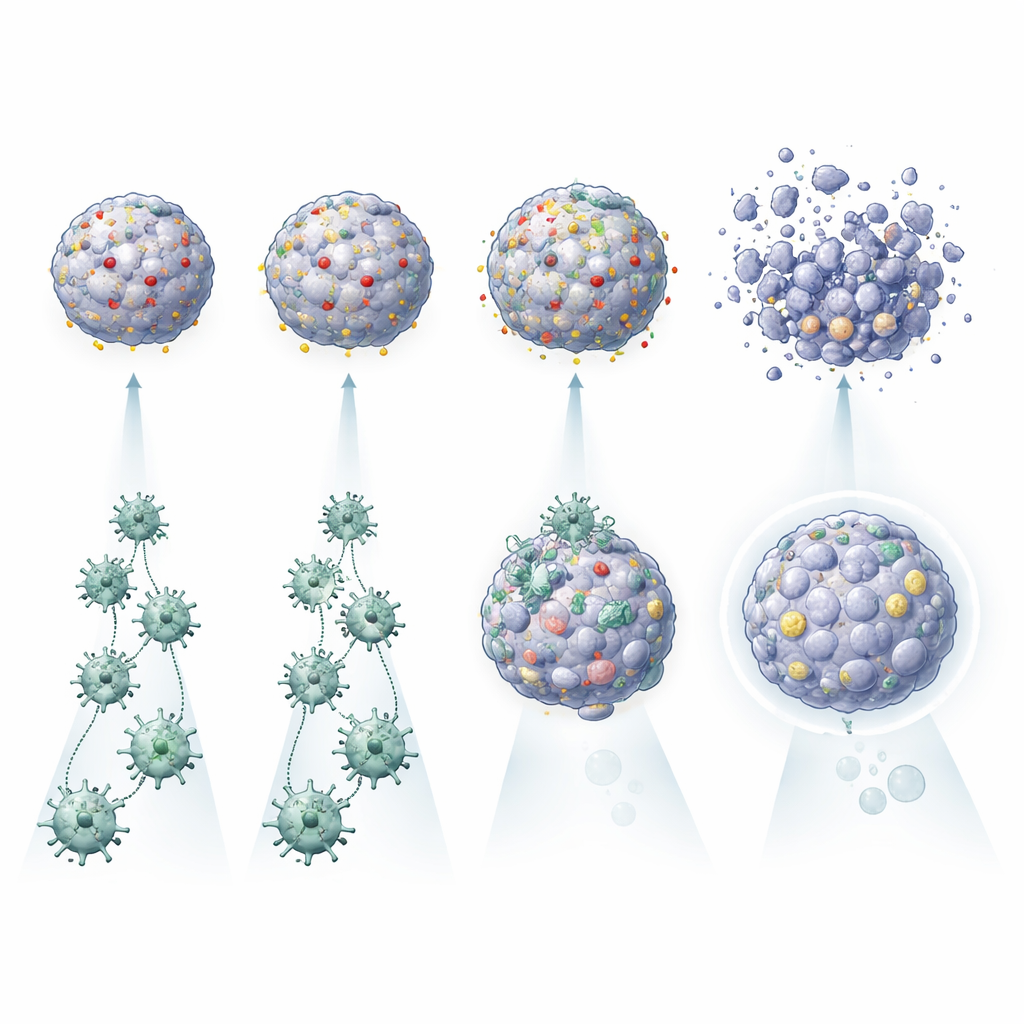
Descubriendo por qué algunos tumores resisten a las CAR T
Un resultado llamativo fue que la activación de las células CAR T por sí sola no garantizaba la destrucción efectiva del tumor. En los tumouroides de algunos pacientes, las CAR T se activaron y liberaron moléculas inflamatorias pero solo dañaron modestamente los mini‑órganos cancerosos. En otros, especialmente en aquellos con muchas copias del antígeno objetivo en la superficie tumoral, las mismas CAR T destruyeron los tumouroides con mucha mayor eficacia. La plataforma también captó influencias más sutiles: los tumouroides que secretaban ciertas citocinas, como IL‑6, parecían favorecer una mejor actividad de las CAR T, mientras que aquellos ricos en proteínas asociadas a la autofagia y la evasión inmune, o capaces de aumentar drásticamente PDL1 en condiciones inflamatorias, eran más difíciles de eliminar. Al comparar cada tumor con sus propios organoides sanos, el equipo también pudo identificar pacientes para los que un determinado diseño de CAR podría respetar el tejido pulmonar normal —o presentar riesgos inaceptables.
Qué podría significar esto para la atención oncológica futura
En términos sencillos, este trabajo demuestra que los tumouroides pulmonares derivados del paciente pueden actuar como “muñecos de choque” realistas tanto para fármacos estándar como para terapias inmunes sofisticadas. El modelo reproduce las respuestas reales de los pacientes al tratamiento, revela por qué algunos tumores sucumben mientras otros resisten y señala cuándo un enfoque CAR T prometedor podría también dañar las células pulmonares sanas. Aunque se necesita un mayor perfeccionamiento, esta plataforma apunta hacia un futuro en el que los oncólogos utilicen los mini‑tumores del propio paciente para elegir y afinar terapias —incluidas CAR T a medida— antes de exponer al paciente a sus riesgos.
Cita: Ehlen, L., Farrera-Sal, M., Szyska, M. et al. Lung tumouroids as a testing platform for precision CAR T cell therapy. Nat. Biomed. Eng 10, 815–831 (2026). https://doi.org/10.1038/s41551-025-01594-3
Palabras clave: cáncer de pulmón, organoides, terapia con células CAR T, medicina de precisión, resistencia a la inmunoterapia