Clear Sky Science · es
La entrega mediada por exosomas de un inhibidor de miRNA-1290 potencia la inmunidad de células T de memoria residentes en tejido dependiente de JNK en el cáncer de próstata
Por qué importa esta investigación
Para muchos hombres, el cáncer de próstata es una amenaza de desarrollo lento que puede volverse repentinamente letal cuando deja de responder a los tratamientos estándar. Este estudio explora una vía novedosa para volver a poner el propio sistema inmunitario del cuerpo contra la enfermedad, usando diminutos paquetes de entrega naturales de las células para llevar un "interruptor" genético directamente al tumor. El trabajo apunta a un futuro en el que el cáncer de próstata podría controlarse no solo con fármacos que actúan sobre el tumor, sino también rearmando con precisión a las células inmunitarias que residen en su interior.
Un pequeño interruptor genético con gran impacto
En el centro del estudio está un fragmento corto de material genético llamado miRNA-1290. Estos microARN actúan como afinadores finos de muchos genes a la vez y pueden favorecer o restringir el cáncer. Trabajos previos habían vinculado niveles altos de miRNA-1290 con tumores agresivos, pero su papel en el cáncer de próstata y su valor como diana terapéutica seguían sin estar claros. Los autores confirmaron primero que miRNA-1290 está efectivamente elevado en tumores prostáticos de ratón. A continuación diseñaron un "inhibidor" complementario que se une a miRNA-1290 y bloquea su acción, con la esperanza de que suprimirlo frenara el crecimiento tumoral y modificara el comportamiento de las células inmunitarias dentro del cáncer.
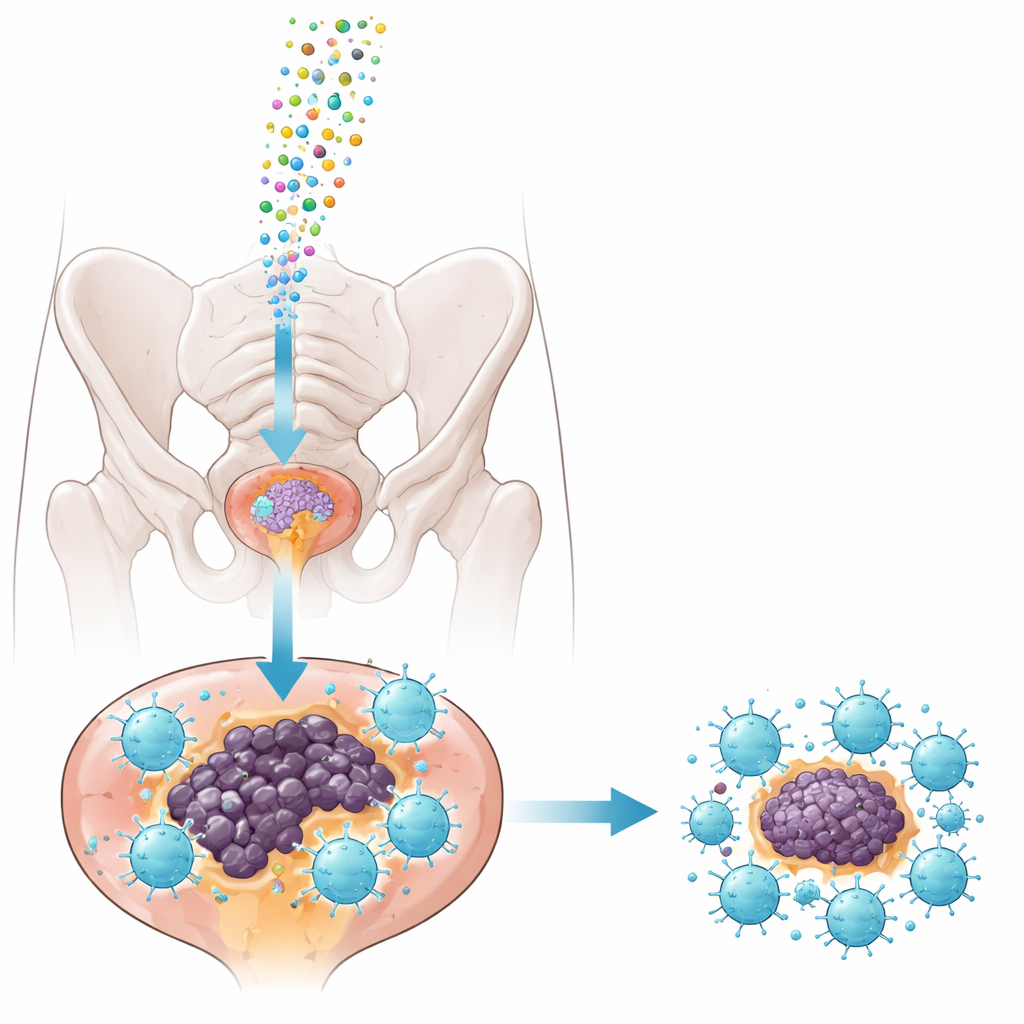
Mensajeros diminutos: los exosomas como vehículos de entrega
Para llevar el inhibidor de forma segura a los tumores, el equipo recurrió a los exosomas: burbujas a nanoescala liberadas de forma natural por las células que pueden transportar ARN. Extrajeron exosomas de una línea celular de cáncer de próstata de ratón, los purificaron cuidadosamente y los cargaron con el inhibidor de miRNA-1290 o con una secuencia control inocua. Las pruebas mostraron que los exosomas eran uniformes en tamaño, mantenían sus marcadores superficiales habituales y eran rápidamente captados por el tejido tumoral cuando se inyectaron directamente en los tumores prostáticos en un modelo murino bien establecido (ratones TRAMP). Es importante que el tratamiento no alteró la función hepática ni renal ni el peso corporal en animales sanos, lo que sugiere que el enfoque es relativamente seguro en las dosis utilizadas.
Tumores más lentos e inmunidad local más fuerte
Cuando los ratones con tumores recibieron exosomas que transportaban el inhibidor de miRNA-1290, sus cánceres crecieron más despacio, su peso corporal se estabilizó o mejoró y vivieron más tiempo que los animales control que recibieron exosomas vacíos o con control. El inhibidor redujo drásticamente los niveles de miRNA-1290 en el propio tumor pero no en sangre ni en órganos principales, lo que indica que el efecto fue altamente localizado. Para entender qué ocurría dentro de los tumores, los investigadores perfilizaron miles de células inmunitarias individuales mediante secuenciación de ARN unicelular y confirmaron los hallazgos por citometría de flujo. Encontraron un notable aumento de las células T en general, de las células T CD8 citotóxicas y, especialmente, de un subgrupo llamado células T de memoria residentes en tejido (Trm), que establecen residencia a largo plazo en los tejidos y pueden responder rápidamente ante el peligro. Los patrones de actividad génica en estas células mostraron un enriquecimiento de vías inflamatorias y de la inmunidad adaptativa, coherente con una respuesta antitumoral más enérgica.
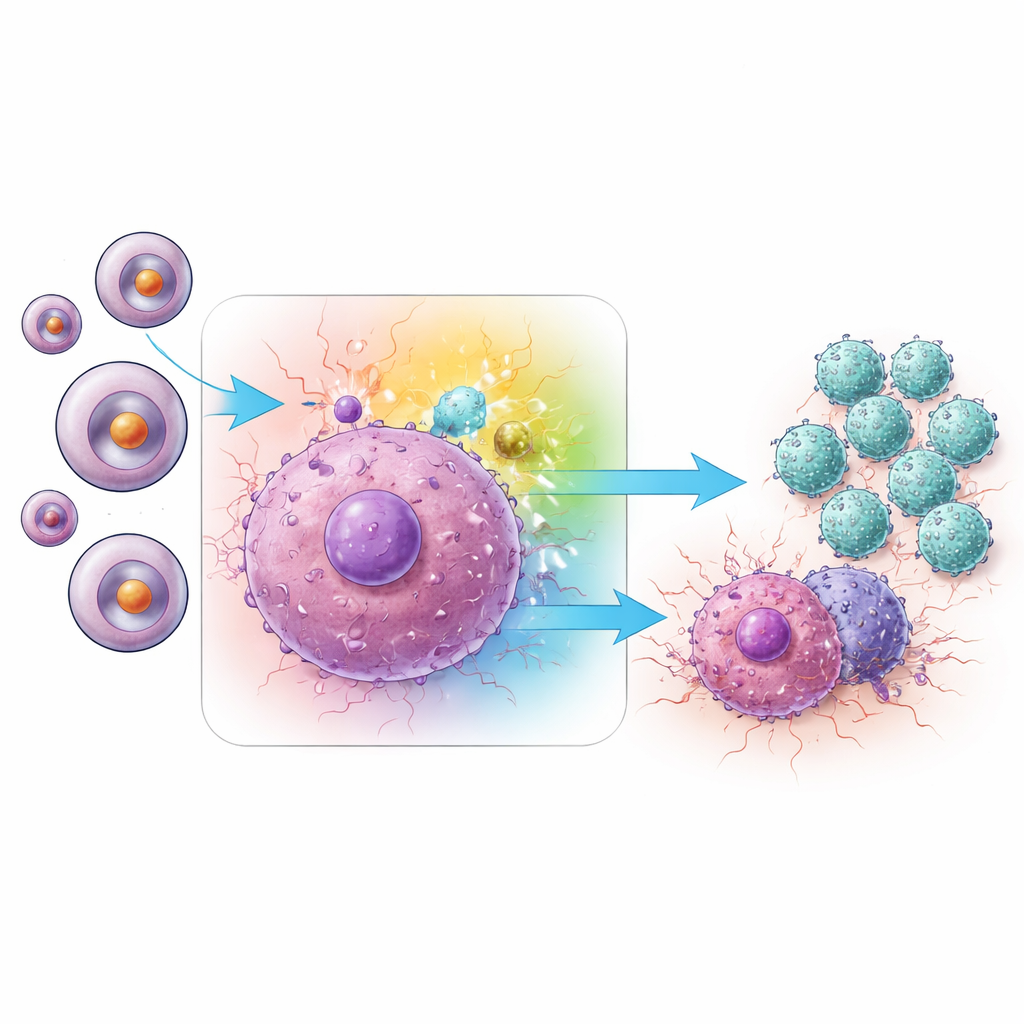
Cómo una vía de señalización impulsa las células T de memoria
Profundizando más, el equipo investigó qué rutas de señalización internas en las células Trm eran responsables de esta mayor actividad. Sus análisis apuntaron a la red MAPK y, en particular, a una rama conocida como JNK. En los tumores tratados con el inhibidor de miRNA-1290, las células Trm mostraron niveles superiores de JNK activado (fosforilado) en comparación con los controles. Al mismo tiempo, los tumores contenían más de varias proteínas mensajeras proinflamatorias, incluidas IFN-γ y TNF-α, armas clásicas usadas por las células T CD8 para matar células cancerosas. Cuando los investigadores bloquearon selectivamente diferentes ramas de MAPK, observaron que inhibir JNK —pero no dos ramas relacionadas, ERK o p38— redujo con fuerza la producción de estas citocinas clave. Silenciar JNK con ARN interferente pequeño en células Trm produjo el mismo efecto atenuante, vinculando de forma firme la actividad de JNK con el ataque inmune potenciado desencadenado por la inhibición de miRNA-1290.
Qué podría significar esto para la atención futura
En conjunto, los resultados muestran que empaquetar un inhibidor de miRNA-1290 en exosomas e inyectarlo en tumores prostáticos puede ralentizar el crecimiento del cáncer mientras despierta una respuesta inmune local potente y duradera centrada en las células T de memoria residentes en tejido y su señalización JNK. Aunque los experimentos se realizaron en ratones y usaron inyecciones directas en el tumor —lo que puede no ser práctico para todos los pacientes—, el trabajo ofrece una clara prueba de principio. Sugiere que miRNA-1290 es tanto un impulsor del cáncer de próstata como una palanca para remodelar el microambiente inmune tumoral, y que los medicamentos basados en ARN transportados por exosomas podrían convertirse en una nueva clase de terapias que ayuden al sistema inmunitario a mantener el cáncer de próstata bajo control.
Cita: Liang, B., Zou, S. Exosome-mediated delivery of miRNA-1290 inhibitor enhances JNK-dependent tissue-resident memory T cell immunity in prostate cancer. Sci Rep 16, 13472 (2026). https://doi.org/10.1038/s41598-026-43719-x
Palabras clave: cáncer de próstata, terapia con microARN, exosomas, respuesta inmune tumoral, células T de memoria residentes en tejido