Clear Sky Science · es
Un eje microbiota-IPA facilita la regeneración mediada por células madre intestinales en la colitis a través de un programa asociado a Hopx
Cómo los microbios intestinales amistosos ayudan a sanar un intestino dañado
Millones de personas con enfermedad inflamatoria intestinal conviven con un intestino crónicamente irritado y dañado. Cuando el revestimiento interno del intestino se deteriora, se vuelve doloroso y permeable, permitiendo que microbios y partículas de alimentos irriten aún más al cuerpo. Este estudio revela cómo ciertas bacterias intestinales beneficiosas y los compuestos que producen pueden activar una reserva especial de células madre intestinales, acelerando la reparación de esta delicada barrera. Comprender esta asociación entre microbios, dieta y células madre abre la puerta a tratamientos más suaves que ayuden al intestino a reconstruirse en lugar de depender únicamente de fármacos inmunosupresores potentes.
Un colaborador ausente en el intestino inflamado
Los investigadores comenzaron comparando los microbios intestinales de personas con enfermedad de Crohn, una forma de enfermedad inflamatoria intestinal, con los de voluntarios sanos. Encontraron que una bacteria normalmente común, Blautia coccoides, estaba marcadamente reducida en los pacientes y en varios modelos murinos de colitis. Cuando añadieron deliberadamente esta bacteria a los intestinos de ratones, los animales estuvieron mucho mejor protegidos frente al daño intestinal inducido químicamente: sus colones permanecieron menos encogidos y durante más tiempo, el daño tisular observado al microscopio fue más leve y las señales inflamatorias se redujeron. El efecto protector se mantuvo frente a distintos tipos de lesión intestinal, incluida la irritación química y la radiación, lo que sugiere que este microbio apoya de forma amplia la capacidad del intestino para resistir y recuperarse del daño. 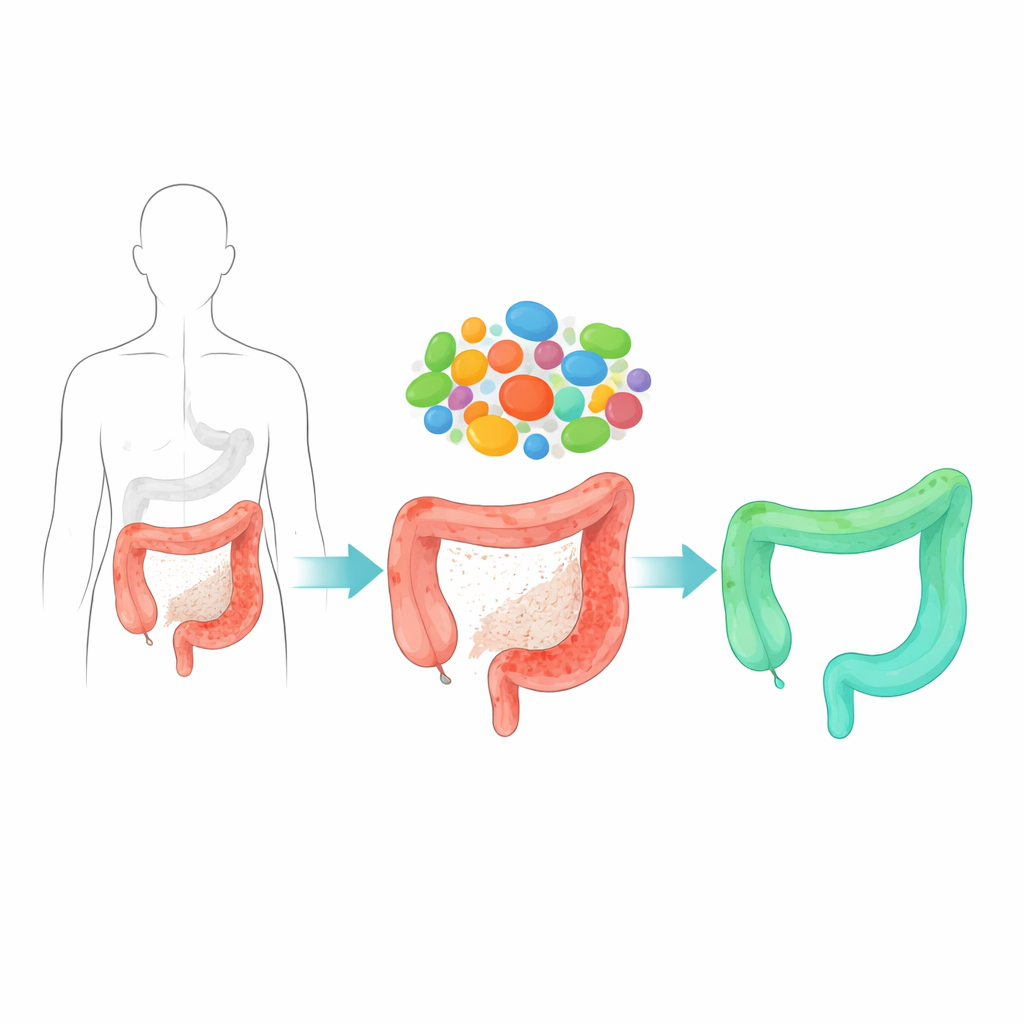
Células madre de reserva: el equipo de emergencia del intestino
El revestimiento del intestino se renueva constantemente mediante células madre que residen en pequeños hoyos llamados criptas. Las células madre más conocidas son muy activas pero frágiles; a menudo son eliminadas durante inflamaciones severas. El equipo mostró que Blautia coccoides ayuda a otro grupo más resistente de células madre “de reserva” a intervenir. En ratones a los que se les administró esta bacteria, los genes asociados a las células madre de reserva se activaron pronto después de la lesión, y tanto los compartimentos de células madre de reserva como los activos se conservaron días después, cuando los animales de control los habían perdido en gran medida. Experimentos que siguieron el destino de las células madre de reserva mostraron que, bajo la influencia de la bacteria, estas células silenciosas se despertaron, se multiplicaron y dieron lugar a nuevas células madre activas que reconstruyeron las criptas dañadas. Mini-intestinos humanos y de ratón cultivados en el laboratorio confirmaron que este programa regenerativo también puede operar en tejido humano.
Una cadena química de la dieta al microbio y a la célula madre
A continuación, los científicos se preguntaron cómo una bacteria intestinal podía enviar una señal de reparación tan precisa. Descubrieron que Blautia coccoides remodela la química dentro de las células intestinales para aumentar la producción de una pequeña molécula relacionada con la energía llamada beta-hidroxibutirato. En lugar de ser fabricado por la propia bacteria, este compuesto lo producen las células del huésped cuando detectan ciertos productos microbianos. El beta-hidroxibutirato resultó ser crucial: administrarlo directamente a ratones u organoides humanos imitó la capacidad de la bacteria para activar las células madre de reserva tras la lesión y luego desplazar el sistema de nuevo hacia una reserva repuesta de células madre activas conforme avanzaba la curación. Cuando los investigadores eliminaron un gen clave, Hopx, específicamente en las células madre de reserva, el beta-hidroxibutirato dejó de mejorar la regeneración, demostrando que este químico actúa a través de un programa vinculado a Hopx en la reserva de células madre.
Trabajo en equipo entre bacterias intestinales y la dieta
Profundizando, el equipo trazó una cadena más larga que conecta la dieta, distintos socios bacterianos y el comportamiento de las células madre. Blautia coccoides convierte el aminoácido dietético triptófano en un compuesto intermedio llamado ácido indol-3-láctico, pero no puede completar la vía por sí sola. Otros microbios intestinales comunes, como Peptostreptococcus russellii y Clostridium sporogenes, continúan a partir de ahí, transformando ese intermedio en ácido indol-3-propiónico. Este producto final estimula a las células intestinales a producir más beta-hidroxibutirato, que a su vez activa las células madre de reserva Hopx-positivas. El cocultivo de estos microbios en placas, o la co-colonización de ratones libres de gérmenes, aumentó los niveles de ácido indol-3-propiónico y potenció las señales de reparación de las células madre. Una cepa de E. coli modificada que portaba una sola enzima de Blautia reprodujo esta vía en ratones, confirmando aún más los pasos clave. 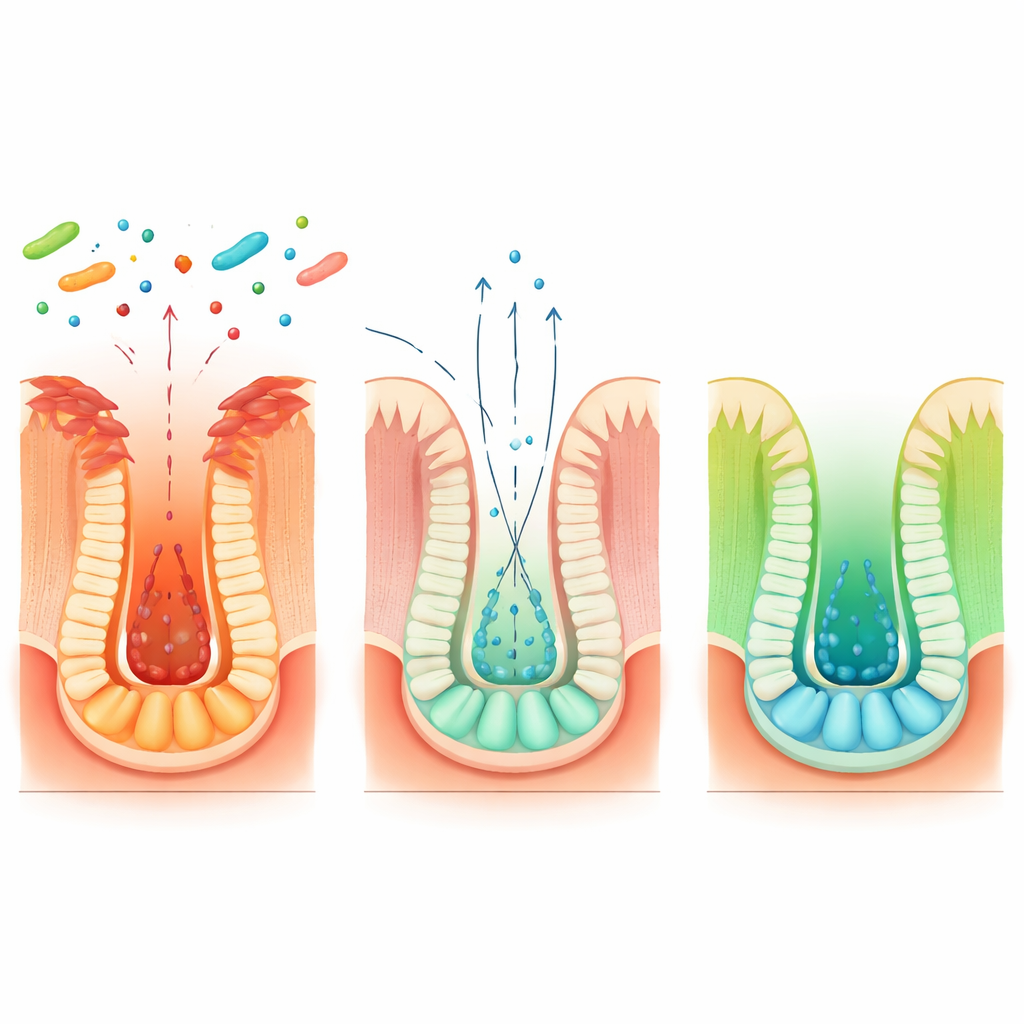
Qué significa esto para futuras terapias intestinales
Para probar la importancia de la dieta, los investigadores sometieron a ratones a un régimen sin triptófano que redujo drásticamente la producción de compuestos indólicos. Estos animales sufrieron colitis más grave y respuestas de las células madre más débiles. De manera notable, aportar ácido indol-3-propiónico directamente, o reintroducir triptófano junto con las bacterias modificadas, restableció la curación y la activación de las células madre. En conjunto, el trabajo describe un eje “microbiota–metabolito–célula madre”: el triptófano dietético es procesado por un equipo de microbios intestinales en una señal que induce a las células intestinales a generar beta-hidroxibutirato, que luego activa las células madre de reserva vía Hopx para reconstruir el revestimiento dañado. Para los pacientes, esto sugiere una nueva clase de terapias —el uso de microbios elegidos con cuidado, enzimas o metabolitos, junto con la dieta— para fomentar con suavidad a los propios equipos de reparación del intestino en vez de limitarse a disminuir la respuesta inmune.
Cita: Zhang, Y., Meng, J., Tu, S. et al. A microbiota-IPA axis facilitates intestinal stem cell-mediated regeneration in colitis through a Hopx-associated program. Nat Commun 17, 3196 (2026). https://doi.org/10.1038/s41467-026-70062-6
Palabras clave: microbioma intestinal, enfermedad inflamatoria intestinal, células madre intestinales, metabolitos microbianos, healing mucoso