Clear Sky Science · de
Therapeutische Fortschritte mit KRASG12C-Inhibitoren und Kombinationsstrategien bei Hirnmetastasen des nicht‑kleinzelligen Lungenkarzinoms
Warum das für Patientinnen, Patienten und Angehörige wichtig ist
Hirnmetastasen von Lungenkrebs sind häufig verheerend, führen zu schweren neurologischen Beeinträchtigungen und verkürzter Lebenserwartung. Dieser Artikel gibt einen Überblick über eine neue Welle präziser medikamentöser Therapien, die eine spezifische genetische Veränderung – KRAS G12C – beim nicht‑kleinzelligen Lungenkarzinom (NSCLC) anvisieren. Diese Wirkstoffe sind so konzipiert, dass sie nicht nur Lungentumoren verkleinern, sondern auch ins Gehirn gelangen und dort metastatische Tumoren angreifen können – ein Bereich, in dem ältere Chemotherapien und viele zielgerichtete Mittel bislang Schwierigkeiten hatten. Für Patientinnen, Patienten und ihre Familien weist diese Arbeit auf Behandlungsansätze hin, die wirksamer, länger anhaltend und besser an die Biologie des jeweiligen Tumors angepasst sind.
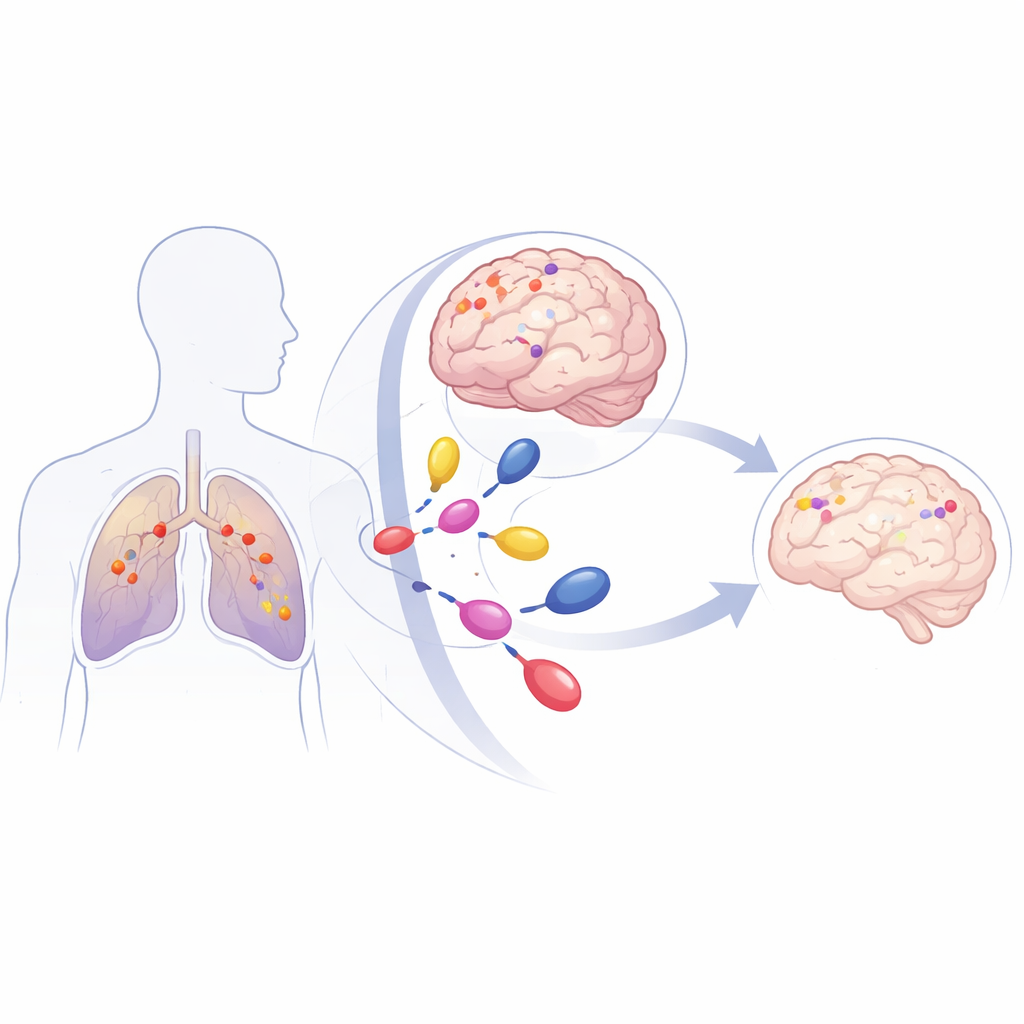
Ein häufiges Lungenkarzinom mit gefährlichem Muster
NSCLC ist die häufigste Form von Lungenkrebs und eine der führenden krebsbedingten Todesursachen. Bis zu 40 % der Betroffenen entwickeln Hirnmetastasen, die schwer zu behandeln sind, weil sie hinter der Schutzbarriere des Gehirns, der Blut‑Hirn‑Schranke, liegen. Viele NSCLC‑Tumoren tragen Mutationen in einem Gen namens KRAS, das wie ein feststehendes Gaspedal für Zellwachstum wirkt. Eine bestimmte Variante, KRAS G12C, macht etwa 40 % der KRAS‑mutierten NSCLC aus. Patientinnen und Patienten mit dieser Mutation haben ein hohes Risiko, früh im Krankheitsverlauf Hirnmetastasen zu entwickeln, und traditionelle Behandlungen wie Ganzhirnbestrahlung oder fokussierte Radiochirurgie kontrollieren die Erkrankung meist nur für wenige Monate.
Wie KRAS G12C das Tumorwachstum antreibt
Normalerweise schaltet KRAS zwischen „an“ und „aus“, um Zellsignale für Wachstum, Überleben und Stoffwechsel zu steuern. Die G12C‑Mutation blockiert KRAS in seiner aktiven Form und sendet kontinuierlich Wachstumssignale über zentrale Signalwege, die Zellteilung, Widerstand gegen Zelltod, Neubildung von Blutgefäßen und eine immunsuppressive Tumorumgebung fördern. Diese dauerhafte Signalgebung beschleunigt nicht nur das Tumorwachstum in der Lunge, sondern hilft Krebszellen auch, sich auszubreiten und sich an neue Fundorte wie das Gehirn anzupassen. Ko‑Mutationen in anderen Genen wie CDKN2A, KEAP1, LKB1 und SMARCA4 können Tumoren noch aggressiver machen und die Wahrscheinlichkeit eines Wiederauftretens im Gehirn nach lokalen Therapien erhöhen.
Neue Medikamente, die das Gehirn erreichen
Jahrzehntelang galt KRAS als „nicht druggable“, doch mehrere Klassen kleiner Moleküle zielen jetzt spezifisch auf KRAS G12C. Einige binden an die inaktive Form des Proteins und halten es ausgeschaltet, während neuere Wirkstoffe auch die aktive Form angreifen. Medikamente wie Sotorasib und Adagrasib erreichten als erste die Klinik und zeigten klare Vorteile beim fortgeschrittenen NSCLC, auch bei Patientinnen und Patienten mit Hirnmetastasen. Besonders Adagrasib liefert starke Belege dafür, dass es die Blut‑Hirn‑Schranke überwindet und in einem beträchtlichen Anteil unbehandelter Hirnläsionen Schrumpfungen bewirkt, wobei viele Patientinnen und Patienten monatelang eine kontrollierte intrakranielle Erkrankung erreichen. Next‑Generation‑Wirkstoffe – etwa Olomorasib, Fulzerasib, Garsorasib, Divarasib, D3S‑001 und RMC‑6236 – werden auf höhere Potenz, bessere Gehirndurchdringung und breitere Aktivität gegen verschiedene KRAS‑Mutationen getestet.
Gemeinsam gegen Resistenz
Selbst mit diesen Fortschritten sehen die meisten Patientinnen und Patienten, die allein mit KRAS G12C‑Inhibitoren behandelt werden, innerhalb weniger Monate wieder ein Fortschreiten der Erkrankung. Die Übersichtsarbeit beschreibt, wie Tumoren sich anpassen – etwa durch sekundäre KRAS‑Mutationen, Reaktivierung von Wachstumswegen und Veränderungen im Tumormikromilieu – und stellt Kombinationsstrategien vor, die diese Fluchtwege blockieren sollen. Die Kombination von KRAS‑Inhibitoren mit Immuntherapie kann die Immunantwort gegen Tumoren verstärken, während Kombinationen mit Wirkstoffen, die MEK, CDK4/6 oder SHP2 hemmen, die nachgeschaltete Signalgebung weiter herunterfahren. In präklinischen Modellen und frühen klinischen Studien führten diese Kombinationen zu tieferen und länger anhaltenden Remissionen, auch bei Hirnmetastasen. Forschende prüfen zudem, ob das Hinzufügen von KRAS‑Inhibitoren zur Strahlentherapie Tumoren sensibler macht, sodass niedrigere Strahlendosen ausreichen, ohne die Kontrolle im Gehirn zu verschlechtern und möglicherweise zu verbessern.
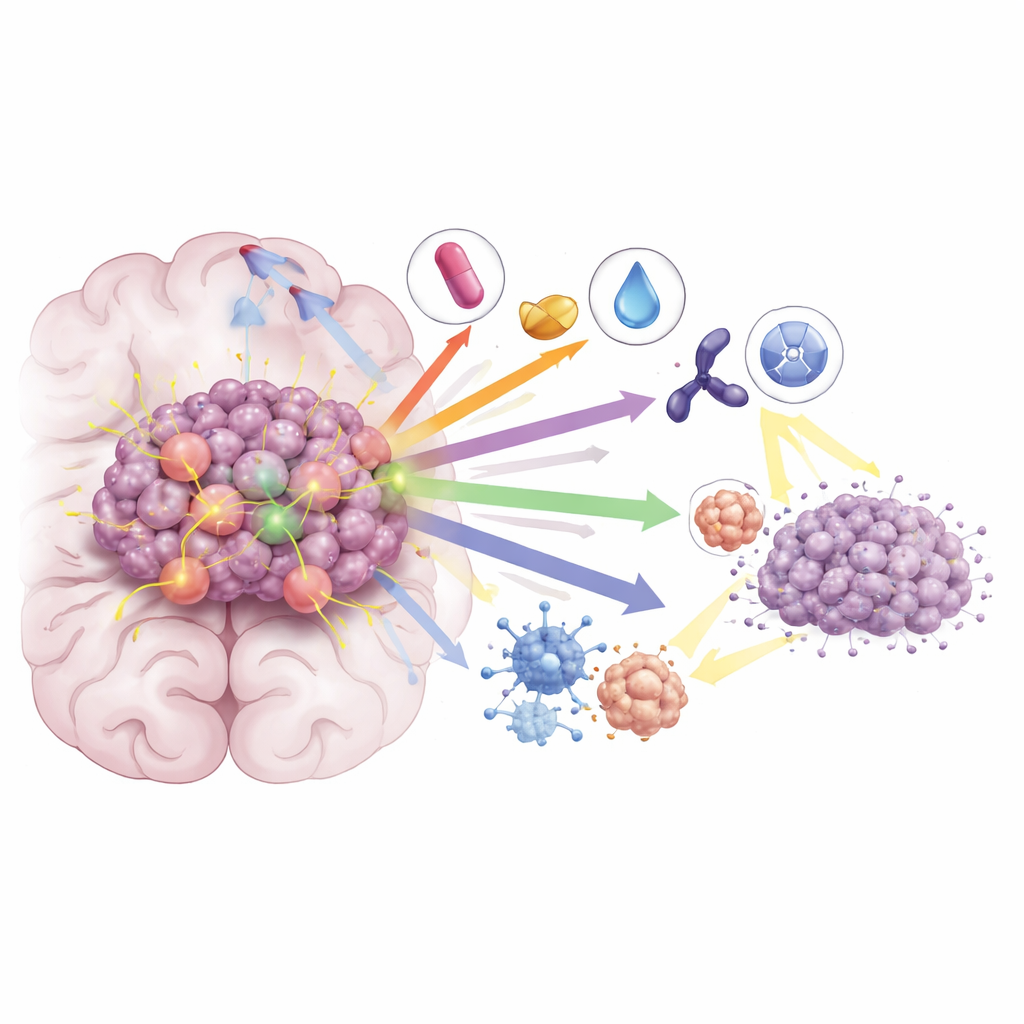
Was das für die Zukunft bedeutet
Insgesamt kommt der Artikel zu dem Schluss, dass KRAS G12C nicht länger ein unantastbares Ziel ist. Ein wachsendes Instrumentarium an gehirnpenetranten Inhibitoren, insbesondere wenn es mit Bedacht mit Immuntherapie, anderen zielgerichteten Medikamenten und Strahlentherapie kombiniert wird, beginnt die Perspektive für NSCLC‑Patientinnen und ‑Patienten mit Hirnmetastasen zu verändern. Trotz verbleibender Herausforderungen – insbesondere Resistenzen gegen Medikamente und der Bedarf an länger anhaltendem Nutzen – argumentieren die Autorinnen und Autoren, dass rationale Kombinationsstrategien, die sowohl die Krebszelle als auch ihr Umfeld adressieren, die beste Hoffnung bieten, kurzlebige Anspreche in eine dauerhaftere Krankheitskontrolle und längeres Überleben zu verwandeln.
Zitation: Bhattacharya, D., Roman, B. & Reddy, S. Therapeutic advances with KRASG12C inhibitors and combination strategies in non-small cell lung cancer brain metastases. Cancer Gene Ther 33, 323–337 (2026). https://doi.org/10.1038/s41417-026-01003-0
Schlüsselwörter: KRAS G12C, nicht‑kleinzelliges Lungenkarzinom, Hirnmetastasen, zielgerichtete Therapie, Kombinationen mit Immuntherapie