Clear Sky Science · ru
Доксорубицин стимулирует выработку провоспалительных цитокинов в опухоле‑ассоциированных макрофагах посредством активации лактатдегидрогеназы A
Превратить противораковый препарат в усилитель иммунитета
Глиобластома — одна из самых смертельных опухолей мозга, отчасти потому, что она прячется за защитным щитом «дружелюбных» клеток‑помощников, которые помогают опухоли ускользать от иммунной системы. В этом исследовании показано, что давно используемый химиопрепарат доксорубицин можно переназначить, чтобы пробудить эти клетки‑помощники и заставить их атаковать опухоль вместо того, чтобы её защищать. Перепрограммируя то, как эти клетки используют сахар, препарат способствует превращению тихой, иммунодавящей ниши опухоли в более «горячую», враждебную среду для рака.
Проблема тихого опухолевого соседства
Стандартное лечение глиобластомы — операция, лучевая терапия и препарат темозоломид — за десятилетия мало что изменило в плане выживаемости. Одной из главных причин является локальное окружение опухоли, или микроокружение, которое заполнено иммунными клетками, называемыми опухоле‑ассоциированными макрофагами и микроглией. Эти клетки могут действовать либо как яростные защитники (провоспалительные «бойцы»), либо как спокойные, заживляющие помощники (подавляющие «целители»). При глиобластоме они смещены в сторону состояния «целителя», что подавляет иммунитет и помогает опухоли сопротивляться терапии. Авторы поставили цель выяснить, сможет ли доксорубицин, классический химиопрепарат, уже известный своей способностью активировать иммунные ответы, перепрограммировать эти клетки в «бойцов» и тем самым повысить эффективность существующих методов лечения.
Больше времени для мышей и менее дружелюбная опухоль
Используя модель глиобластомы у мышей, команда комбинировала лучевую терапию и темозоломид с доксорубицином. Мыши, получавшие тройную терапию, жили дольше, чем те, кто получал только лучевую терапию и темозоломид, несмотря на то, что общее число иммунных клеток в опухолях не изменилось. Изменилось их поведение: маркёры, связанные с подавляющим, опухоль‑помогающим состоянием, снизились, в то время как маркёры, ассоциированные с активированным, противоопухолевым состоянием, возросли. Параллельно внутри опухолей, в макрофагах, происходящих из костного мозга обработанных животных, и в крови животных повысились уровни провоспалительных сигнальных белков, таких как IL‑6, TNF‑α и IL‑1β. В совокупности эти сдвиги указывают на то, что доксорубицин не просто добавляет больше иммунных клеток — он переворачивает существующие в опухоли клетки в более агрессивный, противоопухолевый режим.
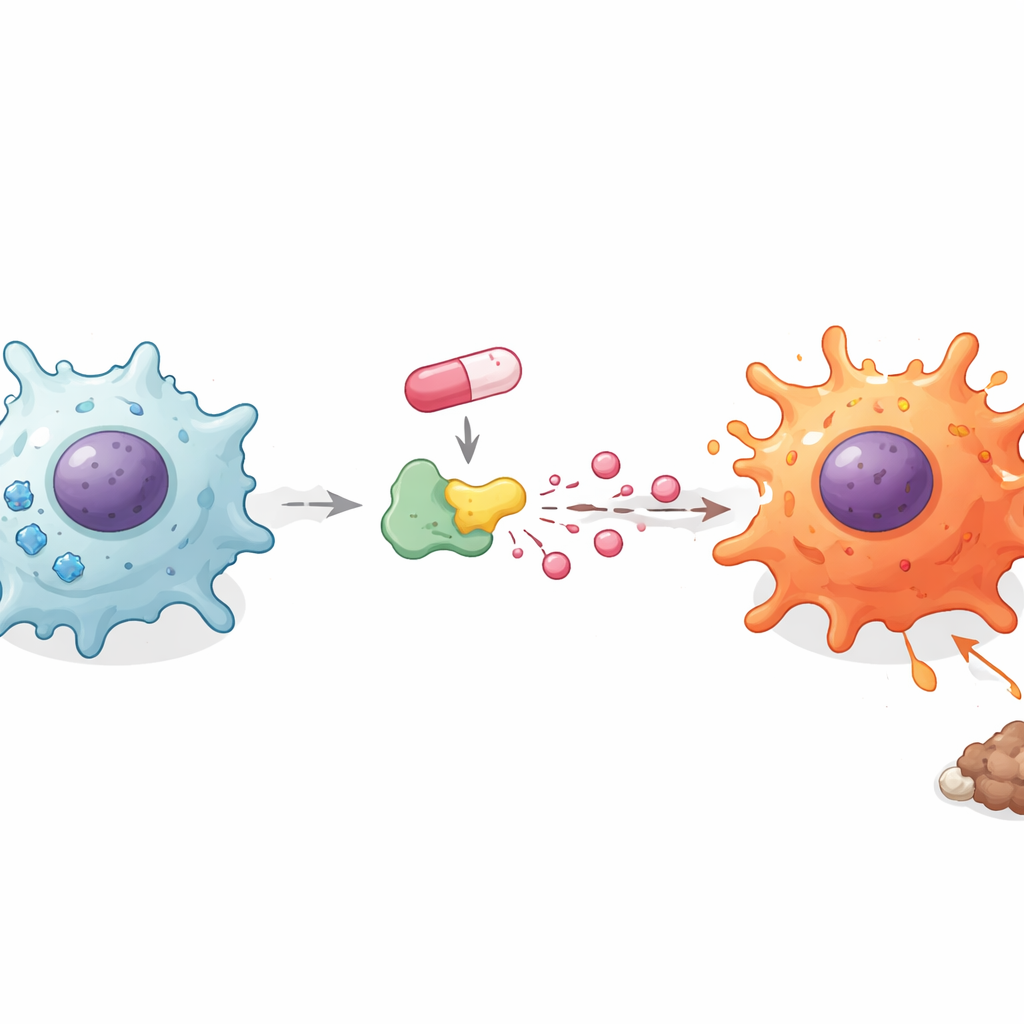
Как использование сахара и кислоты запускают пробуждение иммунитета
Макрофаги меняют источник энергии при переключении между тихим и провоспалительным состояниями. Исследователи изучали, как доксорубицин влияет на этот скрытый пласт метаболизма. Удивительно, но препарат не увеличивал общее поглощение сахара клетками, однако блокирование распада сахара стандартным ингибитором устраняло увеличение уровня провоспалительных сигнальных молекул. Это привело команду к тому, чтобы сконцентрироваться на том, что происходит с сахаром после его попадания в клетку. Они обнаружили, что доксорубицин снижает энергетические запасы клетки, при этом увеличивая количество лактата, выделяемого в окружающую среду. Добавление лишнего лактата само по себе побуждало макрофагов и микроглию выделять больше провоспалительных мессенджеров, в то время как блокирование транспорта лактата имело противоположный эффект. Эти результаты указывают на то, что важно не только потребление сахара, но и путь его превращения в лактат, который способствует переходу макрофагов в «бойцов».
Ключевой фермент как метаболический рычаг препарата
Чтобы связать доксорубицин более непосредственно с продукцией лактата, команда изучила лактатдегидрогеназу A (LDHA) — центральный фермент, превращающий продукт распада сахара в лактат. Компьютерные моделирования показали, что доксорубицин может связываться с LDHA на определённых аминокислотах, а эксперименты продемонстрировали повышение активности LDH в макрофагах и микроглии после лечения. Когда LDHA блокировали небольшим молекулярным ингибитором или ослабляли с помощью генетических методов, доксорубицин уже не мог вызывать высокий уровень провоспалительных мессенджеров. Напротив, усиление активности LDHA делало эти сигналы сильнее. Важно, что блокирование LDHA также частично отменяло способность доксорубицина снижать экспрессию подавляющих маркёров и повышать активирующие маркёры на макрофагах, связывая изменение клеточной идентичности с фермент‑контролируемым всплеском лактата.
Что это может значить для пациентов
Проще говоря, эта работа показывает, что доксорубицин делает не только повреждения ДНК опухоли: он также включает метаболический переключатель в соседних клетках‑помощниках, побуждая их окислять сахар таким образом, что образуется лактат и, как следствие, мощные провоспалительные сигналы. Это помогает перевести макрофагов и микроглию из статуса «сторожей» опухоли в состояние «атакующих», делая лучевую терапию и темозоломид более эффективными у мышей. Хотя остаются задачи, такие как безопасная доставка доксорубицина в мозг, исследование указывает на новую стратегию лечения глиобластомы: использовать комбинации, нацеленные на метаболизм, чтобы превратить опухолевое окружение из убежища иммунитета в поле боя.
Цитирование: Liu, B., Yang, W., Feng, S. et al. Doxorubicin promotes the production of inflammatory cytokines in tumor-associated macrophages through activating lactate dehydrogenase A. Cell Death Discov. 12, 208 (2026). https://doi.org/10.1038/s41420-026-03014-0
Ключевые слова: глиобластома, опухолевое микроокружение, опухоле‑ассоциированные макрофаги, доксорубицин, метаболизм лактата