Clear Sky Science · fr
La doxorubicine favorise la production de cytokines inflammatoires dans les macrophages associés aux tumeurs en activant la lactate déshydrogénase A
Transformer un médicament anticancéreux en stimulant immunitaire
Le glioblastome est l’un des cancers cérébraux les plus mortels, en partie parce qu’il se protège derrière un bouclier de cellules « amies » qui aident la tumeur à échapper au système immunitaire. Cette étude montre qu’un médicament de chimiothérapie utilisé depuis longtemps, la doxorubicine, peut être réaffecté pour réveiller ces cellules de soutien et les pousser à attaquer la tumeur au lieu de la protéger. En reconfigurant la façon dont ces cellules utilisent le sucre, le médicament contribue à transformer une niche tumorale silencieuse et suppressive en un environnement plus chaud et hostile au cancer.
Le défi d’un voisinage tumoral silencieux
Le traitement standard du glioblastome — chirurgie, radiothérapie et le médicament témozolomide — a peu amélioré la survie depuis des décennies. Une raison majeure est le microenvironnement tumoral, qui est rempli de cellules liées à l’immunité appelées macrophages associés à la tumeur et microglies. Ces cellules peuvent soit agir comme des défenseurs féroces (les « combattants » inflammatoires), soit comme des aides calmes et réparatrices (les « guérisseurs » suppressifs). Dans le glioblastome, elles basculent fortement vers l’état guérisseur, atténuant l’immunité et aidant la tumeur à résister aux traitements. Les auteurs ont cherché à savoir si la doxorubicine, un médicament chimiothérapeutique classique déjà connu pour stimuler des réponses immunitaires, pouvait reprogrammer ces cellules en combattants et ainsi améliorer l’efficacité des traitements existants.
Plus de temps pour les souris et une tumeur moins accueillante
En utilisant un modèle murin de glioblastome, l’équipe a combiné radiothérapie et témozolomide avec la doxorubicine. Les souris ayant reçu la thérapie triple ont vécu plus longtemps que celles traitées par radiothérapie et témozolomide seuls, bien que le nombre global de cellules de type immunitaire dans les tumeurs n’ait pas changé. Ce qui a changé, c’est leur comportement. Les marqueurs associés à l’état suppressif et aidant la tumeur ont diminué, tandis que les marqueurs liés à un état activé et anti‑tumoral ont augmenté. Parallèlement, les niveaux de protéines messagères inflammatoires telles que IL‑6, TNF‑α et IL‑1β étaient plus élevés dans les tumeurs, dans les macrophages dérivés de la moelle osseuse des souris traitées et dans le sang des animaux. Ensemble, ces changements indiquent que la doxorubicine n’ajoute pas simplement plus de cellules immunitaires — elle convertit les cellules existantes en un mode plus agressif et opposé à la tumeur.
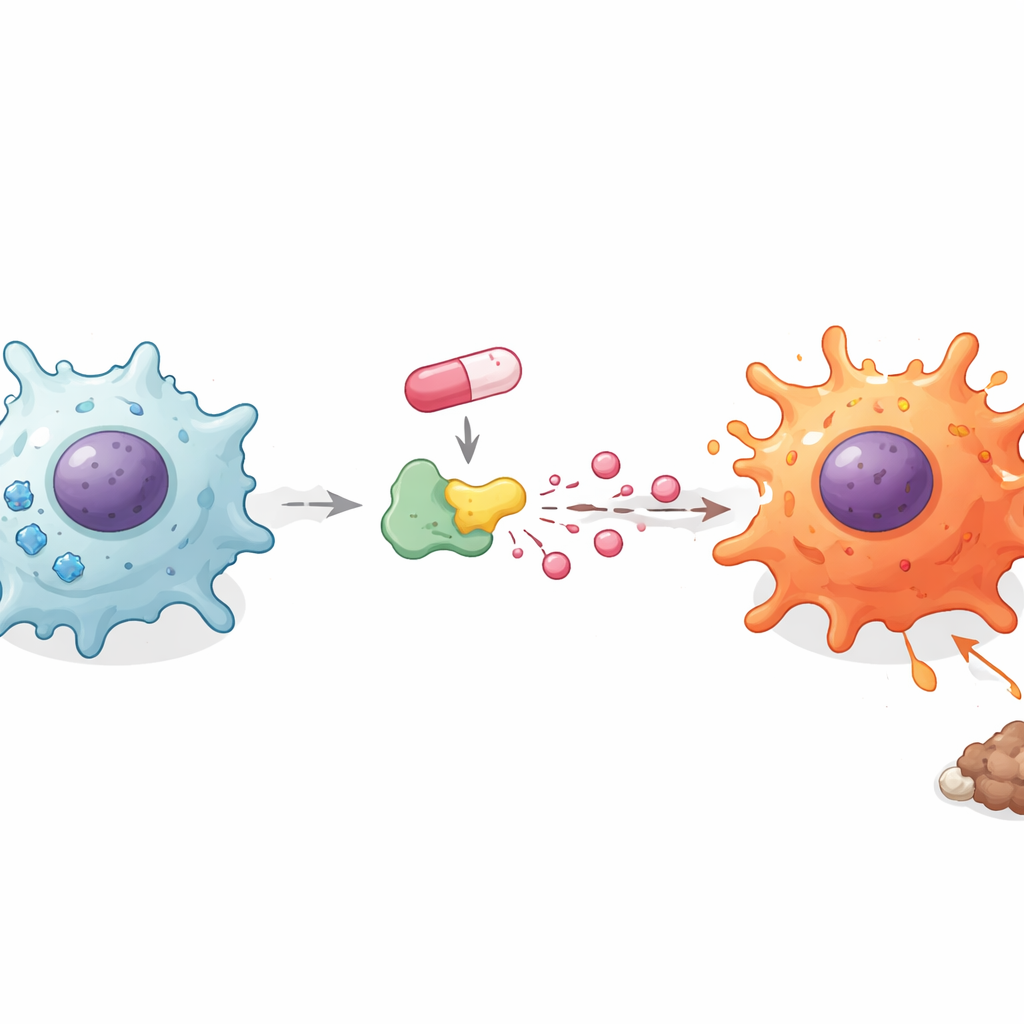
Comment l’utilisation du sucre et des acides déclenche l’éveil immunitaire
Les macrophages modifient leur carburant lorsqu’ils passent d’un état silencieux à un état inflammatoire. Les chercheurs ont examiné comment la doxorubicine affectait cette couche cachée du métabolisme. De manière surprenante, le médicament n’a pas augmenté l’absorption globale de sucre par les cellules, mais le blocage de la dégradation du sucre avec un inhibiteur classique a annulé l’augmentation des messagers inflammatoires. Cela a conduit l’équipe à se concentrer sur ce qui arrive au sucre une fois entré dans la cellule. Ils ont constaté que la doxorubicine diminuait les réserves d’énergie cellulaires tout en augmentant la quantité d’acide lactique libérée dans l’environnement. L’ajout de lactate seul poussait les macrophages et les microglies à sécréter davantage de messagers inflammatoires, tandis que le blocage du transport du lactate produisait l’effet inverse. Ces observations suggèrent que ce n’est pas seulement la consommation de sucre mais la façon dont le sucre est transformé en lactate qui contribue à faire basculer les macrophages vers un état combattant.
Une enzyme clé comme levier métabolique du médicament
Pour relier la doxorubicine plus directement à la production de lactate, l’équipe a examiné la lactate déshydrogénase A (LDHA), une enzyme centrale qui transforme un produit de la dégradation du sucre en lactate. Des simulations informatiques ont indiqué que la doxorubicine peut se lier à la LDHA sur des acides aminés spécifiques, et des expériences ont montré que l’activité de la LDH augmentait dans les macrophages et les microglies après traitement. Lorsque la LDHA a été bloquée par un inhibiteur de petite molécule ou réduite par des outils génétiques, la doxorubicine n’a plus pu induire de forts niveaux de messagers inflammatoires. À l’inverse, l’augmentation de la LDHA renforçait ces signaux. De manière importante, le blocage de la LDHA a aussi partiellement inversé la capacité de la doxorubicine à éliminer les marqueurs suppressifs et à accroître les marqueurs d’activation des macrophages, reliant ainsi le changement d’identité cellulaire à cette hausse de lactate contrôlée par l’enzyme.
Ce que cela pourrait signifier pour les patients
En termes simples, ce travail révèle que la doxorubicine fait plus que détériorer l’ADN tumoral : elle actionne aussi un interrupteur métabolique dans les cellules de soutien voisines, les encourageant à brûler le sucre d’une manière qui génère de l’acide lactique et, par conséquent, de puissants signaux inflammatoires. Cela aide à faire passer les macrophages et les microglies de la protection de la tumeur à son attaque, rendant la radiothérapie et le témozolomide plus efficaces chez la souris. Bien que des défis subsistent, comme l’administration sûre de la doxorubicine au cerveau, l’étude ouvre une nouvelle stratégie pour le traitement du glioblastome : employer des combinaisons ciblant le métabolisme pour transformer le voisinage tumoral, refuge immunitaire, en champ de bataille.
Citation: Liu, B., Yang, W., Feng, S. et al. Doxorubicin promotes the production of inflammatory cytokines in tumor-associated macrophages through activating lactate dehydrogenase A. Cell Death Discov. 12, 208 (2026). https://doi.org/10.1038/s41420-026-03014-0
Mots-clés: glioblastome, microenvironnement tumoral, macrophages associés aux tumeurs, doxorubicine, métabolisme du lactate