Clear Sky Science · pl
Doksorubicyna zwiększa produkcję zapalnych cytokin w makrofagach związanych z guzem poprzez aktywację dehydrogenazy mleczanowej A
Przemiana leku przeciwnowotworowego w wzmacniacz odporności
Glejaki (glioblastoma) należą do najbardziej śmiertelnych nowotworów mózgu, częściowo dlatego, że kryją się za ochronną otoczką „przyjaznych” komórek wspierających, które pomagają guzowi unikać układu odpornościowego. W tym badaniu pokazano, że długo stosowany lek chemioterapeutyczny, doksorubicyna, może zostać przekierowany, by obudzić te komórki wspierające i skłonić je do ataku na guz zamiast jego ochrony. Poprzez przestrojenie sposobu, w jaki te komórki wykorzystują cukry, lek pomaga przekształcić ciche, immunosupresyjne siedlisko guza w bardziej „gorące”, nieprzyjazne środowisko dla nowotworu.
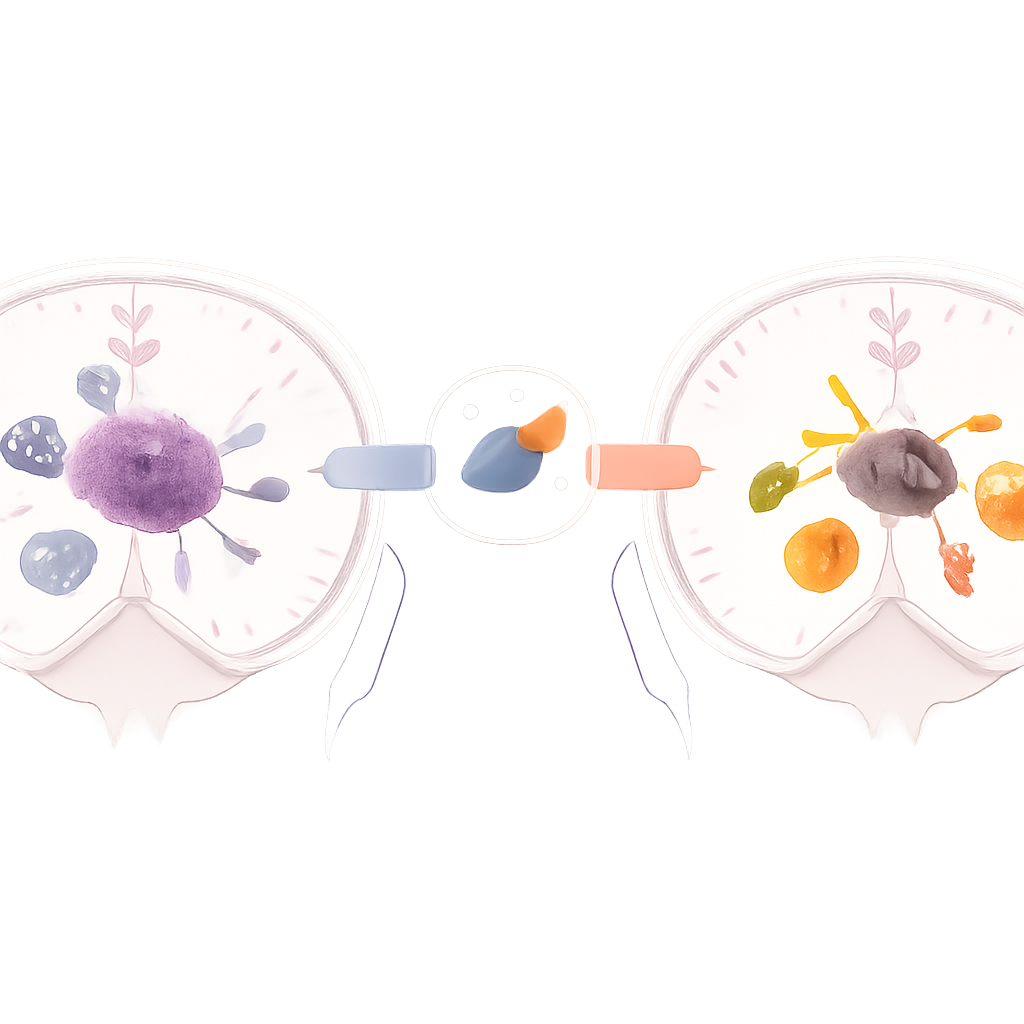
Problem cichego sąsiedztwa guza
Standardowe leczenie glejaka — operacja, radioterapia i lek temozolomid — przez dekady przynosiło niewielką poprawę przeżywalności. Jednym z głównych powodów jest lokalne otoczenie guza, czyli mikrośrodowisko, wypełnione komórkami immunologicznymi nazywanymi makrofagami związanymi z guzem i mikroglejem. Komórki te mogą działać jak zacięci obrońcy (zapalni „bojownicy”) albo jak uspokajający, regenerujący personel (supresyjne „lekarze”). W glejaku przeważają stany przypominające „lekarzy”, tłumiąc odpowiedź immunologiczną i pomagając guzowi stawiać opór terapii. Autorzy postanowili sprawdzić, czy doksorubicyna, klasyczny lek znany też z pobudzania odpowiedzi immunologicznej, może przeprogramować te komórki na „bojowników” i tym samym zwiększyć skuteczność istniejących terapii.
Dłuższe życie myszy i mniej przyjazny guz
W modelu myszy z glejakiem zespół łączył radioterapię i temozolomid z doksorubicyną. Myszy poddane potrójnej terapii żyły dłużej niż te otrzymujące tylko radioterapię i temozolomid, mimo że całkowita liczba komórek o charakterze immunologicznym w guzach nie uległa zmianie. Zmieniło się natomiast ich zachowanie. Spadły markery związane ze stanem supresyjnym wspierającym guz, a wzrosły markery związane ze stanem aktywowanym, antyguzowym. Równocześnie w guzach, w makrofagach pochodzących z szpiku kostnego myszy poddanych leczeniu oraz we krwi zwierząt stwierdzono podwyższone poziomy zapalnych białek sygnałowych, takich jak IL‑6, TNF‑α i IL‑1β. Te zmiany razem wskazują, że doksorubicyna nie tyle zwiększa liczbę komórek odpornościowych, ile przełącza istniejące komórki na bardziej agresywny, przeciwnowotworowy tryb działania.
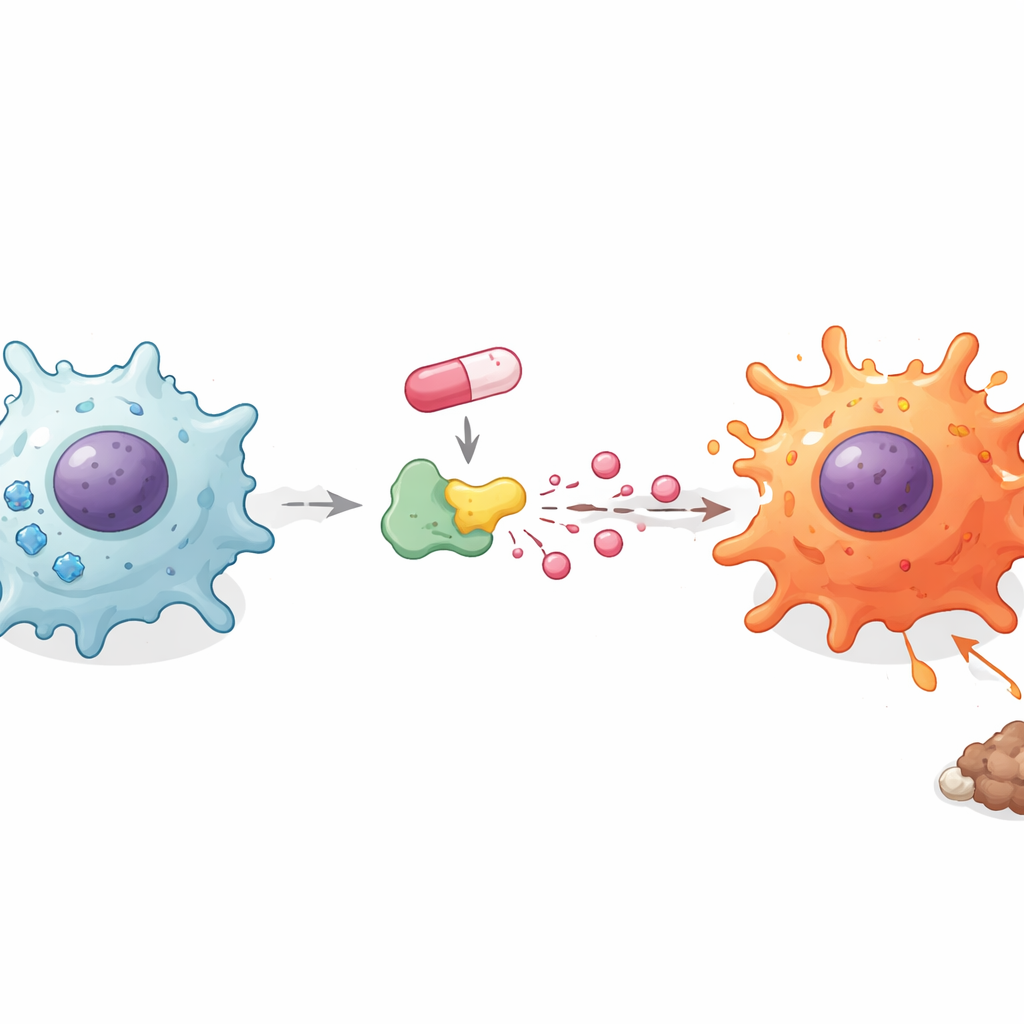
Jak wykorzystanie cukru i kwasy pobudzają układ odpornościowy
Makrofagi zmieniają źródła paliwa, gdy przechodzą między cichymi a zapalnymi stanami. Badacze sprawdzili, jak doksorubicyna wpływa na ten ukryty poziom metabolizmu. Zaskakująco lek nie powodował większego poboru cukru przez komórki, ale zablokowanie rozkładu cukru standardowym inhibitorem niwelowało wzrost zapalnych mediatorów. To skłoniło zespół do skupienia się na tym, co dzieje się z cukrem po wejściu do komórki. Stwierdzili, że doksorubicyna obniża zapasy energetyczne komórki, a jednocześnie zwiększa ilość kwasu mlekowego wydzielanego do otoczenia. Dodanie samego mleczanu skłaniało makrofagi i mikroglej do wydzielania większej liczby zapalnych mediatorów, podczas gdy zablokowanie transportu mleczanu miało przeciwny efekt. Wyniki te sugerują, że nie tylko pobór cukru, lecz sposób jego przetwarzania do mleczanu pomaga przełączyć makrofagi w tryb „bojowników”.
Kluczowy enzym jako metaboliczna dźwignia leku
Aby powiązać doksorubicynę bezpośrednio z produkcją mleczanu, zespół zbadał dehydrogenazę mleczanową A (LDHA), centralny enzym przekształcający produkt rozpadu cukru w mleczan. Symulacje komputerowe wskazały, że doksorubicyna może wiązać się z LDHA w określonych aminokwasach, a eksperymenty wykazały wzrost aktywności LDH w makrofagach i mikrogleju po leczeniu. Gdy LDHA zablokowano za pomocą inhibitora małocząsteczkowego lub ograniczono jej ekspresję narzędziami genetycznymi, doksorubicyna nie była już w stanie wywołać wysokich poziomów zapalnych mediatorów. Natomiast zwiększenie aktywności LDHA wzmocniło te sygnały. Co ważne, blokada LDHA częściowo odwracała zdolność doksorubicyny do usuwania markerów supresyjnych i zwiększania markerów aktywacyjnych na makrofagach, łącząc zmianę tożsamości komórek z napędem tego enzymu i wzrostem produkcji mleczanu.
Co to może oznaczać dla pacjentów
Mówiąc prosto, praca ta ujawnia, że doksorubicyna robi więcej niż uszkadza DNA guza: uruchamia również metaboliczny przełącznik w pobliskich komórkach wspierających, skłaniając je do spalania cukru w sposób generujący kwas mlekowy, a w konsekwencji silne sygnały zapalne. To pomaga przesunąć makrofagi i mikroglej z roli strażników guza do ról atakujących, zwiększając skuteczność radioterapii i temozolomidu u myszy. Choć pozostają wyzwania, takie jak bezpieczne dostarczanie doksorubicyny do mózgu, badanie wskazuje nową strategię terapii glejaka: stosowanie kombinacji ukierunkowanych na metabolizm, które przekształcają otoczenie guza z immune‑schronienia w pole bitwy.
Cytowanie: Liu, B., Yang, W., Feng, S. et al. Doxorubicin promotes the production of inflammatory cytokines in tumor-associated macrophages through activating lactate dehydrogenase A. Cell Death Discov. 12, 208 (2026). https://doi.org/10.1038/s41420-026-03014-0
Słowa kluczowe: glejaki, mikrośrodowisko guza, makrofagi związane z guzem, doksorubicyna, metabolizm mleczanowy