Clear Sky Science · de
Doxorubicin fördert die Produktion entzündlicher Zytokine in tumorassoziierten Makrophagen durch Aktivierung der Laktatdehydrogenase A
Ein Krebsmedikament als Immunbooster
Das Glioblastom gehört zu den tödlichsten Hirntumoren, zum Teil weil es sich hinter einer schützenden Schicht „freundlicher“ Stützzellen versteckt, die dem Tumor helfen, dem Immunsystem zu entgehen. Diese Studie zeigt, dass ein lange verwendetes Chemotherapeutikum, Doxorubicin, umfunktioniert werden kann, um diese Stützzellen zu wecken und sie dazu zu bringen, den Tumor anzugreifen statt ihn zu schützen. Indem das Medikament die Art und Weise umkoppelt, wie diese Zellen Zucker nutzen, hilft es, eine stille, unterdrückende Tumornische in eine heißere, feindlichere Umgebung für den Krebs zu verwandeln.
Die Herausforderung einer ruhigen Tumorumgebung
Die Standardbehandlung des Glioblastoms — Operation, Bestrahlung und das Medikament Temozolomid — hat die Überlebenszeit über Jahrzehnte kaum verbessert. Ein Hauptgrund ist die lokale Umgebung des Tumors, die Mikroumgebung, die voller immunbezogener Zellen namens tumorassoziierte Makrophagen und Mikroglia ist. Diese Zellen können entweder als heftige Verteidiger (entzündliche „Kämpfer“) agieren oder als ruhige, wundheilende Helfer (unterdrückende „Heiler“). Beim Glioblastom neigen sie stark in Richtung des Heiler‑Zustands, dämpfen die Immunantwort und helfen dem Tumor, Therapien zu widerstehen. Die Autoren wollten herausfinden, ob Doxorubicin, ein klassisches Chemotherapeutikum, das bereits dafür bekannt ist, Immunreaktionen zu entfachen, diese Zellen in Kämpfer umprogrammieren und dadurch bestehende Behandlungen wirksamer machen kann.
Mehr Zeit für Mäuse und ein weniger freundlicher Tumor
In einem Mausmodell des Glioblastoms kombinierte das Team Bestrahlung und Temozolomid mit Doxorubicin. Mäuse, die die Dreifachtherapie erhielten, lebten länger als solche, die nur Bestrahlung und Temozolomid bekamen, obwohl die Gesamtzahl der immunähnlichen Zellen in den Tumoren unverändert blieb. Stattdessen änderte sich ihr Verhalten. Marker, die mit dem unterdrückenden, tumorunterstützenden Zustand verbunden sind, sanken, während Marker, die mit einem aktivierten, gegen den Tumor gerichteten Zustand einhergehen, zunahmen. Zugleich waren die Spiegel entzündlicher Botenstoffe wie IL‑6, TNF‑α und IL‑1β in Tumoren, in Knochenmark‑abgeleiteten Makrophagen von behandelten Mäusen und im Blut der Tiere erhöht. Zusammengenommen deuten diese Verschiebungen darauf hin, dass Doxorubicin nicht einfach mehr Immunzellen hinzufügt — es verwandelt bestehende in einen aggressiveren, dem Tumor entgegenstehenden Modus.
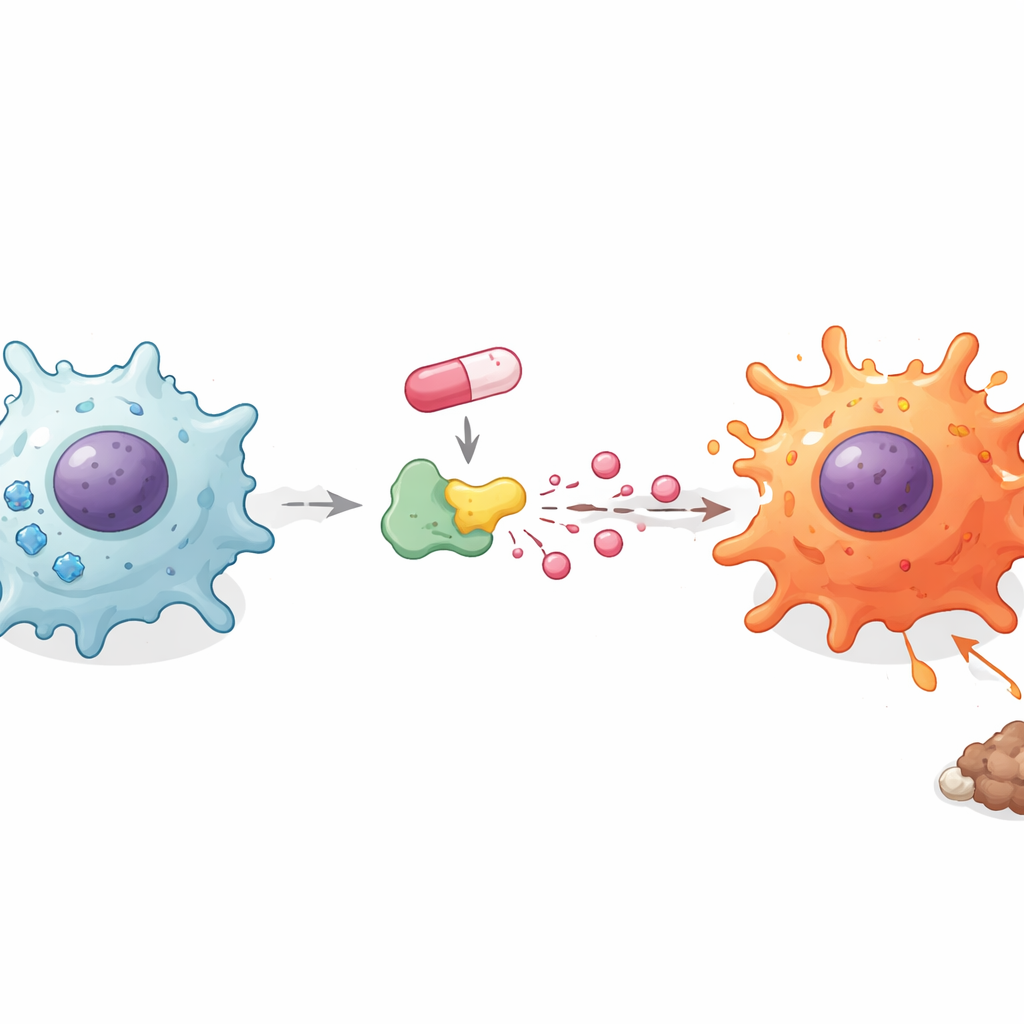
Wie Zuckernutzung und Säuren das Immunerwachen antreiben
Makrophagen ändern ihren Brennstoffeinsatz, wenn sie zwischen ruhigen und entzündlichen Zuständen wechseln. Die Forscher untersuchten, wie Doxorubicin diese verborgene Stoffwechselebene beeinflusst. Überraschenderweise veranlasste das Medikament die Zellen nicht dazu, insgesamt mehr Zucker aufzunehmen, doch das Blockieren des Zuckerverbrauchs mit einem Standardinhibitor vernichtete den Anstieg entzündlicher Botenstoffe. Das führte das Team dazu, sich auf das zu konzentrieren, was mit Zucker geschieht, nachdem er in die Zelle gelangt ist. Sie fanden heraus, dass Doxorubicin die Energiespeicher der Zelle senkte, gleichzeitig jedoch die Menge an Laktat erhöhte, die in die Umgebung abgegeben wurde. Allein durch Zugabe von zusätzlichem Laktat setzten Makrophagen und Mikroglia mehr entzündliche Botenstoffe frei, während das Blockieren des Laktattransports den gegenteiligen Effekt hatte. Diese Befunde legen nahe, dass nicht nur der Zuckerkonsum, sondern die Art und Weise, wie Zucker in Laktat umgewandelt wird, dabei hilft, Makrophagen in Kämpfer zu verwandeln.
Ein Schlüsselenzym als metabolischer Hebel des Medikaments
Um Doxorubicin direkter mit der Laktatproduktion zu verknüpfen, untersuchten die Forscher die Laktatdehydrogenase A (LDHA), ein zentrales Enzym, das ein Produkt des Zuckerverbrauchs in Laktat umwandelt. Computersimulationen zeigten, dass Doxorubicin an LDHA an spezifischen Aminosäuren binden kann, und Experimente belegten, dass die LDH‑Aktivität in Makrophagen und Mikroglia nach der Behandlung anstieg. Wenn LDHA mit einem kleinmolekularen Inhibitor blockiert oder mittels genetischer Werkzeuge reduziert wurde, konnte Doxorubicin keine hohen Spiegel entzündlicher Botenstoffe mehr erzeugen. Im Gegensatz dazu verstärkte eine Erhöhung von LDHA diese Signale. Wichtig ist, dass das Blockieren von LDHA auch Doxorubicins Fähigkeit teilweise umkehrte, unterdrückende Marker zu entfernen und aktivierende Marker auf Makrophagen zu erhöhen, womit die Veränderung der Zellidentität mit diesem enzymgesteuerten Laktatanstieg verknüpft wird.
Was das für Patientinnen und Patienten bedeuten könnte
Vereinfacht gesagt zeigt diese Arbeit, dass Doxorubicin mehr bewirkt als nur das Schädigen von Tumor‑DNA: Es betätigt zudem einen metabolischen Schalter in benachbarten Stützzellen, der sie dazu anregt, Zucker so zu verbrennen, dass Laktat entsteht und dadurch starke entzündliche Signale ausgelöst werden. Das trägt dazu bei, Makrophagen und Mikroglia von der Tumorwache in einen Angriffsmodus zu überführen und macht Bestrahlung und Temozolomid bei Mäusen wirkungsvoller. Während Herausforderungen wie die sichere Verabreichung von Doxorubicin ins Gehirn bestehen bleiben, deutet die Studie auf eine neue Strategie in der Glioblastomtherapie hin: Stoffwechsel‑gerichtete Kombinationen nutzen, die die Tumorumgebung vom immunen Zufluchtsort in ein Schlachtfeld verwandeln.
Zitation: Liu, B., Yang, W., Feng, S. et al. Doxorubicin promotes the production of inflammatory cytokines in tumor-associated macrophages through activating lactate dehydrogenase A. Cell Death Discov. 12, 208 (2026). https://doi.org/10.1038/s41420-026-03014-0
Schlüsselwörter: Glioblastom, Tumormikroumgebung, tumorassoziierte Makrophagen, Doxorubicin, Laktatstoffwechsel