Clear Sky Science · nl
Doxorubicine bevordert de productie van inflammatoire cytokinen in tumorgeassocieerde macrofagen via activatie van lactaatdehydrogenase A
Een kankermedicijn omvormen tot immuunbooster
Glioblastoom is een van de dodelijkste hersentumoren, deels omdat het zich verschuilt achter een beschermend schild van “vriendelijke” ondersteunende cellen die het tumor helpen ontsnappen aan het immuunsysteem. Deze studie toont aan dat een al lang gebruikt chemotherapeuticum, doxorubicine, herbestemd kan worden om die ondersteunende cellen wakker te schudden en ze te stimuleren de tumor aan te vallen in plaats van te beschermen. Door het gebruik van suiker in deze cellen te herschakelen, helpt het middel een stille, onderdrukkende tumorniche om te zetten in een ‘heettere’, vijandigere omgeving voor kanker.
De uitdaging van een stille tumorbuurt
De standaardbehandeling van glioblastoom — chirurgie, bestraling en het middel temozolomide — heeft decennialang weinig verbetering in overleving opgeleverd. Een belangrijke reden is het lokale microklimaat van de tumor, dat vol zit met immuunachtige cellen genaamd tumorgeassocieerde macrofagen en microgliacellen. Deze cellen kunnen optreden als felle verdedigers (inflammatoire “strijders”) of als kalme, wondherstellende helpers (onderdrukkende “helers”). Bij glioblastoom neigen ze sterk naar de heler-toestand, waarmee ze de immuniteit dempen en de tumor helpen therapie te weerstaan. De auteurs onderzochten of doxorubicine, een klassiek chemotherapeuticum dat al bekendstaat om het oproepen van immuunreacties, deze cellen kon herprogrammeren naar strijders en daarmee bestaande behandelingen effectiever kon maken.
Meer levensduur bij muizen en een minder vriendelijke tumor
Met een muismodel van glioblastoom combineerde het team bestraling en temozolomide met doxorubicine. Muizen die de drievoudige behandeling kregen leefden langer dan muizen die alleen bestraling en temozolomide ontvingen, hoewel het totale aantal immuunachtige cellen in de tumoren niet veranderde. Wat wel veranderde, was hun gedrag. Merkers geassocieerd met de onderdrukkende, tumorbevorderende staat namen af, terwijl merkers die horen bij een geactiveerde, antitumor-staat toenamen. Tegelijk waren niveaus van inflammatoire boodschapperproteïnen zoals IL‑6, TNF‑α en IL‑1β hoger in tumoren, in beenmergafgeleide macrofagen van behandelde muizen en in het bloed van de dieren. Gezamenlijk wijzen deze verschuivingen erop dat doxorubicine niet simpelweg meer immuuncellen toevoegt—het zet bestaande cellen om in een agressievere, tumor-tegenwerkende modus.
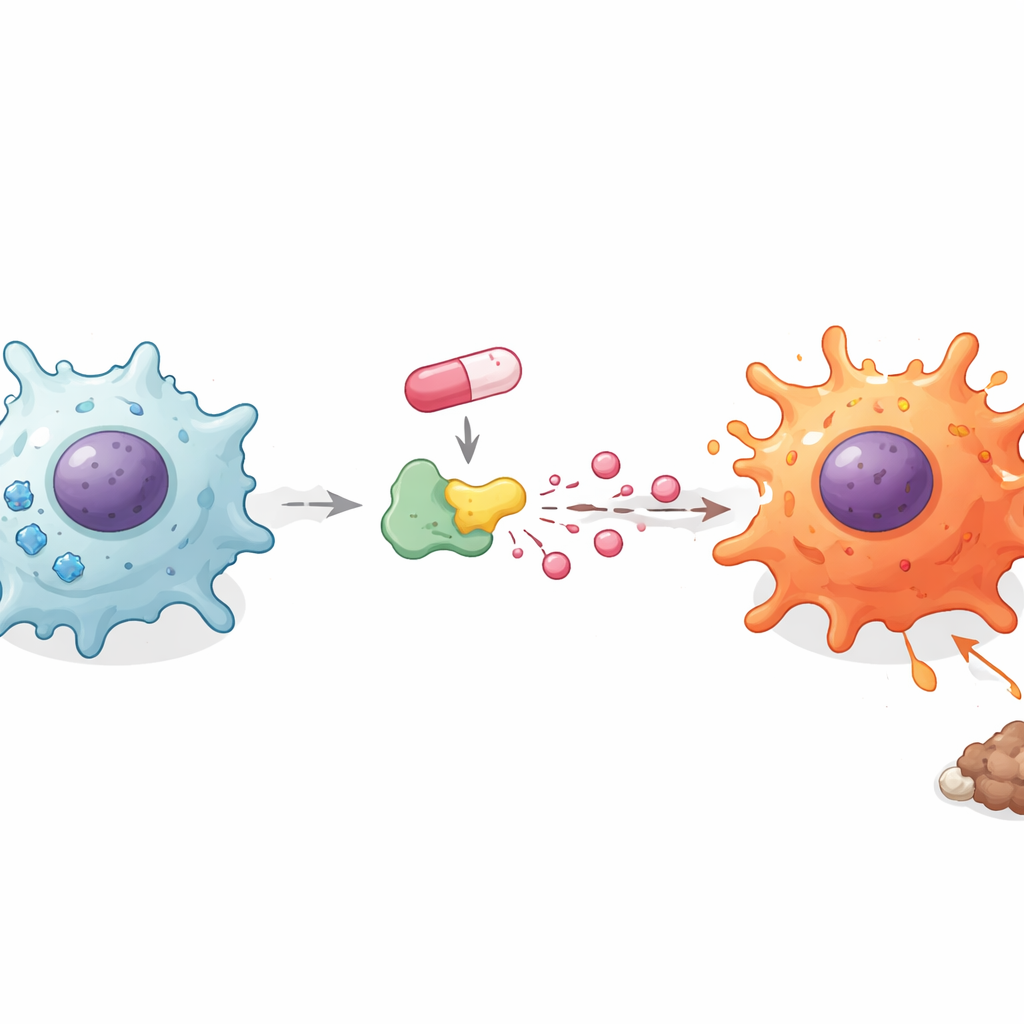
Hoe suikergebruik en zuren immuunwekken aansturen
Macrofaag-typen veranderen hun brandstofgebruik wanneer ze schakelen tussen een stille en een inflammatoire toestand. De onderzoekers onderzochten hoe doxorubicine deze verborgen laag van metabolisme beïnvloedde. Verrassend genoeg zorgde het middel er niet voor dat cellen in het algemeen meer suiker opnamen, maar het blokkeren van suikerse afbraak met een standaardremmer veegde de toename in inflammatoire boodschappers weg. Dat bracht het team ertoe te focussen op wat er met suiker gebeurt nadat het de cel binnenkomt. Ze ontdekten dat doxorubicine de energiereserves van de cel verlaagde maar tegelijkertijd de hoeveelheid melkzuur (lactaat) die in de omgeving werd vrijgegeven verhoogde. Het toevoegen van extra lactaat alleen zorgde ervoor dat macrofagen en microgliacellen meer inflammatoire boodschappers uitscheiden, terwijl het blokkeren van lactaattransport het tegenovergestelde effect had. Deze bevindingen suggereren dat het niet alleen suikerconsumptie is, maar de wijze waarop suiker wordt verwerkt tot lactaat die helpt macrofagen in strijders te veranderen.
Een sleutelenzym als metabole hefboom van het medicijn
Om doxorubicine directer met lactaatproductie te verbinden, onderzocht het team lactaatdehydrogenase A (LDHA), een centraal enzym dat een product van suikerdegradatie omzet in lactaat. Computersimulaties gaven aan dat doxorubicine aan LDHA kan binden op specifieke aminozuren, en experimenten toonden dat LDH-activiteit toenam in macrofagen en microgliacellen na behandeling. Wanneer LDHA werd geblokkeerd met een klein-moleculair remmer of gereduceerd met genetische hulpmiddelen, kon doxorubicine geen hoge niveaus van inflammatoire boodschappers meer opwekken. Daarentegen versterkte het vergroten van LDHA deze signalen. Belangrijk is dat het blokkeren van LDHA ook gedeeltelijk het vermogen van doxorubicine om onderdrukkende merkers te verwijderen en activerende merkers op macrofagen te verhogen, terugdraaide, waarmee de verandering in celidentiteit gekoppeld wordt aan deze enzymgestuurde lactaatexplosie.
Wat dit voor patiënten zou kunnen betekenen
In eenvoudige termen onthult dit werk dat doxorubicine meer doet dan alleen tumor-DNA beschadigen: het schakelt ook een metabole schakelaar in nabijgelegen ondersteunende cellen om, waardoor ze suiker verbranden op een manier die melkzuur genereert en daarmee krachtige inflammatoire signalen produceert. Dit helpt macrofagen en microgliacellen te verschuiven van het bewaken van de tumor naar het aanvallen ervan, waardoor bestraling en temozolomide bij muizen effectiever worden. Hoewel uitdagingen zoals het veilig afleveren van doxorubicine in de hersenen blijven bestaan, wijst de studie op een nieuwe strategie voor glioblastoomtherapie: combinaties die het metabolisme richten om de tumoromgeving te veranderen van een immuunrefugie naar een slagveld.
Bronvermelding: Liu, B., Yang, W., Feng, S. et al. Doxorubicin promotes the production of inflammatory cytokines in tumor-associated macrophages through activating lactate dehydrogenase A. Cell Death Discov. 12, 208 (2026). https://doi.org/10.1038/s41420-026-03014-0
Trefwoorden: glioblastoom, tumormicro-omgeving, tumorgeassocieerde macrofagen, doxorubicine, lactaatmetabolisme