Clear Sky Science · es
La doxorrubicina promueve la producción de citocinas inflamatorias en macrófagos asociados a tumores mediante la activación de la lactato deshidrogenasa A
Convertir un fármaco contra el cáncer en un potenciador inmune
El glioblastoma es uno de los cánceres cerebrales más letales, en parte porque se oculta tras un escudo protector de células de apoyo “amistosas” que ayudan al tumor a eludir el sistema inmune. Este estudio muestra que un fármaco quimioterápico de larga trayectoria, la doxorrubicina, puede reutilizarse para despertar a esas células de apoyo y empujarlas a atacar el tumor en lugar de protegerlo. Al reconectar la forma en que estas células usan el azúcar, el fármaco contribuye a convertir un nicho tumoral silencioso y supresor en un entorno más “caliente” y hostil para el cáncer.
El desafío de un vecindario tumoral silencioso
El tratamiento estándar del glioblastoma —cirugía, radiación y el fármaco temozolomida— ha mejorado poco la supervivencia a lo largo de las décadas. Una razón importante es el vecindario local del tumor, o microambiente, que está repleto de células relacionadas con la respuesta inmune llamadas macrófagos asociados a tumores y microglía. Estas células pueden actuar como defensores fieros ("luchadores" inflamatorios) o como auxiliares calmados que favorecen la reparación ("sanadores" supresores). En el glioblastoma tienden a inclinarse fuertemente hacia el estado de sanador, atenuando la inmunidad y ayudando al tumor a resistir la terapia. Los autores se propusieron averiguar si la doxorrubicina, un fármaco clásico ya conocido por estimular respuestas inmunes, podría reprogramar estas células hacia el estado de luchador y así hacer que los tratamientos existentes funcionen mejor.
Más tiempo para los ratones y un tumor menos amigable
Usando un modelo murino de glioblastoma, el equipo combinó radiación y temozolomida con doxorrubicina. Los ratones que recibieron la terapia triple vivieron más que aquellos tratados solo con radiación y temozolomida, aunque el número total de células de tipo inmune en los tumores no cambió. En cambio, lo que cambió fue su comportamiento. Disminuyeron los marcadores asociados al estado supresor y promotor del tumor, mientras que aumentaron los marcadores vinculados a un estado activado y antitumoral. Al mismo tiempo, los niveles de proteínas mensajeras inflamatorias como IL‑6, TNF‑α e IL‑1β fueron mayores dentro de los tumores, en macrófagos derivados de médula ósea de animales tratados y en la sangre de los animales. En conjunto, estos cambios indican que la doxorrubicina no simplemente añade más células inmunes: convierte las ya existentes en un modo más agresivo y opuesto al tumor.
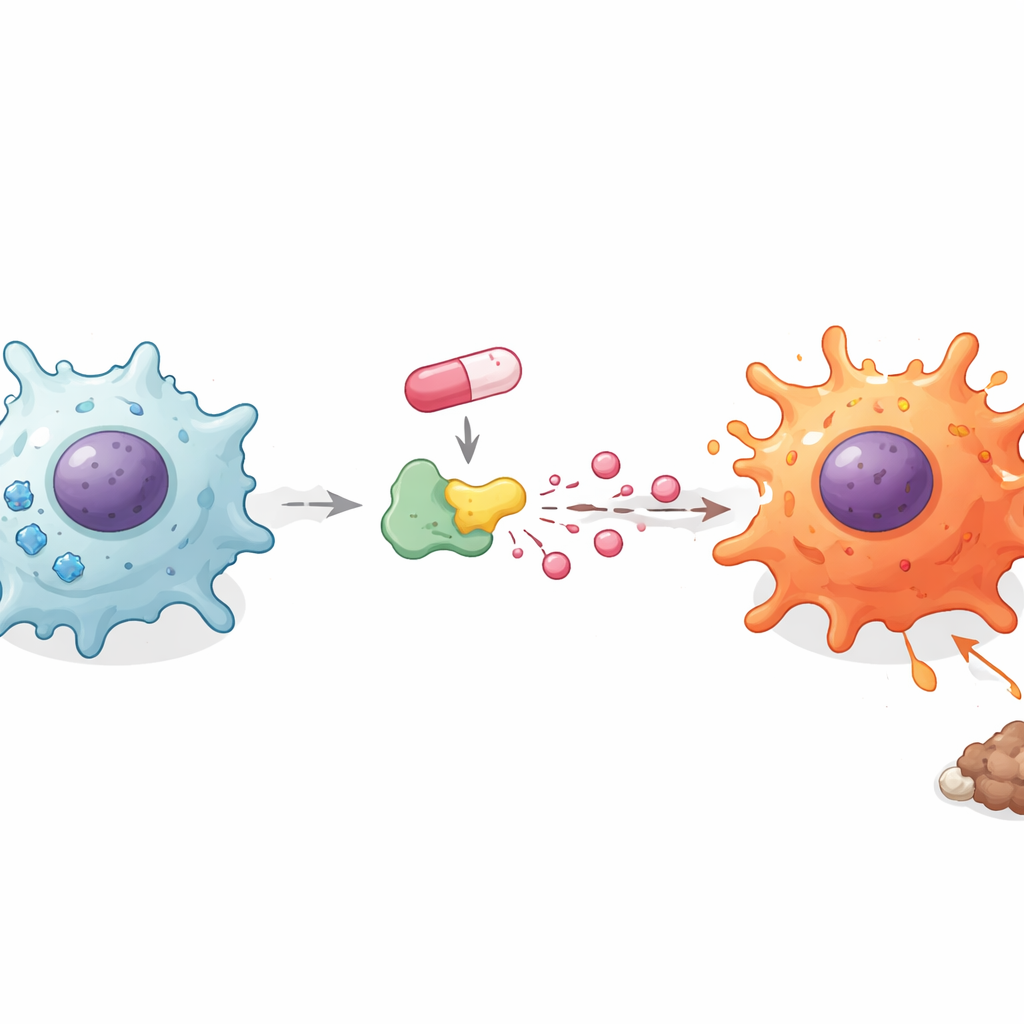
Cómo el uso de azúcares y los ácidos impulsan el despertar inmune
Los macrófagos cambian su fuente de combustible cuando pasan de estados silenciosos a inflamatorios. Los investigadores indagaron cómo la doxorrubicina afectaba esta capa oculta de metabolismo. Sorprendentemente, el fármaco no hizo que las células captasen más azúcar en términos generales, pero bloquear la degradación de la glucosa con un inhibidor estándar eliminó el aumento en las señales inflamatorias. Eso llevó al equipo a centrarse en lo que ocurre con la glucosa una vez que entra en la célula. Encontraron que la doxorrubicina redujo las reservas energéticas de la célula pero aumentó la cantidad de ácido láctico liberado al entorno. Añadir lactato extra por sí solo empujó a macrófagos y microglía a secretar más mensajeros inflamatorios, mientras que bloquear el transporte de lactato tuvo el efecto contrario. Estos hallazgos sugieren que no es solo el consumo de azúcar sino la forma en que se procesa en lactato lo que ayuda a convertir a los macrófagos en luchadores.
Una enzima clave como palanca metabólica del fármaco
Para conectar la doxorrubicina más directamente con la producción de lactato, el equipo examinó la lactato deshidrogenasa A (LDHA), una enzima central que convierte un producto de la degradación de la glucosa en lactato. Simulaciones por ordenador indicaron que la doxorrubicina puede unirse a LDHA en aminoácidos específicos, y los experimentos mostraron que la actividad de LDH aumentó en macrófagos y microglía tras el tratamiento. Cuando LDHA se bloqueó con un inhibidor de pequeña molécula o se redujo mediante herramientas genéticas, la doxorrubicina dejó de inducir altos niveles de mensajeros inflamatorios. En contraste, potenciar LDHA fortaleció estas señales. Importante: bloquear LDHA también revirtió en parte la capacidad de la doxorrubicina de eliminar marcadores supresores y aumentar marcadores activadores en macrófagos, ligando el cambio de identidad celular a esta oleada de lactato controlada por la enzima.
Qué podría significar esto para los pacientes
En términos sencillos, este trabajo revela que la doxorrubicina hace más que dañar el ADN tumoral: también acciona un interruptor metabólico en las células de apoyo cercanas, animándolas a quemar glucosa de una manera que genera ácido láctico y, a su vez, potentes señales inflamatorias. Esto ayuda a desplazar a macrófagos y microglía de proteger el tumor a atacarlo, haciendo que la radiación y la temozolomida sean más efectivas en ratones. Aunque existen desafíos, como la administración segura de doxorrubicina al cerebro, el estudio apunta a una nueva estrategia para la terapia del glioblastoma: usar combinaciones que apunten al metabolismo para convertir el vecindario tumoral de un refugio inmune en un campo de batalla.
Cita: Liu, B., Yang, W., Feng, S. et al. Doxorubicin promotes the production of inflammatory cytokines in tumor-associated macrophages through activating lactate dehydrogenase A. Cell Death Discov. 12, 208 (2026). https://doi.org/10.1038/s41420-026-03014-0
Palabras clave: glioblastoma, microambiente tumoral, macrófagos asociados a tumores, doxorrubicina, metabolismo del lactato