Clear Sky Science · ru
Периферические стволовые клетки крови против трансплантата костного мозга при неполной (гаплоидентичной) трансплантации без удаления Т-клеток с посттрансплантационной циклофосфамидной терапией у пациентов с вторичным острым миелоидным лейкозом в первом полном ремиссии: исследование ALWP/EBMT
Почему это исследование важно для пациентов
Для многих пожилых людей вторичный острый миелоидный лейкоз — это угрожающее жизни онкологическое заболевание крови, которое часто развивается после лет других нарушений крови или перенесённой химиотерапии. Единственный шанс на длительный контроль обычно дает трансплантация стволовых клеток, но у многих пациентов нет идеально согласованного донора. В этом исследовании поставлен практический вопрос, напрямую влияющий на реальных людей и центры трансплантации по всему миру: при использовании полусовпадающего семейного донора и современной стратегии лекарственной профилактики побочных эффектов — имеет ли значение, берут ли врачи стволовые клетки из периферической крови или из костного мозга?
Два способа получить жизненно важные клетки
Врачи могут взять гемопоэтические стволовые клетки у донора двумя основными способами. Один — из костного мозга, получаемого из подвздошных костей под анестезией. Другой — периферические стволовые клетки крови, собранные из кровотока после короткого курса препаратов, стимулирующих выход клеток из костного мозга. Оба источника способны восстановить кроветворение пациента, но они отличаются удобством, составом иммунных клеток и риском осложнений, таких как «трансплантат против хозяина», когда донорские клетки атакуют ткани реципиента. Для людей с вторичным острым миелоидным лейкозом, которые часто старше и имеют сопутствующие заболевания, особенно важно выбрать более безопасный и эффективный вариант.
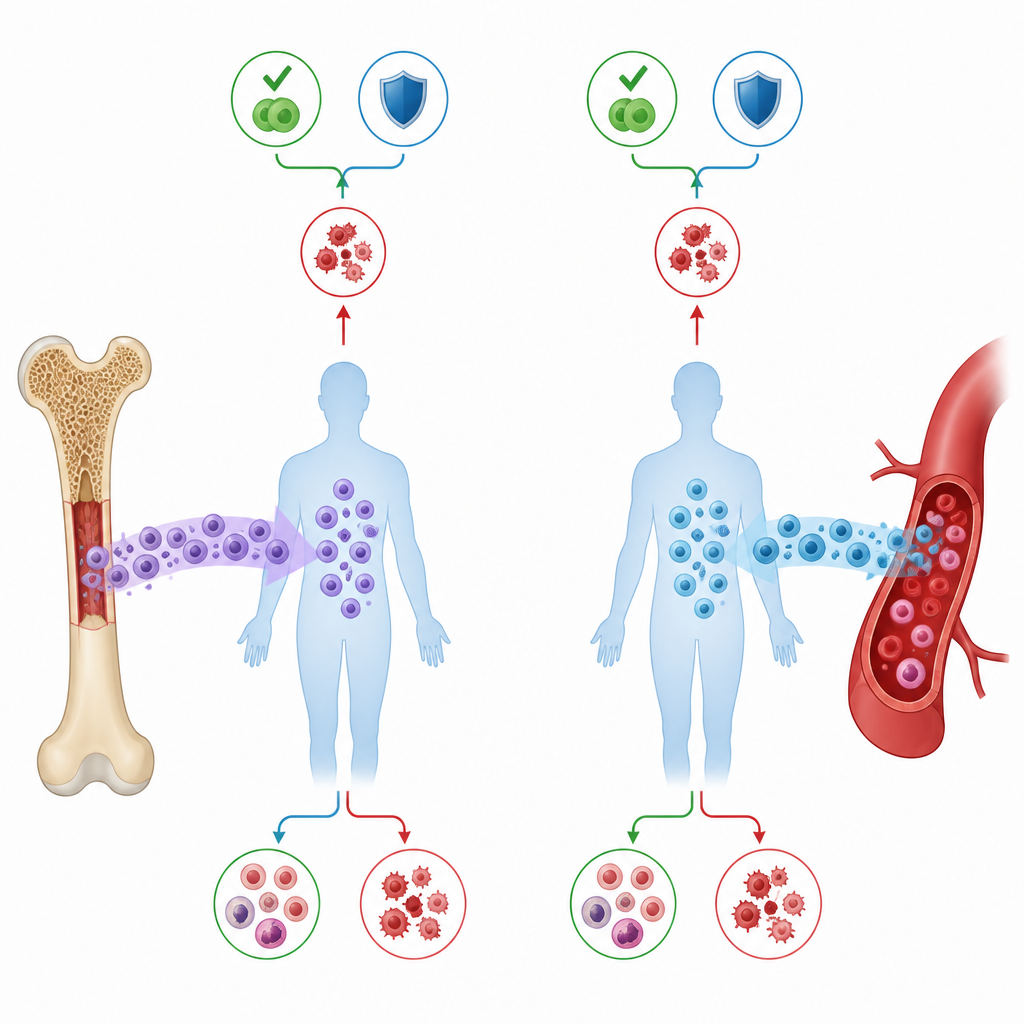
Крупное сравнение в реальной клинической практике
Исследователи использовали регистр Европейского общества по трансплантации крови и костного мозга, проанализировав 554 взрослых пациентов с вторичным острым миелоидным лейкозом, получивших первую трансплантацию от полусовпадающего семейного донора в период с 2010 по 2021 год. Все пациенты находились в первой полной ремиссии на момент трансплантации и все получили одинаковую ключевую посттрансплантационную терапию: высокие дозы циклофосфамида, помогающие сдерживать вредные иммунные реакции. Из них 418 получили периферические стволовые клетки, а 136 — костный мозг. За исключением некоторых различий в возрасте и интенсивности предтрансфузионной химиотерапии, обе группы были в целом сопоставимы по риску заболевания и общему состоянию здоровья.
Что происходило после трансплантации
Команда отслеживала скорость восстановления показателей крови, частоту рецидивов рака, смертность, не связанную с рецидивом, и выживаемость через два года после трансплантации. Также оценивали острые и хронические проявления трансплантат‑против‑хозяина. Периферическая кровь и костный мозг показали заметно схожие результаты. Частота и сроки восстановления лейкоцитов и тромбоцитов были близки, а вероятность рецидива лейкоза — сопоставима. Через два года общая выживаемость составляла около 59 процентов в обеих группах, а выживаемость без рецидива была чуть выше 50 процентов. Тяжёлые осложнения, такие как фатальные инфекции или повреждение органов, происходили с сопоставимой частотой.
Другие факторы, влиявшие на исходы
Хотя выбор источника стволовых клеток не изменял общую картину, другие характеристики явно влияли на результаты. Пациенты с более низким функциональным статусом или большим числом сопутствующих заболеваний чаще умирали от причин, не связанных с рецидивом, и имели худшую общую и безрецидивную выживаемость. Старший возраст также повышал риск смерти, не связанной с рецидивом, и развития хронической формы трансплантат‑против‑хозяина. Неблагоприятные хромосомные аномалии в лейкозных клетках увеличивали вероятность рецидива и сокращали выживаемость. Женский донор для мужского реципиента и более пожилой возраст были связаны с большим риском хронической формы трансплантат‑против‑хозяина, независимо от того, были ли клетки из крови или костного мозга.
Что это означает для пациентов и врачей
Для взрослых с вторичным острым миелоидным лейкозом, получающих полусовпадающую семейную трансплантацию с посттрансплантационным циклофосфамидом, это исследование показывает, что периферические стволовые клетки крови и костный мозг являются равноценными вариантами. Основные показатели трансплантации, включая выживаемость и риск рецидива, по существу не различались между двумя типами трансплантатов. Это означает, что врачи могут руководствоваться практическими соображениями — комфортом донора, логистикой забора и опытом центра — и сосредоточить внимание на факторах, действительно влияющих на исход: общем состоянии пациента, сопутствующих заболеваниях и биологии болезни.
Цитирование: Nagler, A., Swoboda, R., Ferhat, AT. et al. Peripheral blood stem cells versus bone marrow graft for non-T-depleted haploidentical transplantation with post-transplant cyclophosphamide in patients with secondary acute myeloid leukemia in first complete remission: A study from the ALWP/EBMT. Bone Marrow Transplant 61, 559–568 (2026). https://doi.org/10.1038/s41409-026-02823-2
Ключевые слова: трансплантация стволовых клеток, вторичный острый миелоидный лейкоз, гаплоидентичный донор, периферические стволовые клетки крови, трансплантат костного мозга