Clear Sky Science · de
Periphere Blutstammzellen versus Knochenmarkstransplantat bei nicht-T-depletierter haploidentischer Transplantation mit posttransplantationszyklofosfamid bei Patienten mit sekundärem akuten myeloischen Leukämie in erster kompletter Remission: Eine Studie des ALWP/EBMT
Warum diese Forschung für Patientinnen und Patienten wichtig ist
Für viele ältere Erwachsene ist die sekundäre akute myeloische Leukämie eine lebensbedrohliche Blutkrebsform, die oft nach jahrelangen anderen Blutkrankheiten oder Chemotherapien auftritt. Die einzige Chance auf eine langfristige Kontrolle besteht meist in einer Stammzelltransplantation, doch vielen Patientinnen und Patienten fehlt ein perfekt passender Spender. Diese Studie stellt eine praktische Frage mit unmittelbarer Bedeutung für Betroffene und Transplantationszentren weltweit: Bei Verwendung eines halb passenden Familienspenders und einer modernen medikamentösen Strategie zur Kontrolle von Nebenwirkungen — spielt es eine Rolle, ob Ärztinnen und Ärzte Stammzellen aus dem Blut oder aus dem Knochenmark entnehmen?
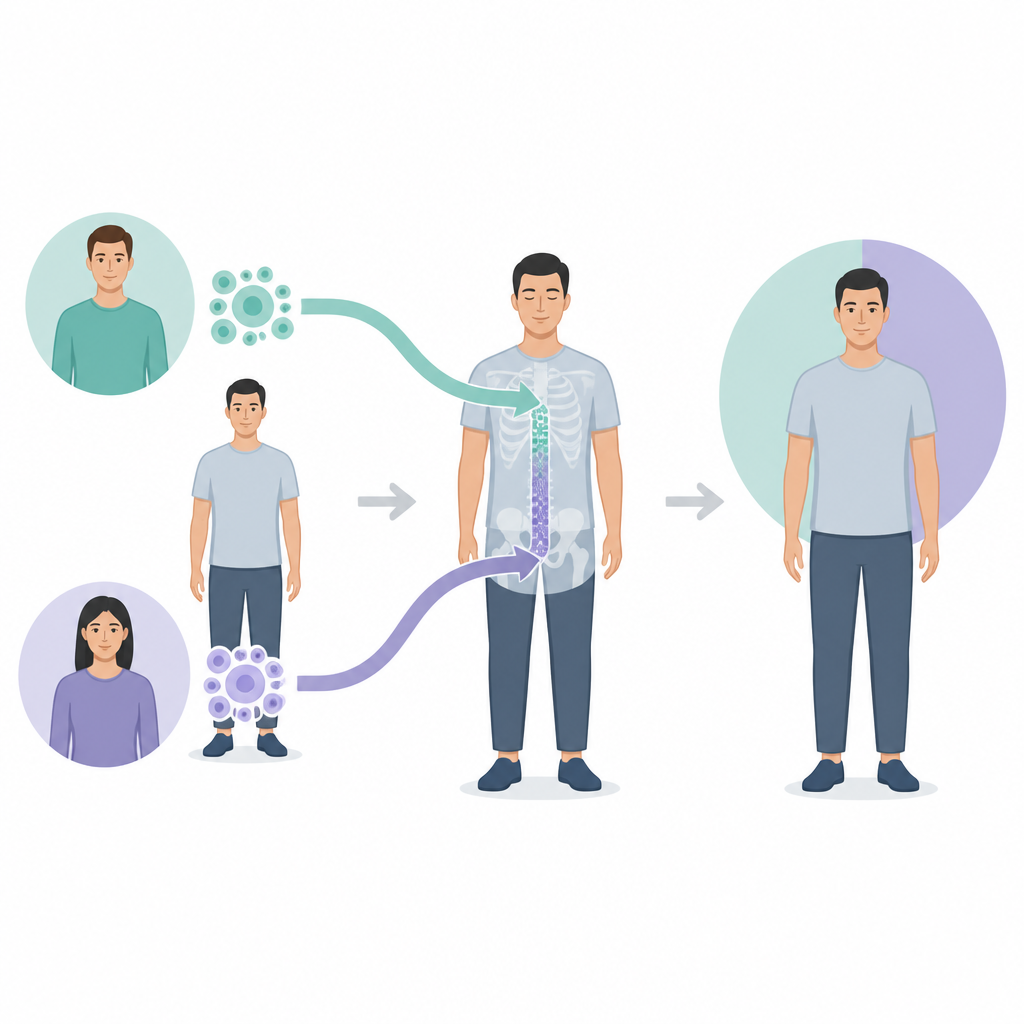
Zwei Wege, lebensrettende Zellen zu gewinnen
Ärztinnen und Ärzte können blutbildende Stammzellen von einem Spender auf zwei Hauptwegen gewinnen. Der eine ist das Knochenmark, entnommen aus dem Beckenknochen unter Narkose des Spenders. Der andere sind periphere Blutstammzellen, die aus dem Blut gesammelt werden, nachdem der Spender für kurze Zeit Medikamente erhalten hat, die Stammzellen aus dem Mark in den Kreislauf mobilisieren. Beide Quellen können das Blut- und Immunsystem eines Patienten wiederaufbauen, unterscheiden sich jedoch in Bezug auf Praktikabilität, Immunzellzusammensetzung und Komplikationsrisiken wie die Graft-versus-Host-Erkrankung, bei der Spenderzellen das Gewebe des Empfängers angreifen. Bei Menschen mit sekundärer AML, die häufig älter und gesundheitlich empfindlicher sind, ist die Wahl der sichereren und wirksameren Option besonders wichtig.
Ein großer Vergleich aus der Praxis
Die Forschenden nutzten das Register der European Society for Blood and Marrow Transplantation, um 554 Erwachsene mit sekundärer AML zu untersuchen, die zwischen 2010 und 2021 eine erste Transplantation von einem halb passenden Familienspender erhielten. Alle Patienten befanden sich zum Zeitpunkt der Transplantation in erster kompletter Remission und erhielten dieselbe wichtige medikamentöse Strategie nach der Transplantation: hochdosiertes Cyclophosphamid, das schädliche Immunreaktionen dämpft. Davon erhielten 418 periphere Blutstammzellen und 136 ein Knochenmarkstransplantat. Abgesehen von einigen Unterschieden im Alter und in der Intensität der Vortherapie waren die beiden Gruppen hinsichtlich Krankheitsrisiko und Allgemeinzustand weitgehend vergleichbar.
Was nach der Transplantation geschah
Das Team verfolgte, wie schnell sich die Blutwerte erholten, wie häufig der Krebs zurückkehrte, nicht-relapse-bedingte Todesfälle und das Überleben zwei Jahre nach der Transplantation. Ebenso wurden akute und chronische Graft-versus-Host-Erkrankungen erfasst. Periphere Blutstammzellen und Knochenmark zeigten sich dabei bemerkenswert ähnlich. Häufigkeit und Zeitpunkt der Erholung von weißen Blutkörperchen und Thrombozyten lagen nah beieinander, und die Wahrscheinlichkeit eines Rückfalls war vergleichbar. Zwei Jahre nach Transplantation lag das Gesamtüberleben in beiden Gruppen bei rund 59 Prozent, das leukämiefreie Überleben knapp über 50 Prozent. Schwere Komplikationen wie tödliche Infektionen oder Organschäden traten ebenfalls in vergleichbaren Häufigkeiten auf.
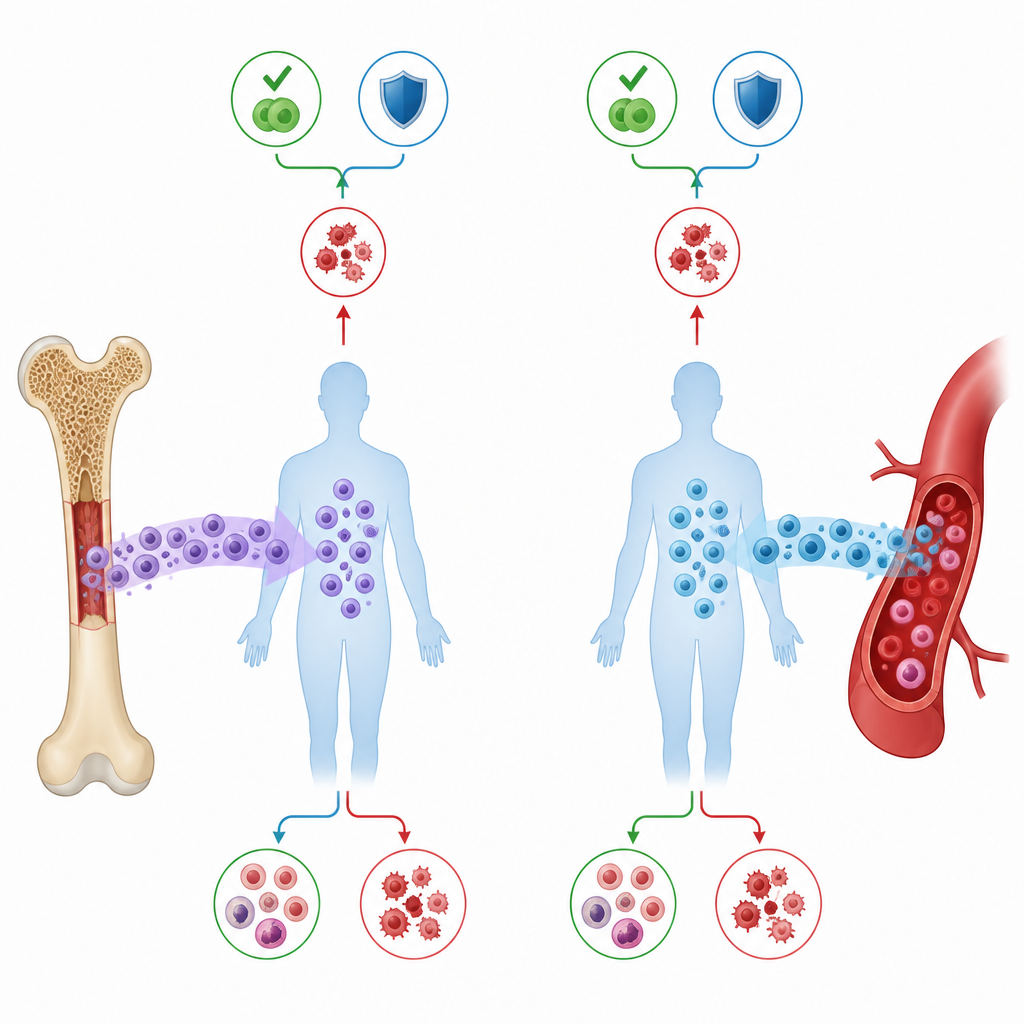
Weitere Faktoren, die die Ergebnisse prägten
Während die Wahl der Stammzellquelle das Gesamtbild nicht veränderte, hatten andere Merkmale deutlichen Einfluss. Patientinnen und Patienten mit schlechterem Leistungszustand oder einer höheren Zahl anderer gesundheitlicher Probleme starben häufiger an nicht-relapse-bedingten Ursachen und zeigten ein schlechteres Gesamt- und leukämiefreies Überleben. Höheres Alter erhöhte ebenfalls das Risiko für nicht-relapse-bedingeten Tod und chronische Graft-versus-Host-Erkrankung. Ungünstige Chromosomenveränderungen in den Leukämiezellen steigerten die Rückfallwahrscheinlichkeit und verkürzten das Überleben. Eine Spenderin für einen männlichen Empfänger sowie höheres Alter waren mit mehr chronischer Graft-versus-Host-Erkrankung assoziiert, wiederum unabhängig davon, ob die Stammzellen aus Blut oder Knochenmark stammten.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Für Erwachsene mit sekundärer AML, die eine halb passende Familienspende mit posttransplantatorischem Cyclophosphamid erhalten, legt diese Studie nahe, dass periphere Blutstammzellen und Knochenmark gleichermaßen gültige Optionen sind. Die wichtigsten Transplantationsergebnisse, einschließlich Überleben und Rückfallrisiko, waren bei beiden Transplantattypen im Wesentlichen gleich. Das bedeutet, dass Ärztinnen und Ärzte ihre Entscheidung von praktischen Überlegungen wie dem Komfort des Spenders, organisatorischen Aspekten der Gewinnung und der Erfahrung des Zentrums abhängig machen können, während sie sich auf Faktoren konzentrieren, die die Ergebnisse tatsächlich beeinflussen — etwa den Allgemeinzustand, Begleiterkrankungen und die Biologie der Erkrankung.
Zitation: Nagler, A., Swoboda, R., Ferhat, AT. et al. Peripheral blood stem cells versus bone marrow graft for non-T-depleted haploidentical transplantation with post-transplant cyclophosphamide in patients with secondary acute myeloid leukemia in first complete remission: A study from the ALWP/EBMT. Bone Marrow Transplant 61, 559–568 (2026). https://doi.org/10.1038/s41409-026-02823-2
Schlüsselwörter: Stammzelltransplantation, sekundäre akute myeloische Leukämie, haploidentischer Spender, periphere Blutstammzellen, Knochenmarkstransplantat