Clear Sky Science · pt
Surto pós-COVID-19 de síndrome de Guillain-Barré durante a onda Ômicron na China com características clínicas e vias imunomediadas potenciais
Por que esta reportagem importa agora
À medida que o mundo deixa para trás as piores ondas da COVID-19, os médicos ainda estão descobrindo como o vírus afeta o corpo muito tempo depois que dor de garganta ou febre desaparecem. Este estudo de dois grandes hospitais na China examinou de perto um aumento súbito em um distúrbio nervoso raro, a síndrome de Guillain–Barré (SGB), durante o maciço surto de Ômicron no país. Entender essa ligação ajuda pacientes e clínicos a reconhecer uma complicação séria, porém tratável, e a preparar os sistemas de saúde para futuras ondas de infecção.
Uma paralisia rara que segue a infecção
A síndrome de Guillain–Barré é uma condição incomum em que o sistema imunológico, após combater uma infecção, ataca por engano os nervos. As pessoas normalmente desenvolvem formigamento ou dormência que evoluem para fraqueza, às vezes levando à paralisia e à falência respiratória em dias ou semanas. A SGB já era conhecida por ocorrer após gastroenterites ou infecções respiratórias, como as causadas por Campylobacter ou certos vírus. Como a COVID-19 infectou bilhões de pessoas, mesmo um pequeno aumento de risco de SGB pode se traduzir em muitos pacientes extras que precisam de cuidados neurológicos intensivos.
Um experimento natural durante a onda Ômicron na China
A mudança na política de COVID-19 da China em dezembro de 2022 permitiu que as variantes altamente contagiosas Ômicron BA.5.2 e BF.7 varressem a população com poucas restrições. As taxas de infecção subiram para mais de 80% em poucas semanas. Neurologistas de dois hospitais terciários que atendem mais de 100 milhões de pessoas aproveitaram esse "experimento natural" para perguntar se os casos de SGB aumentaram nesse período. Eles revisaram todas as internações por SGB de dezembro de 2022 a fevereiro de 2023 e as compararam com os mesmos meses entre 2018 e 2019, antes da pandemia. Os pacientes foram divididos entre os que tiveram infecção confirmada ou fortemente suspeita por SARS-CoV-2 nas seis semanas anteriores e os sem COVID-19 recente.
Um aumento claro de casos e um perfil de paciente diferente
Os hospitais registraram 99 internações por SGB durante a onda Ômicron, em comparação com 66 nas temporadas de inverno de 2018–2019 — um aumento de cerca de 1,5 vez. Quando os estatísticos ajustaram pelo número total de pacientes internados em neurologia usando um modelo de regressão de Poisson, a taxa de SGB foi 54% maior do que a linha de base pré-pandemia, uma diferença improvável de ocorrer por acaso. A maioria dos 99 pacientes (55) teve COVID-19 recente e formou o grupo COVID-GBS. Em média, desenvolveram sintomas nervosos cerca de nove a dez dias após a doença por coronavírus, e o padrão semanal de novos casos de SGB atingiu pico cerca de duas semanas após o pico regional de COVID-19, correspondendo ao atraso esperado para uma doença desencadeada pelo sistema imune.
Pacientes mais velhos e mais graves, mas recuperação a longo prazo semelhante
Pacientes com SGB relacionado à COVID tendiam a ser mais velhos (meados dos 50 versus início dos 40) e tinham maior probabilidade de envolvimento dos nervos da face e da garganta, especialmente os que controlam fala e deglutição. Apresentaram sinais de doença mais grave no pior momento: com maior necessidade de internação em unidades de terapia intensiva, ventilação mecânica e escores mais elevados em uma escala padrão de incapacidade; um paciente faleceu. Exames de sangue em um subconjunto revelaram níveis mais altos da molécula inflamatória IL-6 em pacientes COVID-GBS, particularmente naqueles internados em UTI, sugerindo uma tempestade imune mais intensa. Curiosamente, anticorpos clássicos que aparecem frequentemente na SGB tradicional foram menos comuns no grupo relacionado à COVID, sugerindo um padrão imune algo diferente. Apesar desses recursos agudos preocupantes, o seguimento em seis meses contou uma história mais tranquilizadora: a maioria dos sobreviventes em ambos os grupos melhorou para níveis semelhantes de independência, e modelos estatísticos mostraram que o melhor preditor de desfecho a longo prazo foi o grau de incapacidade no início — não se o paciente teve Ômicron.
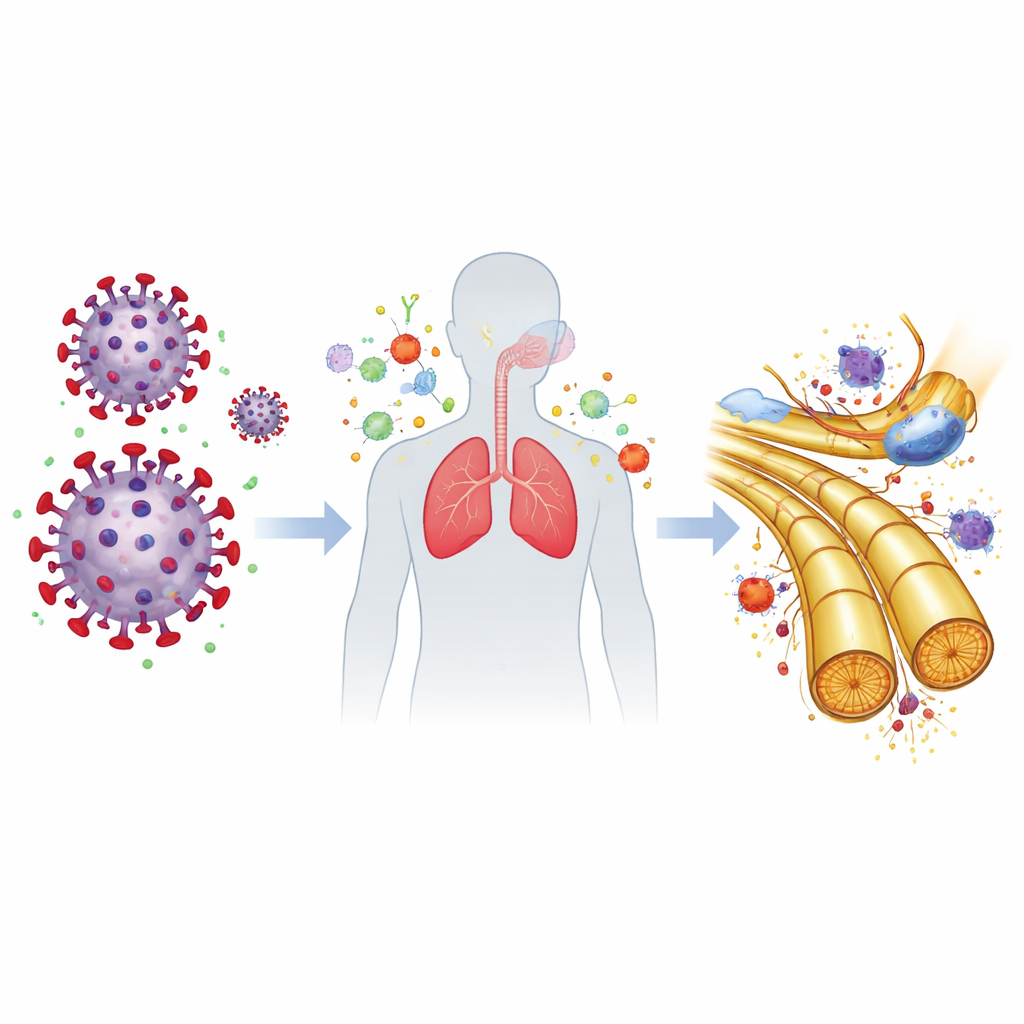
Pistas sobre como a COVID-19 pode desencadear dano nervoso
Os autores exploraram como um vírus que infecta principalmente as vias aéreas poderia provocar um distúrbio dos nervos. Trabalhos laboratoriais de outros grupos mostraram que a proteína spike do coronavírus pode se ligar a moléculas gordurosas chamadas gangliosídeos nas membranas de células relacionadas aos nervos, uma propriedade compartilhada com alguns microrganismos já conhecidos por desencadear SGB. Isso levanta a possibilidade de "mimetismo molecular", em que o sistema imunológico, estimulado a atacar superfícies cobertas pelo vírus, reconhece acidentalmente estruturas semelhantes em nervos periféricos. Ao mesmo tempo, a COVID-19 pode liberar níveis elevados de moléculas inflamatórias, como a IL-6, que podem enfraquecer a barreira sangue–nervo protetora e permitir a infiltração de células imunes no tecido nervoso. Juntos, esses mecanismos poderiam explicar por que o risco de SGB aumenta após a infecção mesmo quando o vírus raramente entra no líquido cefalorraquidiano.
O que isso significa para pacientes e médicos
Para o público em geral, a mensagem principal é que a SGB continua sendo uma complicação rara, mas ondas de infecção como a Ômicron podem aumentar de forma notável o número de casos graves que precisam de internação e cuidados intensivos. Adultos mais velhos e pessoas em recuperação da COVID-19 devem procurar atendimento urgente se notarem fraqueza que piora rapidamente, dificuldade para caminhar ou problemas para falar e engolir, especialmente nas semanas seguintes à infecção. Para clínicos e planejadores, o estudo reforça a necessidade de vigilância aumentada e capacidade para diagnosticar e tratar a SGB prontamente durante e após grandes surtos. De forma encorajadora, quando os pacientes recebem terapias imunomoduladoras em tempo hábil, suas chances de recuperação funcional em seis meses parecem semelhantes, quer a SGB tenha seguido a Ômicron ou outros gatilhos.
Citação: Zhang, J., Guo, Y., Wei, L. et al. Post-COVID-19 surge in Guillain-Barré syndrome during the Omicron wave in China with clinical characteristics and potential immune-mediated pathways. Sci Rep 16, 13260 (2026). https://doi.org/10.1038/s41598-026-44136-w
Palavras-chave: Síndrome de Guillain-Barré, COVID-19 Ômicron, neuropatia autoimune, complicações pós-infecciosas, neuroinflamação