Clear Sky Science · es
Aumento pos-COVID-19 del síndrome de Guillain-Barré durante la ola Ómicron en China: características clínicas y posibles vías inmunomediadas
Por qué esta historia importa ahora
Aunque el mundo ha superado las peores olas de COVID-19, los médicos siguen descubriendo cómo el virus afecta al organismo mucho después de que desaparezcan el dolor de garganta o la fiebre. Este estudio realizado en dos grandes hospitales de China examinó de cerca un repentino aumento de un trastorno nervioso poco frecuente, el síndrome de Guillain-Barré (SGB), durante la masiva ola Ómicron del país. Comprender este vínculo ayuda a pacientes y clínicos a reconocer una complicación seria pero tratable y a preparar a los sistemas de salud para futuras oleadas de infección.
Una parálisis rara que sigue a una infección
El síndrome de Guillain-Barré es una afección poco común en la que el sistema inmunitario, tras combatir una infección, ataca por error a los nervios. Las personas suelen desarrollar hormigueo o entumecimiento que progresa a debilidad, a veces conduciendo a parálisis y fallo respiratorio en días o semanas. Se sabe desde hace tiempo que el SGB puede seguir a gastroenteritis o a infecciones respiratorias, por ejemplo las causadas por Campylobacter u ciertos virus. Dado que la COVID-19 ha infectado a miles de millones de personas, incluso un pequeño aumento del riesgo de SGB podría traducirse en muchos pacientes adicionales que necesiten atención neurológica intensiva.
Un experimento natural durante la ola Ómicron en China
El cambio en la política de COVID-19 en China en diciembre de 2022 permitió que las altamente contagiosas variantes Ómicron BA.5.2 y BF.7 se propagaran por la población con pocas restricciones. Las tasas de infección se dispararon por encima del 80 por ciento en pocas semanas. Los neurólogos de dos hospitales terciarios que atienden a más de 100 millones de personas aprovecharon este "experimento natural" para preguntar si los casos de SGB aumentaron durante ese período. Revisaron todas las hospitalizaciones por SGB de diciembre de 2022 a febrero de 2023 y las compararon con los mismos meses entre 2018 y 2019, antes de la pandemia. Los pacientes se dividieron en los que habían tenido una infección por SARS-CoV-2 confirmada o con alta sospecha en las seis semanas previas y los que no habían tenido COVID-19 recientemente.
Un claro aumento de casos y un perfil de paciente distinto
Los hospitales registraron 99 ingresos por SGB durante la ola Ómicron, frente a 66 en los inviernos de 2018–2019, lo que supone un aumento de aproximadamente 1,5 veces. Cuando los estadísticos ajustaron por el número total de pacientes de neurología mediante un modelo de regresión de Poisson, la tasa de SGB fue un 54 por ciento superior a la línea base prepandémica, una diferencia que probablemente no se debe al azar. La mayoría de los 99 pacientes (55) habían tenido COVID-19 recientemente y formaron el grupo COVID-GBS. En promedio, desarrollaron síntomas nerviosos alrededor de nueve a diez días después de su enfermedad por coronavirus, y el patrón semanal de nuevos casos de SGB alcanzó su pico aproximadamente dos semanas tras el máximo regional de COVID-19, coincidiendo con el retraso esperado para una enfermedad desencadenada por el sistema inmune.
Pacientes mayores y más graves, pero recuperación a largo plazo similar
Los pacientes con SGB relacionado con COVID tendieron a ser mayores (mediados de los 50 frente a principios de los 40) y con más probabilidad de afectación de nervios de la cara y la garganta, especialmente los que controlan el habla y la deglución. Mostraron signos de enfermedad más grave en el peor momento: con mayor frecuencia requirieron ingreso en unidades de cuidados intensivos, ventilación mecánica y alcanzaron puntuaciones más altas en una escala estándar de discapacidad; un paciente falleció. Los análisis de sangre en un subconjunto mostraron niveles más altos del mediador inflamatorio IL-6 en pacientes COVID-GBS, especialmente en los ingresados en cuidados intensivos, lo que sugiere una tormenta inmune más intensa. De forma interesante, los anticuerpos clásicos que aparecen con frecuencia en el SGB tradicional fueron menos comunes en el grupo relacionado con COVID, lo que sugiere un patrón inmunitario algo distinto. A pesar de estos rasgos agudos preocupantes, el seguimiento a seis meses ofreció una historia más tranquilizadora: la mayoría de los supervivientes en ambos grupos mejoraron hasta niveles similares de independencia, y el modelo estadístico mostró que el mejor predictor del resultado a largo plazo fue el grado de discapacidad al inicio, no si el SGB siguió a Ómicron.
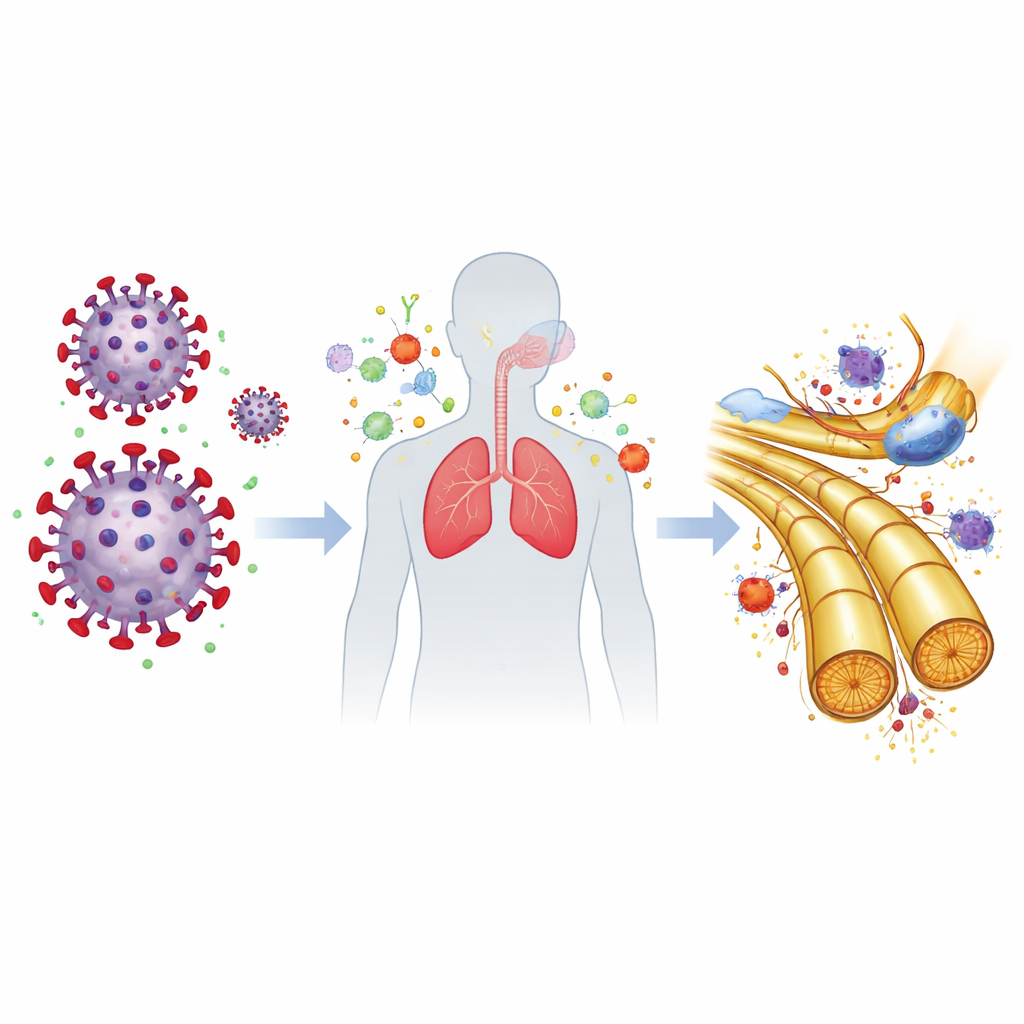
Pistas sobre cómo la COVID-19 podría desencadenar daño nervioso
Los autores exploraron cómo un virus que infecta principalmente las vías respiratorias podría provocar un trastorno nervioso. Trabajos de laboratorio de otros grupos han mostrado que la proteína spike del coronavirus puede unirse a moléculas grasas llamadas gangliósidos en las membranas de células relacionadas con los nervios, una propiedad compartida con algunos microbios ya conocidos por desencadenar SGB. Esto plantea la posibilidad de una "mímica molecular", en la que el sistema inmunitario, entrenado para atacar superficies recubiertas por el virus, reconoce por error estructuras similares en los nervios periféricos. Al mismo tiempo, la COVID-19 puede desencadenar niveles elevados de moléculas inflamatorias como la IL-6, que pueden debilitar la barrera sangre-nervio y permitir que células inmunitarias infiltren el tejido nervioso. En conjunto, estos mecanismos podrían explicar por qué el riesgo de SGB aumenta tras la infección incluso cuando el propio virus rara vez entra en el líquido cefalorraquídeo.
Qué significa esto para pacientes y médicos
Para el público en general, el mensaje principal es que el SGB sigue siendo una complicación rara, pero olas de infección como la Ómicron pueden aumentar de forma notable el número de casos graves que requieren hospitalización y cuidados intensivos. Los adultos mayores y quienes se recuperan de COVID-19 deben buscar atención urgente si notan debilidad que empeora rápidamente, dificultad para caminar o problemas para hablar y tragar, especialmente en las semanas siguientes a la infección. Para los clínicos y planificadores, el estudio subraya la necesidad de una vigilancia reforzada y de capacidad para diagnosticar y tratar el SGB con prontitud durante y después de grandes brotes. Es alentador que, cuando los pacientes reciben a tiempo terapias inmunomoduladoras, sus posibilidades de una recuperación significativa a los seis meses parecen similares tanto si su SGB siguió a Ómicron como a otros desencadenantes.
Cita: Zhang, J., Guo, Y., Wei, L. et al. Post-COVID-19 surge in Guillain-Barré syndrome during the Omicron wave in China with clinical characteristics and potential immune-mediated pathways. Sci Rep 16, 13260 (2026). https://doi.org/10.1038/s41598-026-44136-w
Palabras clave: Síndrome de Guillain-Barré, COVID-19 Ómicron, neuropatía autoinmune, complicaciones postinfecciosas, neuroinflamación