Clear Sky Science · fr
Augmentation post-COVID-19 du syndrome de Guillain-Barré pendant la vague Omicron en Chine : caractéristiques cliniques et voies immuno-médiées potentielles
Pourquoi cette histoire est importante maintenant
Alors que le monde dépasse les pires vagues de COVID-19, les médecins découvrent encore comment le virus affecte l’organisme longtemps après qu’un mal de gorge ou de la fièvre aient disparu. Cette étude menée dans deux grands hôpitaux en Chine a examiné de près une augmentation soudaine d’un trouble nerveux rare, le syndrome de Guillain-Barré (SGB), durant la vaste flambée d’Omicron dans le pays. Comprendre ce lien aide les patients et les cliniciens à reconnaître une complication grave mais traitable et à préparer les systèmes de santé pour de futures vagues d’infection.
Une paralysie rare qui suit une infection
Le syndrome de Guillain-Barré est une affection peu fréquente dans laquelle le système immunitaire, après avoir combattu une infection, attaque par erreur les nerfs. Les personnes développent typiquement des picotements ou un engourdissement qui évoluent vers une faiblesse, pouvant parfois conduire à une paralysie et à une insuffisance respiratoire en quelques jours ou semaines. Le SGB est connu depuis longtemps pour survenir après des infections gastro-intestinales ou respiratoires, comme celles causées par Campylobacter ou certains virus. Parce que le COVID-19 a infecté des milliards de personnes, même un petit risque supplémentaire de SGB pourrait se traduire par de nombreux patients en plus nécessitant des soins neurologiques intensifs.
Une expérience naturelle pendant la vague Omicron en Chine
Le changement de politique de la Chine en matière de COVID-19 en décembre 2022 a permis aux variants Omicron très contagieux BA.5.2 et BF.7 de se propager dans la population avec peu de restrictions. Les taux d’infection ont grimpé au-dessus de 80 % en quelques semaines. Des neurologues de deux hôpitaux tertiaires desservant plus de 100 millions de personnes ont profité de cette « expérience naturelle » pour examiner si les cas de SGB avaient augmenté pendant cette période. Ils ont passé en revue toutes les admissions pour SGB de décembre 2022 à février 2023 et les ont comparées aux mêmes mois entre 2018 et 2019, avant la pandémie. Les patients ont été répartis entre ceux qui avaient une infection à SARS-CoV-2 confirmée ou fortement suspectée au cours des six semaines précédentes et ceux sans COVID-19 récent.
Une nette augmentation des cas, et un profil de patients différent
Les hôpitaux ont enregistré 99 admissions pour SGB pendant la vague Omicron, contre 66 lors des saisons hivernales 2018–2019 — soit une augmentation d’environ 1,5 fois. Lorsque les statisticiens ont ajusté sur le nombre total de patients en neurologie à l’aide d’un modèle de régression de Poisson, le taux de SGB était supérieur de 54 % par rapport à la période prépandémique, une différence peu susceptible d’être due au hasard. La majorité des 99 patients (55) avaient eu un COVID-19 récent et formaient le groupe COVID-SGB. En moyenne, ils ont développé des symptômes nerveux environ neuf à dix jours après leur maladie à coronavirus, et la courbe hebdomadaire des nouveaux cas de SGB a culminé environ deux semaines après le pic régional de COVID-19, correspondant au délai attendu pour une maladie déclenchée par une réponse immunitaire.
Patients plus âgés et plus gravement atteints mais récupération à long terme similaire
Les patients atteints de SGB lié au COVID avaient tendance à être plus âgés (vers la cinquantaine moyenne contre le début de la quarantaine) et plus souvent atteints au niveau des nerfs du visage et de la gorge, en particulier ceux contrôlant la parole et la déglutition. Ils présentaient des signes d’une maladie plus sévère au pire moment : admission plus fréquente en unité de soins intensifs, besoin de ventilation mécanique et scores plus élevés sur une échelle standard d’incapacité ; un patient est décédé. Des analyses sanguines sur un sous-groupe ont montré des taux plus élevés du médiateur inflammatoire IL-6 chez les patients COVID-SGB, notamment chez ceux admis en soins intensifs, suggérant une tempête immunitaire plus marquée. Fait intéressant, les anticorps classiques souvent retrouvés dans le SGB traditionnel étaient moins fréquents dans le groupe lié au COVID, suggérant un profil immunitaire quelque peu différent. Malgré ces caractéristiques aiguës inquiétantes, le suivi à six mois est plus rassurant : la plupart des survivants des deux groupes ont récupéré à des niveaux d’autonomie similaires, et la modélisation statistique a montré que le meilleur prédicteur du résultat à long terme était le degré d’incapacité initial — et non le fait d’avoir eu Omicron.
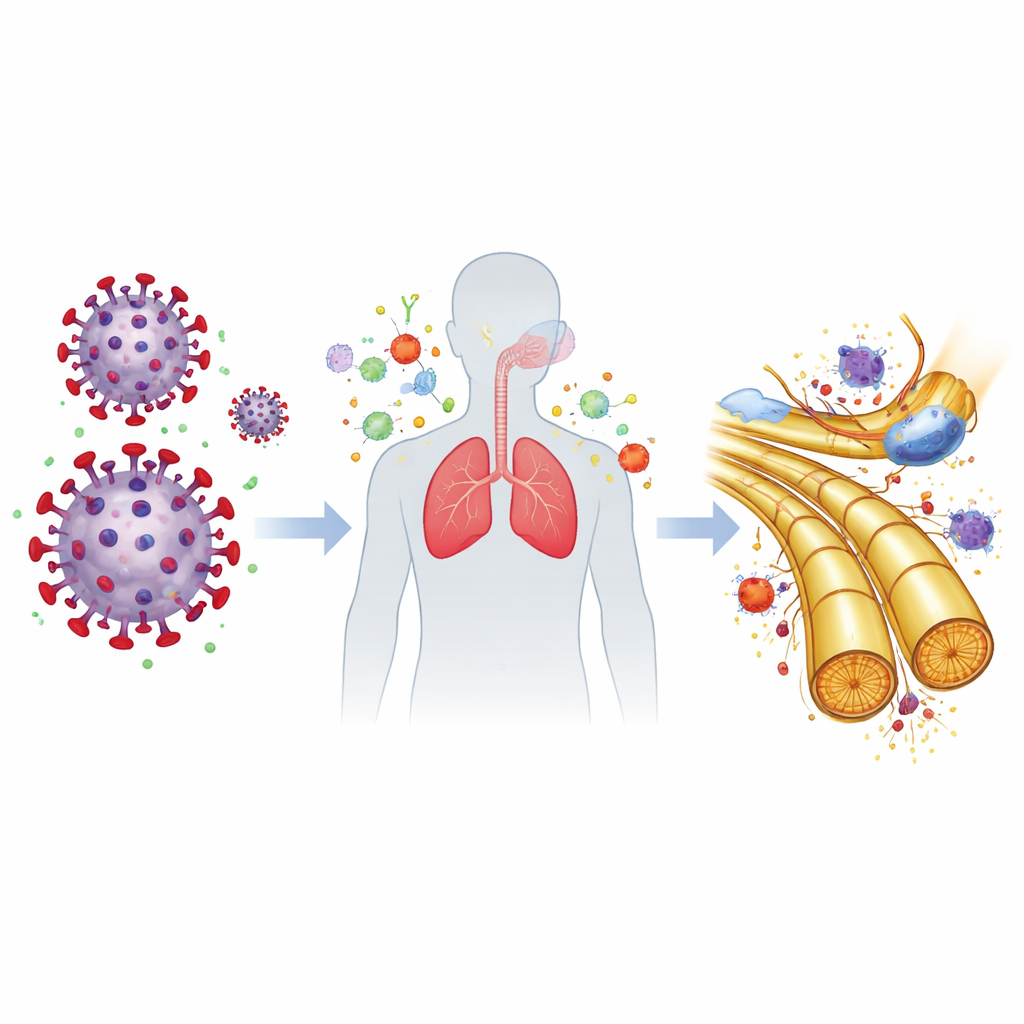
Indices sur la manière dont le COVID-19 pourrait déclencher des lésions nerveuses
Les auteurs ont exploré comment un virus qui infecte principalement les voies respiratoires pourrait provoquer un trouble nerveux. Des travaux de laboratoire d’autres équipes ont montré que la protéine de pointe du coronavirus peut se fixer à des molécules grasses appelées gangliosides présentes à la surface des membranes cellulaires liées aux nerfs, une propriété partagée avec certains microbes déjà connus pour déclencher le SGB. Cela soulève la possibilité d’un « mimétisme moléculaire », où le système immunitaire, préparé à attaquer des surfaces recouvertes de virus, reconnaît par erreur des structures similaires sur les nerfs périphériques. Parallèlement, le COVID-19 peut déclencher des niveaux élevés de molécules inflammatoires comme l’IL-6, qui peuvent affaiblir la barrière sang-nerf protectrice et permettre aux cellules immunitaires d’infiltrer le tissu nerveux. Ensemble, ces mécanismes pourraient expliquer pourquoi le risque de SGB augmente après l’infection même lorsque le virus lui-même pénètre rarement dans le liquide céphalo-rachidien.
Ce que cela signifie pour les patients et les médecins
Pour le grand public, le message principal est que le SGB reste une complication rare, mais que des vagues d’infection comme Omicron peuvent augmenter notablement le nombre de cas graves nécessitant hospitalisation et soins intensifs. Les personnes âgées et celles en convalescence après un COVID-19 doivent consulter en urgence si elles remarquent une faiblesse qui s’aggrave rapidement, des difficultés à marcher ou des troubles de la parole et de la déglutition, en particulier dans les semaines qui suivent l’infection. Pour les cliniciens et les planificateurs, l’étude souligne la nécessité d’une vigilance accrue et de capacités de diagnostic et de traitement rapides du SGB pendant et après de grandes flambées. Fait encourageant, lorsque les patients reçoivent en temps utile des traitements immunomodulateurs, leurs chances de récupération significative à six mois semblent similaires que leur SGB ait suivi Omicron ou d’autres déclencheurs.
Citation: Zhang, J., Guo, Y., Wei, L. et al. Post-COVID-19 surge in Guillain-Barré syndrome during the Omicron wave in China with clinical characteristics and potential immune-mediated pathways. Sci Rep 16, 13260 (2026). https://doi.org/10.1038/s41598-026-44136-w
Mots-clés: syndrome de Guillain-Barré, COVID-19 Omicron, neuropathie auto-immune, complications post-infectieuses, neuroinflammation