Clear Sky Science · it
Incremento post-COVID-19 della sindrome di Guillain-Barré durante l’ondata Omicron in Cina: caratteristiche cliniche e potenziali vie immuno-mediate
Perché questa storia è importante ora
Mentre il mondo supera le peggiori ondate di COVID-19, i medici stanno ancora scoprendo come il virus possa colpire l’organismo molto tempo dopo che mal di gola o febbre sono scomparsi. Questo studio condotto in due grandi ospedali in Cina ha esaminato da vicino un’impennata improvvisa di una rara malattia dei nervi, la sindrome di Guillain–Barré (GBS), durante la massiccia ondata Omicron nel paese. Comprendere questo legame aiuta pazienti e clinici a riconoscere una complicanza grave ma trattabile e a preparare i sistemi sanitari per future ondate di infezione.
Una rara paralisi che segue l’infezione
La sindrome di Guillain–Barré è una condizione poco comune in cui il sistema immunitario, dopo aver combattuto un’infezione, attacca per errore i nervi. Le persone tipicamente manifestano formicolio o intorpidimento che progredisce verso debolezza, talvolta conducendo a paralisi e insufficienza respiratoria nell’arco di giorni o settimane. La GBS è nota da tempo per seguire infezioni gastrointestinali o respiratorie, come quelle causate da Campylobacter o da certi virus. Poiché il COVID-19 ha infettato miliardi di persone, anche un piccolo aumento del rischio di GBS potrebbe tradursi in molti pazienti aggiuntivi che necessitano di cure neurologiche intensive.
Un esperimento naturale durante l’ondata Omicron in Cina
Il cambiamento di politica anti-COVID-19 in Cina nel dicembre 2022 ha permesso alle varianti Omicron BA.5.2 e BF.7, altamente contagiose, di diffondersi nella popolazione con poche restrizioni. I tassi di infezione sono saliti oltre l’80 percento in poche settimane. I neurologi di due ospedali terziari che servono oltre 100 milioni di persone hanno sfruttato questo “esperimento naturale” per verificare se i casi di GBS fossero aumentati durante questo periodo. Hanno revisionato tutte le ammissioni per GBS da dicembre 2022 a febbraio 2023 e le hanno confrontate con gli stessi mesi tra il 2018 e il 2019, prima della pandemia. I pazienti sono stati divisi in chi aveva un’infezione da SARS-CoV-2 confermata o fortemente sospetta nelle sei settimane precedenti e chi non aveva avuto COVID-19 di recente.
Un netto aumento dei casi e un profilo di pazienti diverso
Gli ospedali hanno registrato 99 ricoveri per GBS durante l’ondata Omicron, rispetto ai 66 delle stagioni invernali 2018–2019 — circa 1,5 volte in più. Quando gli statistici hanno aggiustato per il numero totale di pazienti neurologici utilizzando un modello di regressione di Poisson, il tasso di GBS è risultato superiore del 54 percento rispetto al periodo pre-pandemico, una differenza improbabile da attribuire al caso. La maggior parte dei 99 pazienti (55) aveva avuto COVID-19 di recente e ha costituito il gruppo COVID-GBS. In media, hanno sviluppato i sintomi nervosi circa nove-dieci giorni dopo la malattia da coronavirus, e il profilo settimanale dei nuovi casi di GBS ha raggiunto il picco circa due settimane dopo il picco regionale di COVID-19, coerente con il ritardo atteso per una malattia scatenata dal sistema immunitario.
Pazienti più anziani e più gravi ma recupero a lungo termine simile
I pazienti con GBS correlata al COVID tendevano a essere più anziani (metà anni ’50 contro primi anni ’40) e più frequentemente presentavano coinvolgimento dei nervi del volto e della gola, in particolare quelli che controllano la parola e la deglutizione. Mostravano segni di malattia più severa nel momento peggiore: più spesso necessitavano di ricovero in unità di terapia intensiva, ventilazione meccanica e raggiungevano punteggi più alti su una scala standard di disabilità; un paziente è deceduto. Gli esami del sangue in un sottogruppo hanno rivelato livelli più elevati della molecola infiammatoria IL-6 nei pazienti COVID-GBS, in particolare in quelli ricoverati in terapia intensiva, suggerendo una tempesta immunitaria più intensa. Curiosamente, gli anticorpi classici che appaiono frequentemente nella GBS tradizionale erano meno comuni nel gruppo correlato al COVID, indicando un modello immunitario in parte differente. Nonostante questi aspetti acuti preoccupanti, il follow-up a sei mesi ha restituito un quadro più rassicurante: la maggior parte dei sopravvissuti in entrambi i gruppi è migliorata fino a livelli di indipendenza simili, e la modellizzazione statistica ha mostrato che il miglior predittore dell’esito a lungo termine era il grado di disabilità all’inizio — non il fatto di aver avuto Omicron.
Indizi su come il COVID-19 potrebbe scatenare il danno nervoso
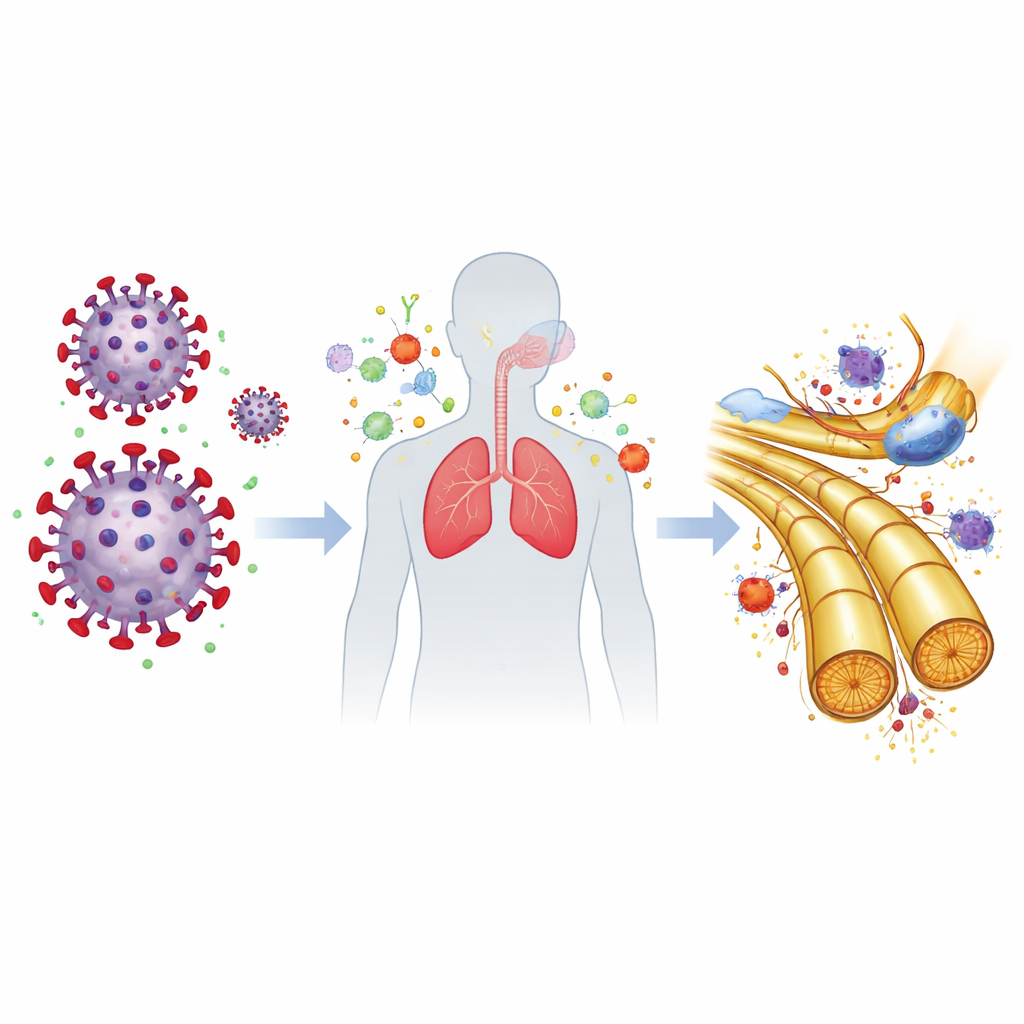
Gli autori hanno esplorato come un virus che infetta principalmente le vie respiratorie possa innescare una malattia dei nervi. Lavori di laboratorio di altri gruppi hanno dimostrato che la proteina spike del coronavirus può legarsi a molecole grasse chiamate gangliosidi sulle membrane cellulari associate ai nervi, una proprietà condivisa con alcuni microrganismi già noti per scatenare la GBS. Questo solleva la possibilità di una “mimetizzazione molecolare”, in cui il sistema immunitario, addestrato ad attaccare superfici ricoperte dal virus, riconosce per errore strutture simili sui nervi periferici. Allo stesso tempo, il COVID-19 può scatenare alti livelli di molecole infiammatorie come l’IL-6, che possono indebolire la barriera sangue‑nervo protettiva e permettere alle cellule immunitarie di infiltrarsi nel tessuto nervoso. Insieme, questi meccanismi potrebbero spiegare perché il rischio di GBS aumenta dopo l’infezione anche quando il virus stesso raramente entra nel liquido cerebrospinale.
Cosa significa per pazienti e medici
Per il pubblico generale, il messaggio principale è che la GBS rimane una complicanza rara, ma ondate di infezione come Omicron possono aumentare in modo significativo il numero di casi gravi che richiedono ospedalizzazione e terapia intensiva. Gli anziani e chi si sta riprendendo da COVID-19 dovrebbero cercare aiuto urgente se notano un peggioramento rapido della debolezza, difficoltà a camminare o problemi nel parlare e deglutire, soprattutto entro poche settimane dall’infezione. Per i clinici e i pianificatori, lo studio sottolinea la necessità di maggiore vigilanza e di capacità diagnostiche e terapeutiche pronte per trattare tempestivamente la GBS durante e dopo grandi focolai. È incoraggiante che, quando i pazienti ricevono tempestivamente terapie immunomodulanti, le loro possibilità di un recupero significativo a sei mesi sembrano simili sia che la GBS sia seguita a Omicron sia ad altri trigger.
Citazione: Zhang, J., Guo, Y., Wei, L. et al. Post-COVID-19 surge in Guillain-Barré syndrome during the Omicron wave in China with clinical characteristics and potential immune-mediated pathways. Sci Rep 16, 13260 (2026). https://doi.org/10.1038/s41598-026-44136-w
Parole chiave: Sindrome di Guillain-Barré, COVID-19 Omicron, neuropatia autoimmune, complicazioni post-infettive, neuroinfiammazione