Clear Sky Science · pt
Preditores do resultado motor com estimulação palidal para doença de Parkinson a partir da coorte CSP468
Por que este estudo é importante para pessoas com Parkinson
Para pessoas que vivem com a doença de Parkinson, a estimulação cerebral profunda (DBS) pode aliviar dramaticamente problemas de movimento quando os medicamentos deixam de ser suficientes. Ainda assim, alguns pacientes se beneficiam muito enquanto outros melhoram apenas de forma modesta. Este estudo faz uma pergunta simples, porém crucial: o ponto exato onde os cirurgiões colocam os eletrodos de DBS no cérebro explica quem melhora — e podemos usar esse conhecimento para planejar a cirurgia e ajustar o tratamento com mais precisão?
Um olhar mais atento sobre a estimulação cerebral para o movimento
A DBS funciona ao fornecer pulsos elétricos minúsculos por meio de eletrodos implantados em regiões profundas específicas do cérebro envolvidas no controle do movimento. Um alvo comum é o globo pálido interno (GPi), uma pequena estrutura que ajuda a regular a suavidade dos nossos movimentos. Grandes ensaios já demonstraram que a DBS no GPi pode reduzir tremor, rigidez e lentidão na doença de Parkinson. Mas mesmo em estudos clínicos bem conduzidos, as pontuações motoras dos pacientes após a cirurgia variam amplamente. Pesquisadores há muito suspeitam que três fatores podem ser os mais importantes: quão bem a pessoa responde à droga levodopa, sua condição geral e sintomas antes da cirurgia, e a área exata do cérebro atingida pela corrente elétrica.
Encontrando o “ponto ideal” de estimulação no cérebro
Os autores concentraram-se em saber se estimular um “ponto ideal” específico dentro do GPi prediz melhor melhora motora após a cirurgia. Eles usaram imagens cerebrais avançadas e modelagem computacional para estimar o volume de tecido cerebral ativado pelas configurações de DBS de cada paciente — essencialmente, a área que realmente recebe estimulação. Em seguida, compararam esse volume ativado com uma região previamente mapeada dentro do GPi que havia sido associada a bons desfechos em trabalhos anteriores. O conjunto de dados principal veio de um grande estudo multicêntrico do Veterans Affairs (CSP #468), no qual pacientes com Parkinson foram randomizados para DBS em um de dois alvos cerebrais e depois avaliados por examinadores que não sabiam qual cirurgia haviam recebido.
Testando os achados em dois grupos independentes de pacientes
Para evitar construir um modelo que simplesmente “reconhecesse” seus próprios dados, a equipe criou e testou pontos ideais em duas coortes de pacientes separadas. Primeiro, analisaram 86 pacientes do ensaio CSP #468 que receberam DBS no GPi e tinham imagens de alta qualidade das posições dos eletrodos. Segundo, usaram imagens e exames de acompanhamento de 51 pacientes adicionais que receberam DBS no GPi por um único cirurgião em outro centro entre 2014 e 2024. Para cada grupo, geraram um ponto ideal tridimensional dentro do GPi e calcularam, para cada paciente, quanto seu volume ativado se sobrepunha a essa zona. Depois, construíram modelos estatísticos que combinaram a sobreposição com o ponto ideal e fatores clínicos, como resposta à levodopa, horas gastas em estado “off”, idade de início e gravidade do tremor.
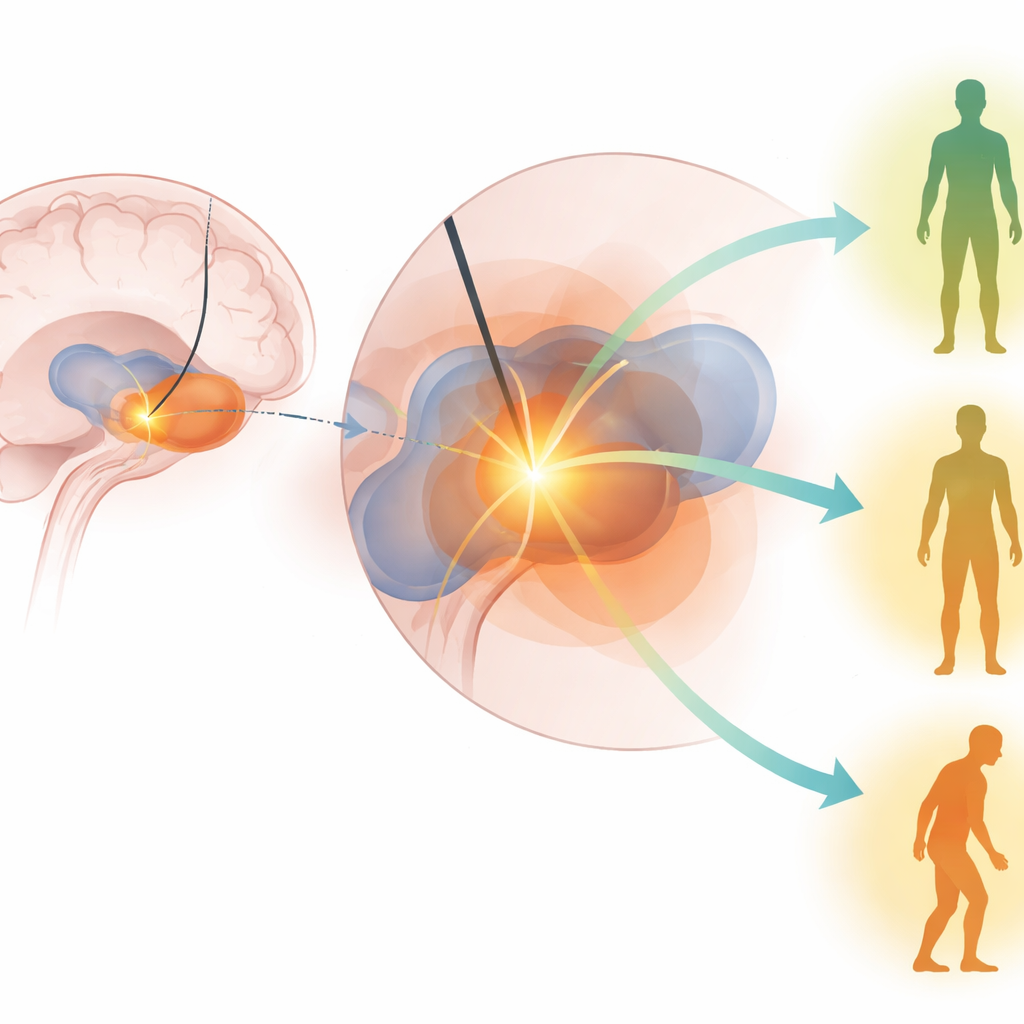
O que realmente previu melhora motora
Ao longo de ambas as coortes e múltiplas análises, dois preditores se destacaram claramente. Pacientes que tiveram uma resposta mais forte à levodopa antes da cirurgia tendiam a apresentar melhor mobilidade após a DBS no GPi. Igualmente importante, pacientes cuja estimulação ativou uma porção maior do ponto ideal no GPi mostraram maior melhora nas pontuações motoras seis meses após a cirurgia. Outros fatores — como idade, duração da doença, escores cognitivos detalhados e até carga de tremor — foram menos consistentes quando os preditores principais foram levados em conta. Notavelmente, modelos construídos a partir de uma coorte ainda conseguiram prever desfechos na outra, sugerindo que o ponto ideal do GPi identificado não é um acaso de um único hospital ou cirurgião, mas uma zona terapêutica relevante compartilhada entre populações.
O que isso significa para pacientes e clínicos
Para pessoas que consideram a DBS no GPi, este estudo reforça duas mensagens práticas. Primeiro, o quanto seus sintomas respondem à levodopa continua sendo um forte indicador de quanto seu movimento pode melhorar após a cirurgia. Segundo, os detalhes finos de onde os eletrodos de DBS ficam dentro do GPi — e quão estreita é a sobreposição da estimulação com uma região específica de controle motor — podem influenciar significativamente os resultados. Embora os modelos expliquem apenas parte da variação nos desfechos, eles mostram que o direcionamento preciso de um ponto ideal comum no GPi, combinado com avaliação cuidadosa da resposta à levodopa, pode ajudar cirurgiões e neurologistas a selecionar melhor os candidatos, planejar a cirurgia e ajustar as configurações de estimulação para dar a mais pacientes a melhor chance de movimentos mais suaves e confiáveis.
Citação: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Palavras-chave: Doença de Parkinson, Estimulação cerebral profunda, Globo pálido interno, Desfechos motores, Alvo em neurocirurgia