Clear Sky Science · fr
Prédicteurs du résultat moteur après stimulation pallidale pour la maladie de Parkinson dans la cohorte CSP468
Pourquoi cette étude compte pour les personnes atteintes de Parkinson
Pour les personnes vivant avec la maladie de Parkinson, la stimulation cérébrale profonde (DBS) peut considérablement soulager les troubles du mouvement lorsque les médicaments ne suffisent plus. Pourtant, certains patients tirent un grand bénéfice tandis que d’autres n’améliorent que modérément. Cette étude pose une question simple mais cruciale : le lieu exact où les chirurgiens placent les électrodes de DBS dans le cerveau explique-t-il qui s’en sort mieux — et peut-on utiliser cette connaissance pour planifier la chirurgie et ajuster le traitement de façon plus précise ?
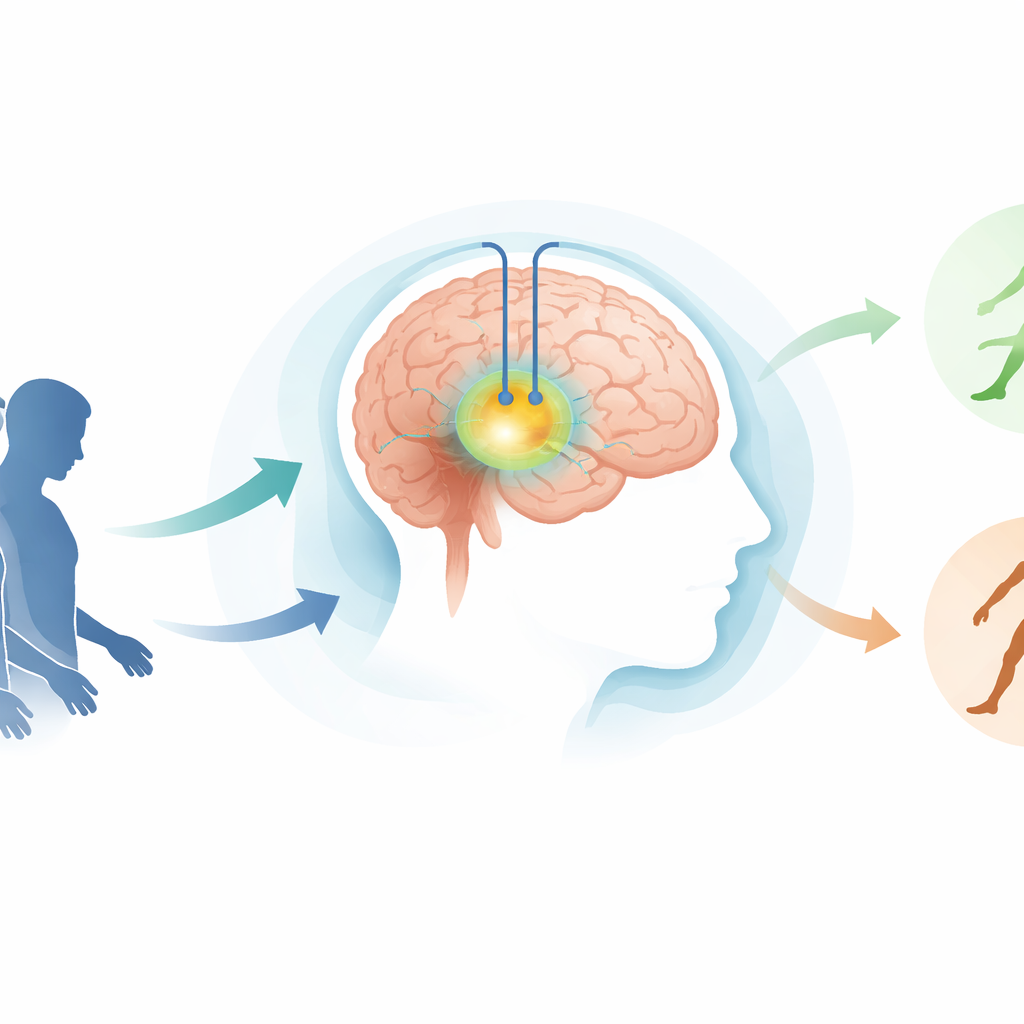
Un regard plus précis sur la stimulation cérébrale pour le mouvement
La DBS fonctionne en délivrant de toutes petites impulsions électriques via des électrodes implantées vers des régions profondes spécifiques du cerveau impliquées dans le contrôle du mouvement. Une cible fréquente est le globus pallidus interne (GPi), une petite structure qui aide à réguler la fluidité des mouvements. De grands essais ont déjà montré que la DBS du GPi peut réduire le tremblement, la raideur et la lenteur chez les personnes atteintes de Parkinson. Mais même dans des études cliniques bien conduites, les scores moteurs des patients après la chirurgie varient largement. Les chercheurs soupçonnent depuis longtemps que trois éléments peuvent être déterminants : la qualité de la réponse au lévodopa, l’état clinique global avant la chirurgie et la zone précise atteinte par le courant électrique.
Localiser le « point idéal » de stimulation dans le cerveau
Les auteurs se sont concentrés sur la question de savoir si la stimulation d’un « point idéal » spécifique au sein du GPi prédit une meilleure motricité après la chirurgie. Ils ont utilisé l’imagerie cérébrale avancée et la modélisation informatique pour estimer le volume de tissu cérébral activé par les paramètres de DBS de chaque patient — essentiellement, la zone qui reçoit effectivement la stimulation. Ils ont ensuite comparé ce volume activé à une région préalablement cartographiée à l’intérieur du GPi qui avait été associée à de bons résultats dans des travaux antérieurs. Le jeu de données principal provenait d’une vaste étude multicentrique des Anciens Combattants (CSP n°468) dans laquelle des patients atteints de Parkinson avaient été assignés au hasard à une DBS sur l’une de deux cibles cérébrales, puis évalués par des examinateurs ignorants du type de chirurgie réalisée.
Tester les conclusions sur deux groupes indépendants de patients
Pour éviter de construire un modèle qui « reconnaîtrait » simplement ses propres données, l’équipe a créé et testé des points idéaux dans deux cohortes de patients distinctes. D’abord, ils ont analysé 86 patients de l’essai CSP n°468 qui avaient reçu une DBS du GPi et disposaient d’examens d’imagerie de haute qualité montrant la position des électrodes. Ensuite, ils ont utilisé l’imagerie et les bilans de suivi de 51 patients supplémentaires ayant reçu une DBS du GPi par un seul chirurgien dans un autre centre entre 2014 et 2024. Pour chaque groupe, ils ont généré un point idéal tridimensionnel à l’intérieur du GPi et calculé, pour chaque patient, dans quelle mesure leur volume activé chevauchait cette zone. Ils ont ensuite construit des modèles statistiques combinant le chevauchement du point idéal et des facteurs cliniques tels que la réponse au lévodopa, le nombre d’heures passées en état « off », l’âge au début de la maladie et la sévérité du tremblement.
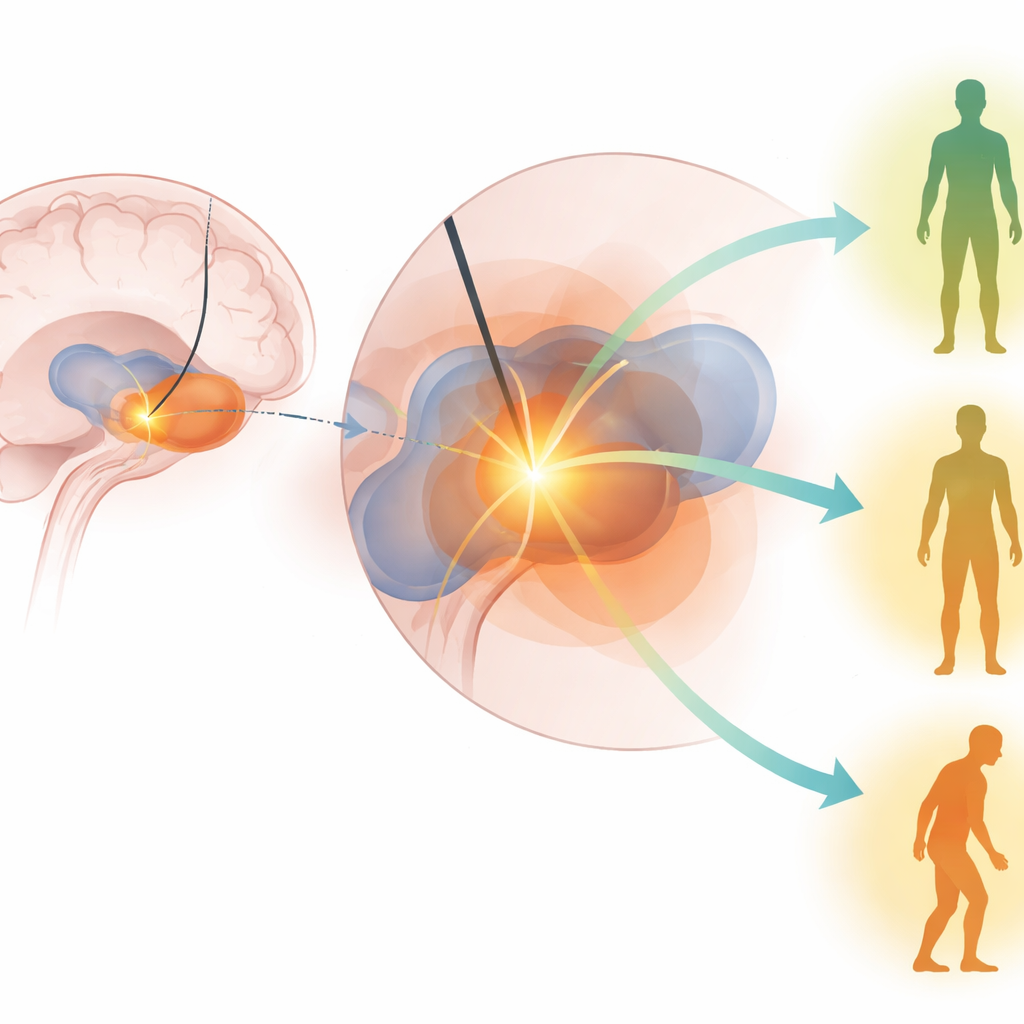
Ce qui a réellement prédit une amélioration motrice
Dans les deux cohortes et à travers plusieurs analyses, deux prédicteurs se sont clairement distingués. Les patients ayant une meilleure réponse au lévodopa avant la chirurgie avaient tendance à présenter une meilleure motricité après une DBS du GPi. Autre point important, les patients dont la stimulation activait une plus grande partie du point idéal du GPi ont montré une amélioration plus marquée de leurs scores moteurs six mois après la chirurgie. D’autres facteurs — tels que l’âge, la durée de la maladie, des scores cognitifs détaillés ou même la charge de tremblement — étaient moins fiables une fois que les prédicteurs clés étaient pris en compte. Fait notable, des modèles construits à partir d’une cohorte pouvaient encore prédire les résultats dans l’autre groupe, ce qui suggère que le point idéal du GPi identifié n’est pas un artefact d’un seul hôpital ou chirurgien, mais une zone thérapeutique significative partagée entre les populations.
Que signifie cela pour les patients et les cliniciens
Pour les personnes envisageant une DBS du GPi, cette étude renforce deux messages pratiques. D’une part, la qualité de la réponse aux symptômes sous lévodopa reste un indicateur fort de l’amélioration motrice possible après la chirurgie. D’autre part, les détails fins de la position des électrodes dans le GPi — et la proximité de leur stimulation avec une région spécifique de contrôle moteur — peuvent influencer de manière significative les résultats. Bien que les modèles n’expliquent qu’une partie de la variabilité des résultats, ils montrent que le ciblage précis d’un point idéal commun dans le GPi, associé à une évaluation attentive de la réponse au lévodopa, peut aider chirurgiens et neurologues à mieux sélectionner les candidats, planifier la chirurgie et ajuster les paramètres de stimulation pour donner à davantage de patients la meilleure chance d’un mouvement plus fluide et plus fiable.
Citation: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Mots-clés: Maladie de Parkinson, stimulation cérébrale profonde, globus pallidus interne, résultats moteurs, ciblage en neurochirurgie