Clear Sky Science · es
Predictores del resultado motor con estimulación pallidal para la enfermedad de Parkinson en la cohorte CSP468
Por qué este estudio importa para las personas con Parkinson
Para las personas que viven con la enfermedad de Parkinson, la estimulación cerebral profunda (ECP) puede aliviar de forma notable los problemas de movimiento cuando los fármacos dejan de ser suficientes. Sin embargo, algunos pacientes obtienen grandes beneficios y otros solo mejoras moderadas. Este estudio plantea una pregunta sencilla pero crucial: ¿explica el lugar exacto donde los cirujanos colocan los electrodos de ECP dentro del cerebro quién mejora más, y podemos usar ese conocimiento para planificar la cirugía y ajustar el tratamiento con mayor precisión?
Una mirada más cercana a la estimulación cerebral para el movimiento
La ECP funciona administrando pequeños pulsos eléctricos a través de electrodos implantados en regiones profundas del cerebro implicadas en el control del movimiento. Un objetivo frecuente es el globus pallidus interna (GPi), una estructura pequeña que ayuda a regular la suavidad de nuestros movimientos. Ensayos a gran escala ya han demostrado que la ECP dirigida al GPi puede aliviar temblor, rigidez y lentitud en la enfermedad de Parkinson. Pero incluso en estudios clínicos bien controlados, las puntuaciones motoras de los pacientes tras la cirugía varían ampliamente. Los investigadores han sospechado durante tiempo que tres factores podrían ser los más importantes: la respuesta individual al fármaco levodopa, el estado general y los síntomas antes de la cirugía, y la zona exacta del cerebro alcanzada por la corriente eléctrica.
Encontrar el “punto dulce” de la estimulación en el cerebro
Los autores se centraron en si estimular un “punto dulce” específico dentro del GPi predice mejores resultados motores tras la cirugía. Utilizaron técnicas avanzadas de imagen cerebral y modelado por ordenador para estimar el volumen de tejido cerebral activado por los ajustes de ECP de cada paciente, es decir, el área que realmente recibe estimulación. Luego compararon ese volumen activado con una región previamente mapeada dentro del GPi que había sido asociada con buenos resultados en trabajos anteriores. El conjunto principal de datos procedía de un amplio estudio multicéntrico del Departamento de Asuntos de Veteranos (CSP #468) en el que pacientes con Parkinson fueron asignados al azar a la ECP en uno de dos objetivos cerebrales y evaluados por examinadores que desconocían qué intervención habían recibido.
Probar los hallazgos en dos grupos independientes de pacientes
Para evitar crear un modelo que simplemente «reconociera» sus propios datos, el equipo creó y probó puntos dulces en dos cohortes de pacientes separadas. Primero analizaron a 86 pacientes del ensayo CSP #468 que habían recibido ECP en el GPi y disponían de imágenes de alta calidad de la posición de los electrodos. Segundo, usaron imágenes y seguimientos de 51 pacientes adicionales que recibieron ECP en el GPi por parte de un único cirujano en otro centro entre 2014 y 2024. Para cada grupo generaron un punto dulce tridimensional dentro del GPi y calcularon, para cada paciente, cuánto se solapaba su volumen activado con esa zona. A continuación construyeron modelos estadísticos que combinaban el solapamiento con el punto dulce y factores clínicos como la respuesta a la levodopa, las horas en estado “off”, la edad al inicio y la gravedad del temblor.
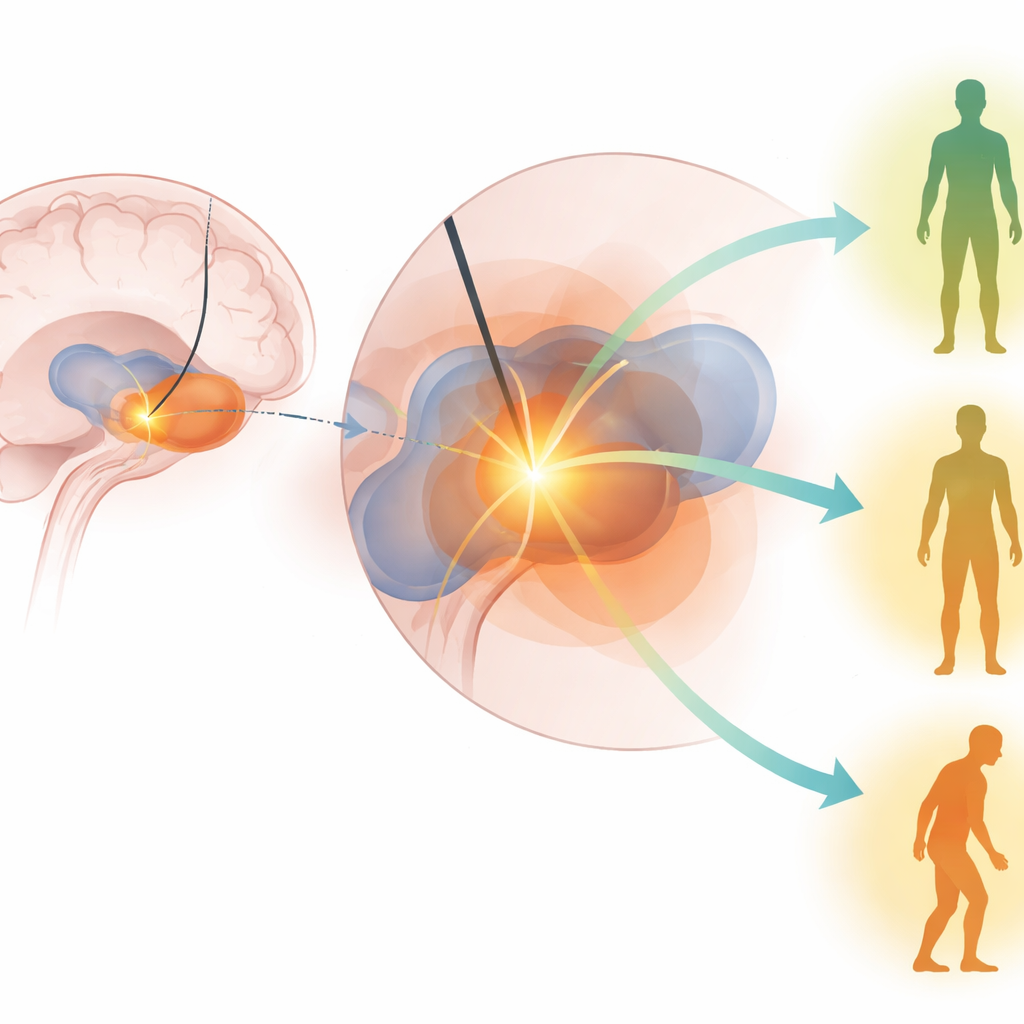
Qué predijo realmente una mejor movilidad
En ambas cohortes y en múltiples análisis, destacaron claramente dos predictores. Los pacientes que mostraron una mejor respuesta a la levodopa antes de la cirugía tendieron a presentar una mayor mejora motora tras la ECP en el GPi. Igualmente importante, los pacientes cuya estimulación activó una mayor proporción del punto dulce del GPi mostraron una mejora más pronunciada en sus puntuaciones motoras seis meses después de la cirugía. Otros factores —como la edad, la duración de la enfermedad, puntuaciones cognitivas detalladas e incluso la carga de temblor— fueron menos fiables una vez que se tuvieron en cuenta los predictores clave. Cabe destacar que los modelos construidos con una cohorte pudieron predecir resultados en la otra, lo que sugiere que el punto dulce identificado en el GPi no es un azar de un único hospital o cirujano, sino una zona terapéutica relevante compartida entre poblaciones.
Qué significa esto para pacientes y clínicos
Para las personas que están considerando la ECP en el GPi, este estudio refuerza dos mensajes prácticos. Primero, cómo responden sus síntomas a la levodopa sigue siendo un indicador sólido de cuánto pueden mejorar sus movimientos tras la cirugía. Segundo, los detalles finos de dónde se sitúan los electrodos de ECP dentro del GPi —y cuánto se solapa su estimulación con una región específica de control motor— pueden influir de forma significativa en los resultados. Aunque los modelos solo explican parte de la variación en los resultados, muestran que la orientación precisa hacia un punto dulce común del GPi, combinada con una evaluación cuidadosa de la respuesta a la levodopa, puede ayudar a cirujanos y neurólogos a seleccionar mejor a los candidatos, planificar la cirugía y afinar los ajustes de estimulación para dar a más pacientes la mejor oportunidad de movimientos más fluidos y fiables.
Cita: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Palabras clave: Enfermedad de Parkinson, estimulación cerebral profunda, globus pallidus interna, resultados motores, planificación neuroquirúrgica