Clear Sky Science · nl
Voorspellers van motorische uitkomst bij pallidale stimulatie voor de ziekte van Parkinson uit de CSP468-cohort
Waarom deze studie ertoe doet voor mensen met Parkinson
Voor mensen met de ziekte van Parkinson kan diepe hersenstimulatie (DBS) bewegingsproblemen aanzienlijk verlichten wanneer medicijnen niet langer volstaan. Toch profiteren sommige patiënten veel meer dan anderen. Deze studie stelt een eenvoudige maar cruciale vraag: verklaart de precieze plaats waar chirurgen DBS-elektroden in de hersenen plaatsen wie er beter op reageert — en kunnen we die kennis gebruiken om de operatie te plannen en de behandeling nauwkeuriger aan te passen?
Een nadere blik op hersenstimulatie voor beweging
DBS werkt door het toedienen van zeer kleine elektrische pulsen via geïmplanteerde elektroden naar specifieke diepe hersengebieden die betrokken zijn bij bewegingsregeling. Een veel doelwit is de globus pallidus interna (GPi), een kleine structuur die helpt bepalen hoe soepel we bewegen. Grote onderzoeken hebben al aangetoond dat GPi-DBS tremor, stijfheid en traagheid bij de ziekte van Parkinson kan verlichten. Maar zelfs in zorgvuldig uitgevoerde klinische studies variëren de bewegingsscores na de operatie sterk tussen patiënten. Onderzoekers vermoeden al langer dat drie zaken het meest van belang kunnen zijn: hoe goed iemand op het medicijn levodopa reageert, de algemene gezondheid en symptomen voor de operatie, en het exacte hersengebied dat door de elektrische stroom wordt bereikt.
Het vinden van het ‘sweetspot’ in de hersenen voor stimulatie
De auteurs concentreerden zich op de vraag of stimulatie van een specifiek ‘sweetspot’ binnen de GPi een betere motorische uitkomst voorspelt. Ze gebruikten geavanceerde hersenbeeldvorming en computermodellering om het volume geactiveerd hersenweefsel te schatten voor de DBS-instellingen van elke patiënt — in wezen het gebied dat daadwerkelijk stimulatie ontvangt. Vervolgens vergeleken ze dit geactiveerde volume met een eerder in kaart gebracht gebied binnen de GPi dat in vorige studies in verband was gebracht met goede uitkomsten. De hoofdgegevens kwamen uit een groot, multicenter Veterans Affairs-onderzoek (CSP #468) waarin patiënten met Parkinson willekeurig werden toegewezen aan DBS in een van twee hersendoelen en daarna werden beoordeeld door onderzoekers die niet wisten welke operatie ze hadden gehad.
De bevindingen testen in twee onafhankelijke patiëntengroepen
Om te voorkomen dat ze een model bouwden dat gewoon hun eigen data ‘herkende’, creëerde en testte het team sweetspots in twee afzonderlijke patiëntcohortes. Eerst analyseerden ze 86 patiënten uit de CSP #468-trial die GPi-DBS hadden en hoogwaardige scans van hun elektrodeposities. Ten tweede gebruikten ze beeldvorming en vervolgonderzoeken van 51 extra patiënten die tussen 2014 en 2024 GPi-DBS kregen van één chirurg in een ander centrum. Voor elke groep genereerden ze een driedimensionaal sweetspot binnen de GPi en berekenden ze voor elke patiënt hoeveel hun geactiveerde volume dit gebied overlapt. Daarna bouwden ze statistische modellen die de overlap met het sweetspot combineerden met klinische factoren zoals levodopa-respons, uren in een ‘off’-toestand, leeftijd bij aanvang en tremorernst.
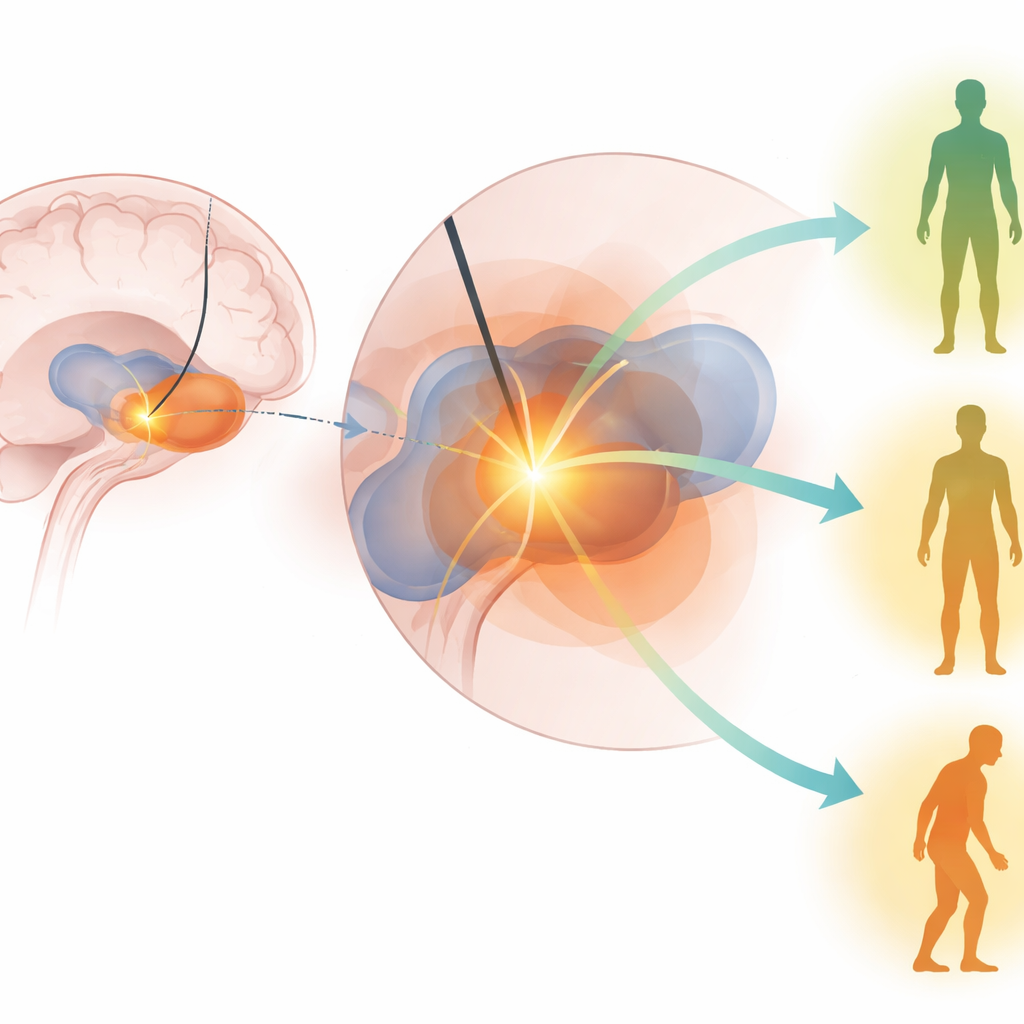
Wat daadwerkelijk betere beweging voorspelde
Over beide cohortes en meerdere analyses heen staken twee voorspellers duidelijk boven de rest uit. Patiënten die voor de operatie sterker op levodopa reageerden, hadden de neiging betere motorische uitkomsten te hebben na GPi-DBS. Even belangrijk: patiënten van wie de stimulatie meer van het GPi-sweetspot activeerde, vertoonden grotere verbetering in hun motorscores zes maanden na de operatie. Andere factoren — zoals leeftijd, ziekteduur, gedetailleerde cognitieve scores en zelfs tremorbelasting — bleken minder betrouwbaar zodra de sleutelvoorspellers in aanmerking werden genomen. Opmerkelijk was dat modellen die in de ene cohorte waren gebouwd nog steeds uitkomsten in de andere groep konden voorspellen, wat erop wijst dat het geïdentificeerde GPi-sweetspot geen toevalligheid is van een enkel ziekenhuis of chirurg maar een betekenisvolle therapeutische zone die in verschillende populaties voorkomt.
Wat dit betekent voor patiënten en clinici
Voor mensen die GPi-DBS overwegen, versterkt deze studie twee praktische boodschappen. Ten eerste blijft hoe goed uw symptomen op levodopa reageren een sterke indicator van hoeveel uw beweging na de operatie kan verbeteren. Ten tweede kunnen de fijne details van waar DBS-elektroden binnen de GPi zitten — en hoe nauwkeurig de stimulatie overlapt met een specifiek motorisch controlegebied — de resultaten aanzienlijk beïnvloeden. Hoewel de modellen slechts een deel van de variatie in uitkomst verklaren, tonen ze aan dat nauwkeurige targeting van een gemeenschappelijk GPi-sweetspot, gecombineerd met zorgvuldige beoordeling van de levodopa-respons, chirurgen en neurologen kan helpen bij het beter selecteren van kandidaten, plannen van de operatie en afstellen van stimulatie-instellingen om meer patiënten de beste kans op soepelere, betrouwbaardere beweging te geven.
Bronvermelding: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Trefwoorden: Ziekte van Parkinson, diepe hersenstimulatie, globus pallidus interna, motorische uitkomsten, neurochirurgische targeting