Clear Sky Science · de
Prädiktoren des motorischen Outcomes bei pallidaler Stimulation bei Parkinson aus dem CSP468-Kohorten
Warum diese Studie für Menschen mit Parkinson wichtig ist
Für Menschen mit Morbus Parkinson kann die tiefe Hirnstimulation (THS) Bewegungsstörungen deutlich lindern, wenn Medikamente nicht mehr ausreichen. Dennoch profitieren einige Patientinnen und Patienten stark, andere nur mäßig. Diese Studie stellt eine einfache, aber entscheidende Frage: Erklärt der genaue Ort, an dem Chirurgen die THS-Elektroden im Gehirn platzieren, wer besser wird — und lässt sich dieses Wissen nutzen, um Operationen zu planen und die Behandlung präziser anzupassen?
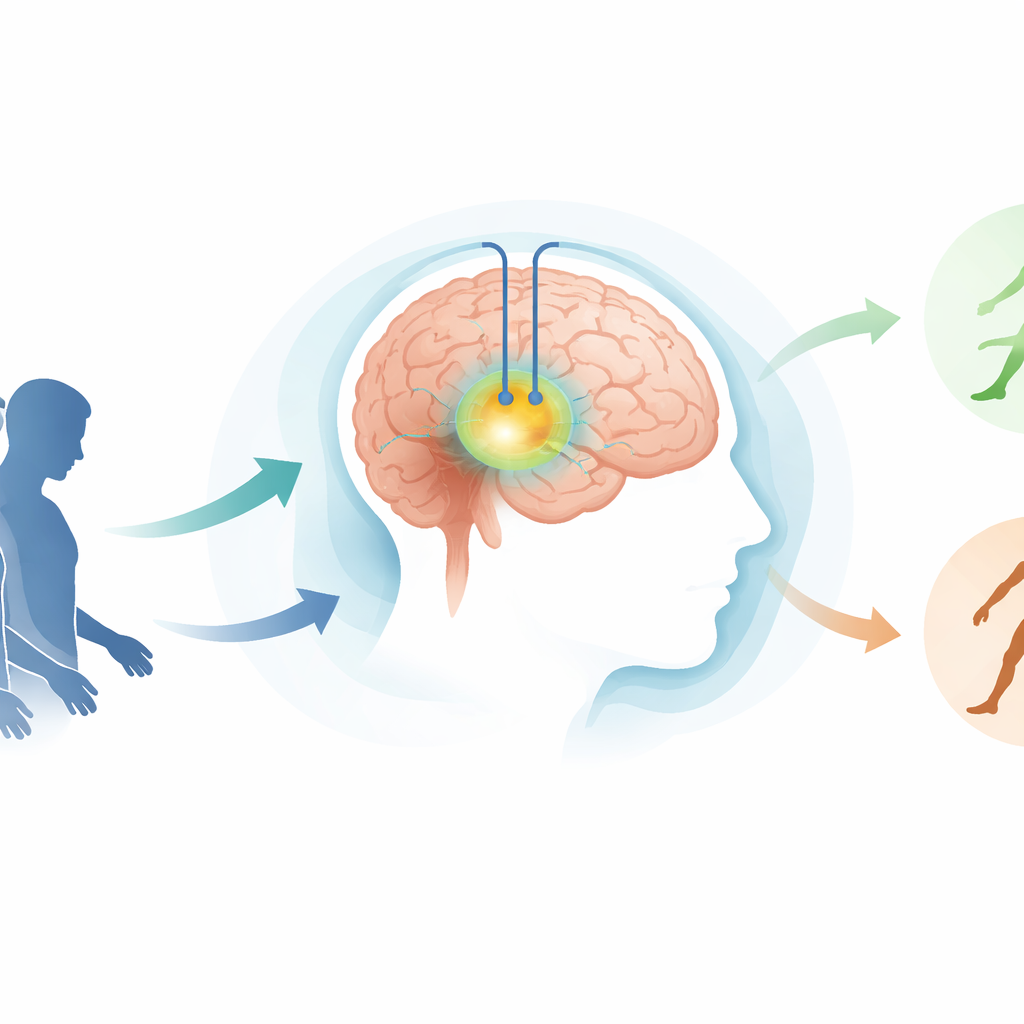
Ein genauerer Blick auf Hirnstimulation für die Bewegung
THS wirkt durch sehr kleine elektrische Impulse, die über implantierte Elektroden an bestimmte tiefe Hirnregionen zur Bewegungssteuerung abgegeben werden. Ein häufiges Ziel ist der Globus pallidus interna (GPi), eine kleine Struktur, die hilft, die Bewegungsflüssigkeit zu regulieren. Große Studien haben bereits gezeigt, dass GPi-THS Tremor, Steifheit und Verlangsamung bei Parkinson verbessern kann. Doch selbst in sorgfältig durchgeführten Studien variieren die Bewegungswerte nach der Operation stark. Forschende vermuteten lange, dass drei Faktoren am wichtigsten sein könnten: wie gut eine Person auf das Medikament Levodopa anspricht, ihr Gesundheits- und Symptomstatus vor der Operation und die exakte Hirnregion, die vom elektrischen Strom erreicht wird.
Das „Sweetspot“ der Stimulation im Gehirn finden
Die Autoren konzentrierten sich darauf, ob die Stimulation eines spezifischen „Sweetspots“ innerhalb des GPi bessere motorische Ergebnisse vorhersagt. Sie nutzten fortgeschrittene Bildgebung und Computermodelle, um das Volumen des Hirngewebes zu schätzen, das durch die DBS-Einstellungen jedes Patienten aktiviert wird — also im Wesentlichen das Gebiet, das tatsächlich stimuliert wird. Dieses aktivierte Volumen verglichen sie mit einer zuvor kartierten Region innerhalb des GPi, die in früheren Arbeiten mit guten Ergebnissen in Verbindung gebracht worden war. Der Hauptdatensatz stammte aus einer großen, multizentrischen Veterans Affairs-Studie (CSP #468), in der Patientinnen und Patienten mit Parkinson zufällig einer von zwei Zielregionen für THS zugewiesen wurden und von Prüfern bewertet wurden, die nicht wussten, welche Operation sie erhalten hatten.
Die Ergebnisse in zwei unabhängigen Patientengruppen testen
Um zu vermeiden, dass ein Modell nur seine eigenen Daten „erkennt“, erstellte und testete das Team Sweetspots in zwei separaten Patientenkohorten. Zunächst analysierten sie 86 Patientinnen und Patienten aus der CSP #468-Studie, die eine GPi-THS und hochauflösende Aufnahmen ihrer Elektrodenpositionen hatten. Zweitens verwendeten sie Bildgebung und Nachuntersuchungen von 51 zusätzlichen Patienten, die zwischen 2014 und 2024 von einem einzelnen Chirurgen an einem anderen Zentrum GPi-THS erhielten. Für jede Gruppe generierten sie ein dreidimensionales Sweetspot innerhalb des GPi und berechneten für jede Person, wie stark ihr aktiviertes Volumen mit dieser Zone überlappte. Anschließend bauten sie statistische Modelle, die die Sweetspot-Überlappung mit klinischen Faktoren kombinierten, etwa Levodopa-Ansprechen, Stunden im „Off“-Zustand, Erkrankungsbeginnsalter und Tremorschwere.
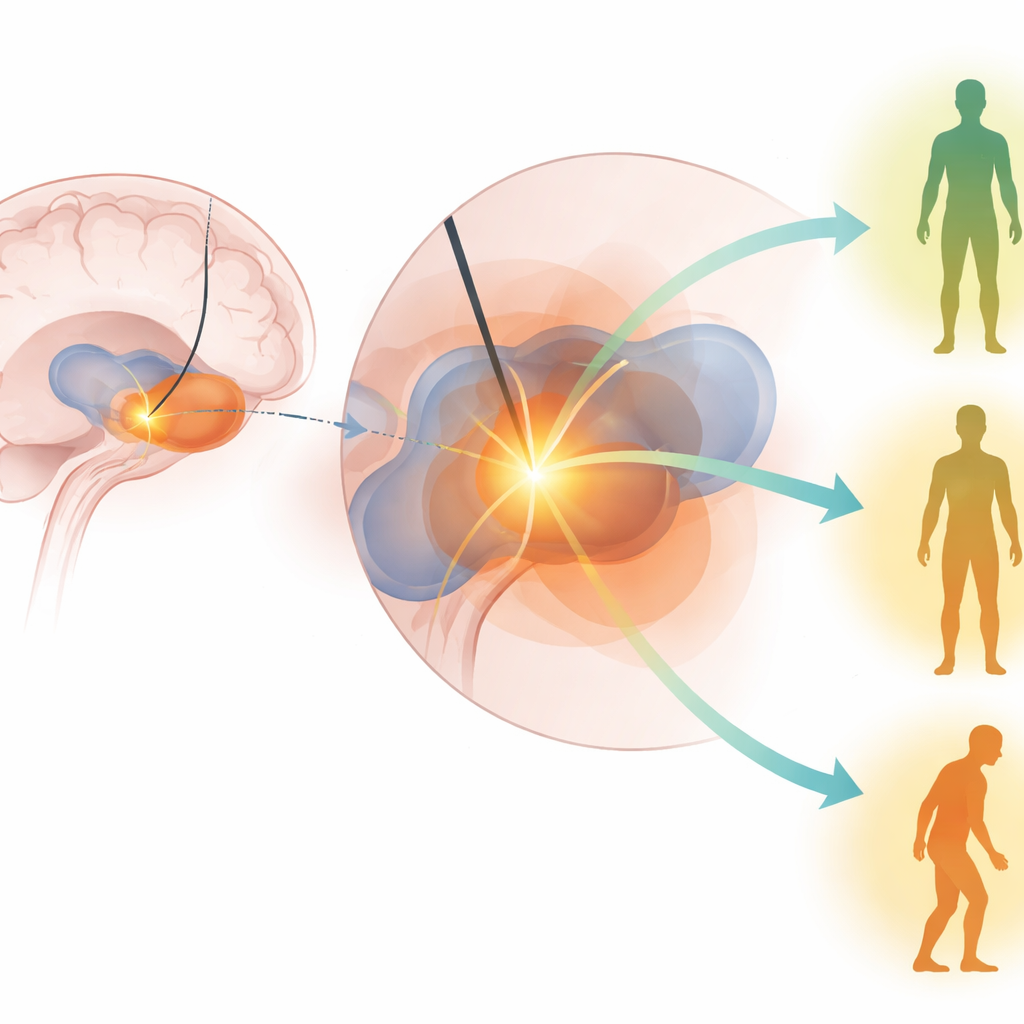
Was tatsächlich bessere Motorik vorhersagte
In beiden Kohorten und über mehrere Analysen hinweg hoben sich zwei Prädiktoren deutlich hervor. Patientinnen und Patienten mit stärkerem Levodopa-Ansprechen vor der Operation zeigten tendenziell bessere motorische Ergebnisse nach GPi-THS. Ebenso wichtig war: Wer durch die Stimulation mehr des GPi-Sweetspots erreichte, zeigte größere Verbesserungen in den motorischen Scores sechs Monate nach der Operation. Andere Faktoren — wie Alter, Krankheitsdauer, detaillierte kognitive Werte oder sogar Tremorlast — waren weniger verlässlich, sobald die Schlüsselfaktoren berücksichtigt wurden. Bemerkenswert ist, dass Modelle, die in einer Kohorte entwickelt wurden, auch Ergebnisse in der anderen Gruppe vorhersagen konnten, was darauf hindeutet, dass der identifizierte GPi-Sweetspot kein Zufallsbefund eines einzelnen Krankenhauses oder Chirurgen ist, sondern eine bedeutsame therapeutische Zone über Populationen hinweg darstellt.
Was das für Patientinnen, Patienten und Behandler bedeutet
Für Menschen, die eine GPi-THS in Erwägung ziehen, bestätigt diese Studie zwei praktische Botschaften. Erstens bleibt das Ansprechen der Symptome auf Levodopa ein starker Hinweis darauf, wie viel die Bewegung nach der Operation profitieren kann. Zweitens können die feinen Details des Elektrodenortes innerhalb des GPi — und wie eng deren Stimulation mit einer bestimmten motorisch relevanten Region überlappt — die Ergebnisse deutlich beeinflussen. Zwar erklären die Modelle nur einen Teil der Outcome-Variabilität, doch zeigen sie, dass eine präzise Zielsetzung eines gemeinsamen GPi-Sweetspots zusammen mit einer sorgfältigen Bewertung des Levodopa-Ansprechens Chirurgen und Neurologen helfen kann, Kandidaten besser auszuwählen, Operationen zu planen und Stimulationsparameter so anzupassen, dass mehr Patientinnen und Patienten die beste Chance auf flüssigere, verlässlichere Bewegungen erhalten.
Zitation: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Schlüsselwörter: Morbus Parkinson, Tiefe Hirnstimulation, Globus pallidus interna, motorische Ergebnisse, neurochirurgische Zielbestimmung