Clear Sky Science · it
Predittori dell’esito motorio con stimolazione pallidale per il morbo di Parkinson nella coorte CSP468
Perché questo studio è importante per le persone con Parkinson
Per chi convive con il morbo di Parkinson, la stimolazione cerebrale profonda (DBS) può alleviare in modo significativo i problemi di movimento quando i farmaci non sono più sufficienti. Tuttavia alcuni pazienti traggono grandi benefici mentre altri migliorano solo modestamente. Questo studio pone una domanda semplice ma cruciale: il punto esatto in cui i chirurghi posizionano gli elettrodi nel cervello spiega chi ottiene risultati migliori — e possiamo usare queste conoscenze per pianificare l’intervento e modulare il trattamento in modo più preciso?
Uno sguardo più ravvicinato alla stimolazione cerebrale per il movimento
La DBS funziona erogando minuscoli impulsi elettrici tramite elettrodi impiantati a regioni profonde del cervello coinvolte nel controllo del movimento. Un bersaglio comune è il globus pallidus interna (GPi), una piccola struttura che contribuisce a regolare la fluidità del movimento. Studi di ampia scala hanno già dimostrato che la stimolazione del GPi può ridurre tremore, rigidità e lentezza nel morbo di Parkinson. Ma anche in studi clinici ben condotti, i punteggi motori dei pazienti dopo l’intervento mostrano grande variabilità. I ricercatori sospettano da tempo che possano essere importanti tre fattori: quanto bene la persona risponde alla levodopa, lo stato clinico complessivo prima dell’intervento e la precisa area cerebrale raggiunta dalla corrente elettrica.
Trovare il “punto ottimale” di stimolazione nel cervello
Gli autori si sono concentrati sul fatto che la stimolazione di un preciso “sweetspot” all’interno del GPi possa prevedere migliori risultati motori dopo l’intervento. Hanno utilizzato immagini cerebrali avanzate e modellizzazione al computer per stimare il volume di tessuto cerebrale attivato dalle impostazioni di DBS di ciascun paziente — in sostanza, l’area che riceve effettivamente stimolazione. Hanno quindi confrontato questo volume attivato con una regione già mappata all’interno del GPi che in lavori precedenti era stata associata a buoni esiti. Il dataset principale proveniva da un grande studio multicentrico dei Veterans Affairs (CSP #468) in cui i pazienti con Parkinson furono assegnati in modo randomizzato alla DBS in uno di due bersagli cerebrali e valutati da esaminatori in cieco rispetto all’intervento effettuato.
Verificare i risultati in due gruppi indipendenti di pazienti
Per evitare di costruire un modello che semplicemente “riconoscesse” i propri dati, il gruppo ha creato e testato gli sweetspot in due coorti di pazienti separate. Prima hanno analizzato 86 pazienti del trial CSP #468 che avevano ricevuto GPi-DBS e disponevano di scansioni di alta qualità sulle posizioni degli elettrodi. In secondo luogo hanno utilizzato immagini e visite di follow-up di 51 pazienti aggiuntivi operati da un singolo chirurgo in un altro centro tra il 2014 e il 2024. Per ciascun gruppo hanno generato uno sweetspot tridimensionale all’interno del GPi e calcolato, per ogni paziente, quanto il loro volume attivato si sovrapponesse a questa zona. Hanno poi costruito modelli statistici che combinavano la sovrapposizione con lo sweetspot e fattori clinici come la risposta alla levodopa, le ore trascorse in stato “off”, l’età d’esordio e la gravità del tremore.
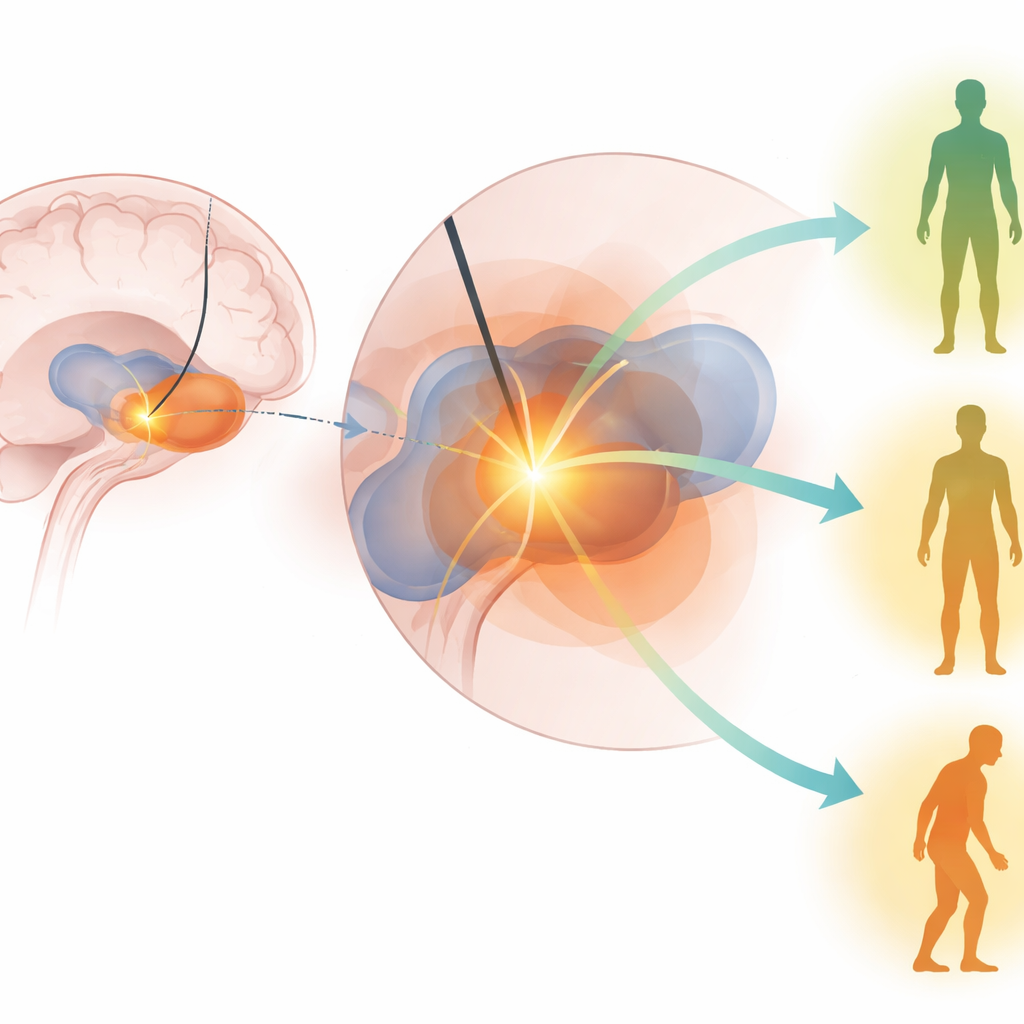
Cosa ha effettivamente predetto un miglioramento motorio
In entrambe le coorti e in molteplici analisi, due predittori sono emersi in modo chiaro. I pazienti con una risposta più marcata alla levodopa prima dell’intervento tendevano a mostrare un migliore risultato motorio dopo GPi-DBS. Altrettanto importante, i pazienti la cui stimolazione attivava una porzione maggiore dello sweetspot del GPi evidenziavano un miglioramento più netto nei punteggi motori a sei mesi dall’intervento. Altri fattori — come età, durata della malattia, punteggi cognitivi dettagliati e persino il carico di tremore — sono risultati meno affidabili una volta considerati i predittori principali. Degno di nota, i modelli costruiti su una coorte riuscivano comunque a prevedere gli esiti nell’altra, suggerendo che lo sweetspot del GPi identificato non è un caso legato a un singolo ospedale o chirurgo, ma una zona terapeutica significativa condivisa tra le popolazioni.
Cosa significa per pazienti e clinici
Per chi sta considerando la DBS al GPi, questo studio rafforza due messaggi pratici. Primo, quanto i sintomi rispondono alla levodopa rimane un forte indicatore di quanto il movimento può migliorare dopo l’intervento. Secondo, i dettagli più fini della posizione degli elettrodi all’interno del GPi — e quanto la loro stimolazione si sovrappone a una specifica regione di controllo motorio — possono influenzare in modo significativo i risultati. Sebbene i modelli spieghino solo una parte della variabilità degli esiti, mostrano che un targeting preciso di uno sweetspot comune del GPi, unito a una valutazione accurata della risposta alla levodopa, può aiutare chirurghi e neurologi a selezionare meglio i candidati, pianificare l’intervento e ottimizzare le impostazioni di stimolazione per offrire a più pazienti la migliore possibilità di movimenti più fluidi e affidabili.
Citazione: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Parole chiave: Morbo di Parkinson, stimolazione cerebrale profonda, globus pallidus interna, esiti motori, targeting neurochirurgico