Clear Sky Science · pl
Predyktory wyniku ruchowego przy stymulacji gałki bladej u chorych na chorobę Parkinsona z kohorty CSP468
Dlaczego to badanie ma znaczenie dla osób z chorobą Parkinsona
Dla osób żyjących z chorobą Parkinsona głęboka stymulacja mózgu (DBS) może znacznie złagodzić zaburzenia ruchu, gdy leki przestają wystarczać. Jednak niektórzy pacjenci odnoszą duże korzyści, podczas gdy inni poprawiają się tylko umiarkowanie. W tym badaniu postawiono proste, lecz kluczowe pytanie: czy dokładne miejsce, w którym chirurdzy umieszczają elektrody DBS w mózgu, wyjaśnia, kto ma lepsze wyniki — i czy można tę wiedzę wykorzystać do planowania operacji oraz precyzyjniejszego dostosowania leczenia?
Bliższe spojrzenie na stymulację mózgu dla ruchu
DBS działa poprzez dostarczanie drobnych impulsów elektrycznych za pomocą implantowanych elektrod do określonych głębokich regionów mózgu zaangażowanych w kontrolę ruchu. Jednym z częstych celów jest gałka blada wewnętrzna (GPi) — niewielka struktura, która pomaga regulować płynność ruchów. Duże badania już wykazały, że stymulacja GPi może złagodzić drżenie, sztywność i spowolnienie w chorobie Parkinsona. Jednak nawet w starannie prowadzonych badaniach klinicznych wyniki ruchowe pacjentów po operacji różnią się znacznie. Badacze od dawna podejrzewali, że kluczowe mogą być trzy czynniki: jak dobrze pacjent reaguje na lek lewodopę, ogólny stan zdrowia i objawy przed operacją oraz dokładna okolica mózgu objęta prądem elektrycznym.
Poszukiwanie „słodkiego punktu” stymulacji w mózgu
Autorzy skupili się na tym, czy stymulacja konkretnego „słodkiego punktu” w obrębie GPi przewiduje lepsze wyniki ruchowe po operacji. Wykorzystali zaawansowane obrazowanie mózgu i modelowanie komputerowe, aby oszacować objętość tkanki mózgowej aktywowanej przez ustawienia DBS u każdego pacjenta — zasadniczo obszar, który faktycznie otrzymuje stymulację. Następnie porównali tę aktywowaną objętość z wcześniej zmapowanym regionem wewnątrz GPi, który w wcześniejszych pracach wiązano z dobrymi wynikami. Główny zbiór danych pochodził z dużego, wieloośrodkowego badania Veterans Affairs (CSP #468), w którym pacjenci z chorobą Parkinsona byli losowo przydzielani do stymulacji w jednym z dwóch celów mózgowych, a następnie oceniani przez badaczy nieświadomych, jaką operację otrzymali.
Testowanie wyników w dwóch niezależnych grupach pacjentów
Aby uniknąć stworzenia modelu, który po prostu „rozpozna” własne dane, zespół opracował i przetestował słodkie punkty w dwóch oddzielnych kohortach pacjentów. Najpierw przeanalizowano 86 pacjentów z badania CSP #468, którzy mieli stymulację GPi i wysokiej jakości skany położenia elektrod. Po drugie, użyto obrazowania i badań kontrolnych od 51 dodatkowych pacjentów, którzy otrzymali GPi-DBS od jednego chirurga w innym ośrodku w latach 2014–2024. Dla każdej grupy wygenerowano trójwymiarowy słodki punkt wewnątrz GPi i obliczono, dla każdego pacjenta, jak duże było nachodzenie ich aktywowanej objętości z tą strefą. Następnie zbudowano modele statystyczne łączące nakładanie się ze słodkim punktem z czynnikami klinicznymi, takimi jak odpowiedź na lewodopę, liczba godzin spędzonych w stanie „off”, wiek wystąpienia choroby i nasilenie drżenia.
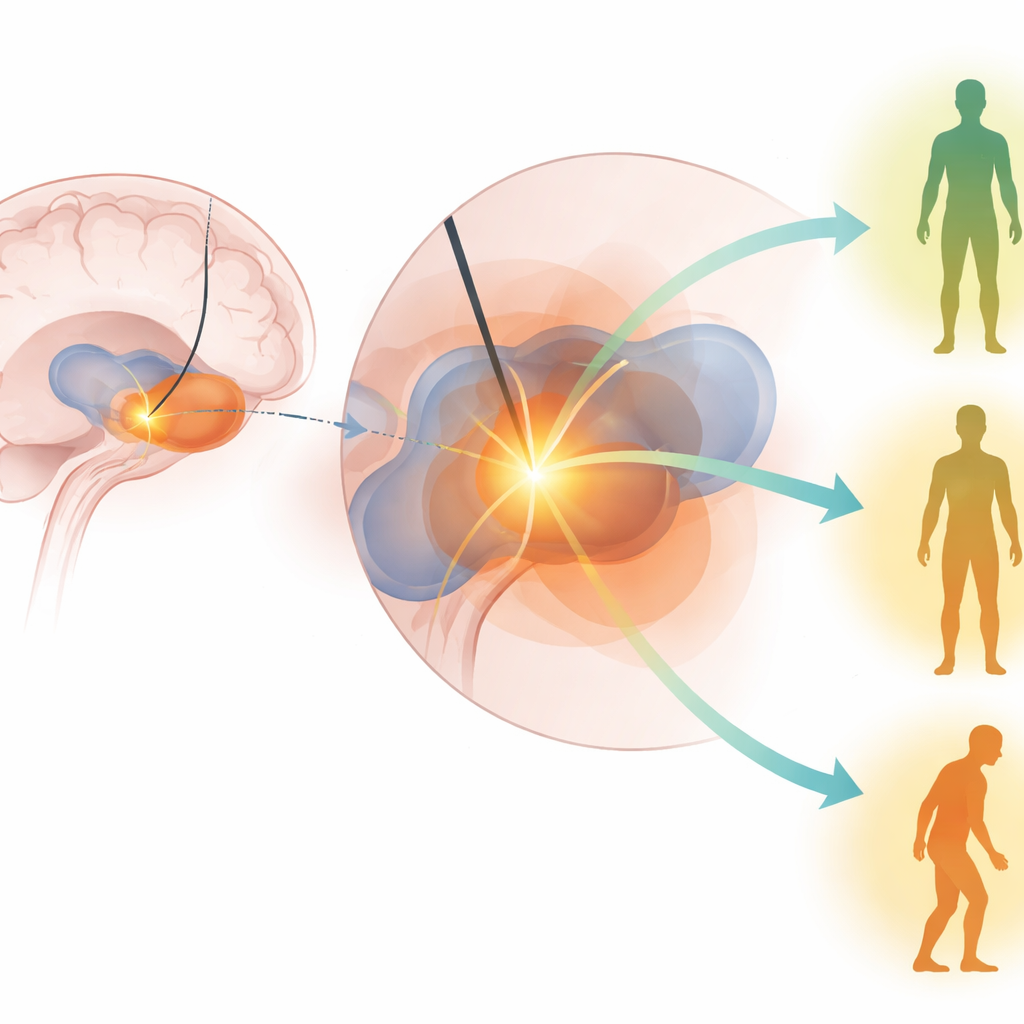
Co faktycznie przewidywało lepsze wyniki ruchowe
We wszystkich kohortach i w wielu analizach wyraźnie wyróżniły się dwa czynniki predykcyjne. Pacjenci, którzy przed operacją mieli silniejszą odpowiedź na lewodopę, mieli tendencję do lepszych wyników ruchowych po GPi-DBS. Równie istotne było to, że pacjenci, u których stymulacja objęła większą część słodkiego punktu GPi, wykazywali większą poprawę w wynikach motorycznych sześć miesięcy po operacji. Inne czynniki — takie jak wiek, czas trwania choroby, szczegółowe wyniki poznawcze, a nawet ciężar drżenia — były mniej wiarygodne, gdy uwzględniono kluczowe predyktory. Co ważne, modele opracowane w jednej kohorcie potrafiły przewidzieć wyniki w drugiej grupie, co sugeruje, że zidentyfikowany słodki punkt GPi nie jest przypadkiem jednego szpitala czy chirurga, lecz znaczącą strefą terapeutyczną wspólną dla różnych populacji.
Co to oznacza dla pacjentów i klinicystów
Dla osób rozważających GPi-DBS to badanie wzmacnia dwie praktyczne wskazówki. Po pierwsze, to, jak dobrze Twoje objawy reagują na lewodopę, pozostaje silnym wskaźnikiem tego, jak bardzo ruch może się poprawić po operacji. Po drugie, drobne różnice w położeniu elektrod DBS wewnątrz GPi — i to, jak ściśle ich stymulacja pokrywa się ze specyficznym regionem kontroli motorycznej — mogą znacząco wpływać na efekty. Choć modele wyjaśniają tylko część zmienności wyników, pokazują, że precyzyjne celowanie w wspólny słodki punkt GPi, w połączeniu z uważną oceną odpowiedzi na lewodopę, może pomóc chirurgom i neurologom lepiej wybierać kandydatów, planować zabieg i dostrajać ustawienia stymulacji, aby więcej pacjentów miało szansę na płynniejsze, bardziej niezawodne ruchy.
Cytowanie: D’Souza, S., Batheja, A., Chen, J. et al. Predictors of motor outcome with pallidal stimulation for Parkinson’s disease from the CSP468 cohort. npj Parkinsons Dis. 12, 107 (2026). https://doi.org/10.1038/s41531-026-01312-z
Słowa kluczowe: choroba Parkinsona, głęboka stymulacja mózgu, gałka blada wewnętrzna, wyniki ruchowe, celowanie neurochirurgiczne