Clear Sky Science · pt
Estimulação cerebral profunda adaptativa crônica na doença de Parkinson: achados do ADAPT-START e princípios de programação
Por que pulsos cerebrais mais inteligentes importam
Para muitas pessoas com doença de Parkinson, pequenos pulsos elétricos aplicados em regiões profundas do cérebro podem aliviar de forma marcante rigidez e tremores. Ainda assim, esse tratamento, chamado estimulação cerebral profunda, continua sendo em certo sentido uma ferramenta bruta: a corrente costuma ser mantida constante o dia todo, mesmo que os sintomas e a atividade cerebral mudem de hora em hora. Este estudo relata uma forma mais flexível, “adaptativa”, de estimulação que escuta sinais cerebrais em tempo real e ajusta automaticamente a intensidade dos pulsos. Os autores descrevem como implementaram essa tecnologia na prática clínica diária e o que ela representou até agora para o movimento dos pacientes, especialmente para a marcha.
Da estimulação sempre ligada à estimulação na medida certa
A estimulação cerebral profunda tradicional funciona como deixar uma luz acesa em um brilho fixo. Eletrodos colocados em uma pequena região chamada núcleo subtalâmico são conectados a um dispositivo semelhante a um marcapasso no peito, que envia continuamente pulsos elétricos com configurações predefinidas. Esse método pode melhorar muito tremor e rigidez, mas alguns sintomas, particularmente problemas de equilíbrio e de marcha, frequentemente permanecem. Os movimentos dos pacientes também variam com medicação, sono e atividades diárias, enquanto a estimulação não acompanha essas variações. Como resultado, a abordagem “sempre ligada” pode às vezes subtratar sintomas ou causar efeitos colaterais, como movimentos involuntários.
Ouvindo os ritmos do cérebro
Implantes mais recentes fazem mais do que enviar eletricidade — eles também podem registrar a atividade local do cérebro. Na doença de Parkinson, um ritmo particular conhecido como atividade beta se torna mais forte quando os pacientes estão lentos e rígidos, e tipicamente enfraquece quando se movem com mais liberdade ou tomam medicação. A ideia por trás da estimulação adaptativa é usar esse ritmo como orientação: quando a atividade beta aumenta, o dispositivo eleva a corrente; quando cai, o dispositivo reduz. O sistema testado aqui usa um desenho de “dois limiares”. Os clínicos definem uma faixa inferior e uma faixa superior de potência beta aceitável. Se o sinal cerebral ultrapassa ou fica abaixo dessas faixas por tempo suficiente, o dispositivo aumenta ou diminui gradualmente a estimulação dentro de limites seguros estabelecidos para cada paciente.
Testando a estimulação adaptativa na vida real
Entre janeiro e abril de 2025, a equipe ofereceu essa abordagem de dois limiares a 20 pessoas com doença de Parkinson que já tinham estimulação convencional usando um dispositivo com capacidade de detecção. Nem todos puderam usar o novo modo: vários apresentaram gravações ruidosas, não tinham um ritmo beta claro ou precisavam de configurações incompatíveis com a detecção. Nove pacientes foram finalmente trocados para a estimulação adaptativa e cinco completaram pelo menos um mês de tratamento estável. A implantação envolveu três visitas clínicas estruturadas. Primeiro, os médicos mapearam os sinais cerebrais e as configurações de corrente de cada paciente, então os enviaram para casa por vários dias enquanto o implante registrava passivamente a atividade beta durante a vida cotidiana. Na visita seguinte, definiram níveis mínimos e máximos de corrente seguros e escolheram limiares beta com base nessas gravações. Uma visita de acompanhamento duas semanas depois foi usada para ajustar finamente o sistema, usando tanto checagens de sintomas quanto dados de um sensor de movimento preso à cintura que monitorava a marcha e períodos de movimento bom ou ruim ao longo do dia.
O que mudou para os pacientes
Após um mês com a estimulação adaptativa, os cinco pacientes mostraram, em média, cerca de 35% a mais de melhora em um escore motor padrão em comparação com suas configurações convencionais otimizadas anteriores, mesmo que aquelas configurações originais já estivessem funcionando bem. Itens relacionados à marcha e um questionário focado em congelamento da marcha mostraram os ganhos mais claros. Sensores vestíveis sugeriram que os pacientes passaram mais de 40 minutos extras por dia em um estado de movimento bom sem movimentos involuntários problemáticos, e até 160 minutos a menos por dia em períodos ruins de “OFF”. A maioria das medidas de sintomas não motores também melhorou modestamente. Curiosamente, um questionário geral de qualidade de vida às vezes piorou, embora pacientes e cuidadores tenham preferido fortemente o modo adaptativo. Os autores suspeitam que isso possa refletir que as pessoas ficaram mais ativas — e, portanto, mais conscientes das limitações remanescentes — em vez de um declínio real.
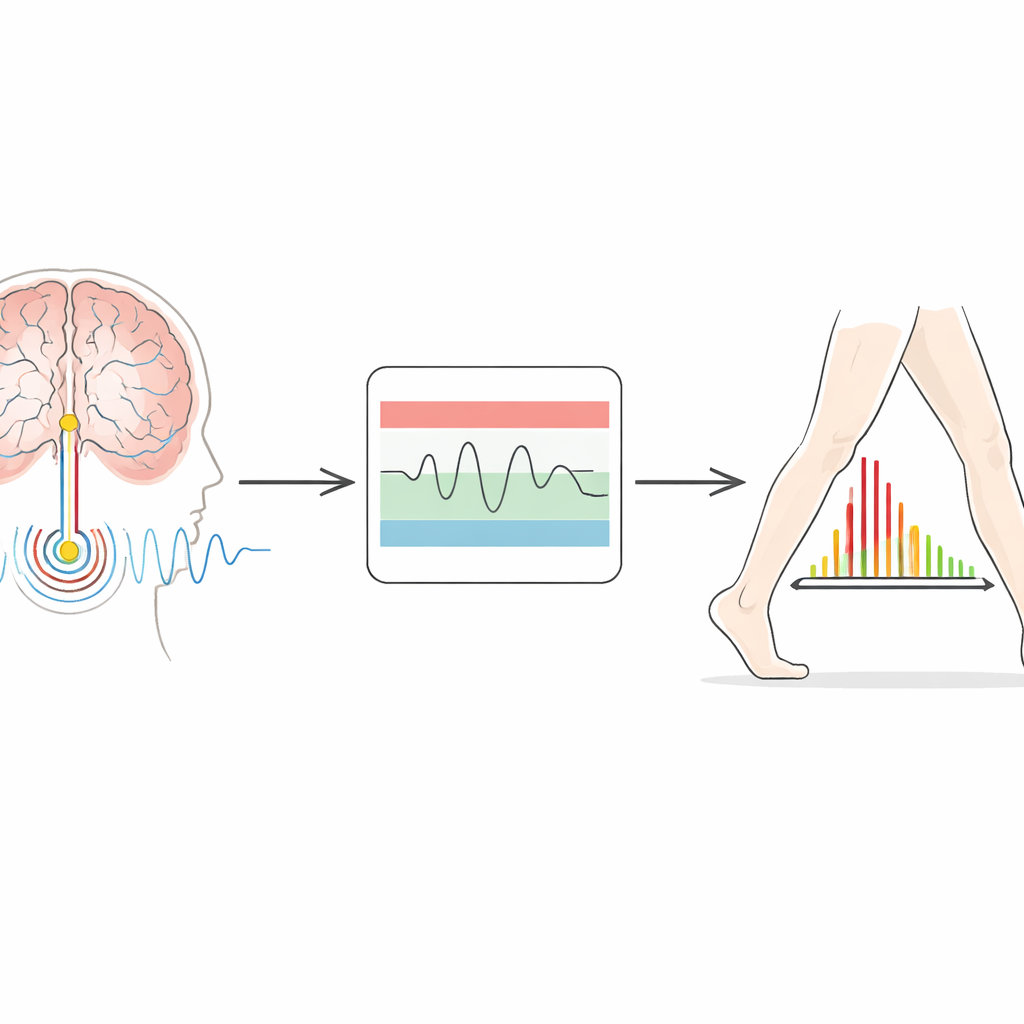
Desafios e próximos passos
Apesar dos resultados animadores, os autores enfatizam que a estimulação adaptativa não é plug-and-play. Apenas cerca de metade dos pacientes triados pôde usar o modo de dois limiares devido a restrições técnicas, como contaminação do sinal por batimentos cardíacos ou a necessidade de certas configurações de eletrodos. Mesmo para pacientes elegíveis, visitas repetidas foram muitas vezes necessárias para encontrar um ritmo cerebral estável a ser acompanhado e para ajustar os limiares de modo que a estimulação realmente se adaptasse em vez de se comportar como um simples interruptor de dois níveis. Em média, a terapia adaptativa entregou ligeiramente mais energia elétrica do que a terapia convencional, mas não de forma contínua; em vez disso, a corrente aumentava principalmente quando os sintomas eram mais prováveis de piorar. Melhorias futuras, como processamento de sinal mais robusto, biomarcadores cerebrais mais precisos para diferentes sintomas e ajuste remoto fino, poderiam tornar essa abordagem mais amplamente utilizável e menos onerosa.
O que isso significa para pessoas com Parkinson
Essa experiência inicial sugere que um implante cerebral que “ouve e responde” pode oferecer benefícios extras além dos estimuladores de saída constante de hoje, especialmente para a marcha e para as flutuações de movimento ao longo do dia. Em termos práticos, a estimulação adaptativa permitiu que muitos pacientes passassem mais tempo do dia se movendo bem, sem acrescentar efeitos colaterais perceptíveis, e foi consistentemente preferida em relação à abordagem anterior. Ao mesmo tempo, o método atualmente exige seleção cuidadosa dos pacientes, configuração detalhada e ajuste contínuo por especialistas. À medida que a tecnologia e os algoritmos amadurecerem, a estimulação cerebral profunda adaptativa poderá se tornar uma terapia mais personalizada e responsiva que acompanha as necessidades do cérebro em tempo real, em vez de forçar os pacientes a se ajustarem a um padrão fixo de estimulação.
Citação: Cascino, S., Luiso, F., Caffi, L. et al. Chronic adaptive deep brain stimulation in Parkinson’s disease: ADAPT-START findings and programming principles. npj Parkinsons Dis. 12, 85 (2026). https://doi.org/10.1038/s41531-026-01269-z
Palavras-chave: Doença de Parkinson, estimulação cerebral profunda, neuromodulação adaptativa, detecção cerebral, marcha e movimento