Clear Sky Science · nl
Chronische adaptieve diepe hersenstimulatie bij de ziekte van Parkinson: ADAPT-START bevindingen en programmeerprincipes
Waarom slim afgestelde hersenimpulsen ertoe doen
Voor veel mensen met de ziekte van Parkinson kunnen kleine elektrische pulsen diep in de hersenen stijfheid en tremor aanzienlijk verminderen. Toch is deze behandeling, bekend als diepe hersenstimulatie, nog enigszins een grof instrument: de stroom wordt doorgaans de hele dag constant gehouden, terwijl symptomen en hersenactiviteit van uur tot uur veranderen. Deze studie beschrijft een meer flexibele, "adaptieve" vorm van stimulatie die realtime naar hersensignalen luistert en automatisch de intensiteit van de pulsen aanpast. De auteurs leggen uit hoe ze deze technologie in de dagelijkse klinische praktijk hebben ingericht en wat dat tot nu toe heeft betekend voor de bewegingsvaardigheid van patiënten, met name bij het lopen.
Van continu aan naar precies goed afgestemde stimulatie
Traditionele diepe hersenstimulatie werkt als het constant laten branden van een lamp op een vaste helderheid. Elektroden in een klein gebied, de subthalamische nucleus, zijn gekoppeld aan een pacemakerachtig apparaat in de borst dat continu elektrische pulsen afgeeft volgens ingestelde parameters. Deze methode kan tremor en stijfheid sterk verbeteren, maar sommige klachten, vooral balans- en loopproblemen, blijven vaak bestaan. De bewegingen van patiënten variëren bovendien met medicatie, slaap en dagelijkse activiteiten, terwijl de stimulatie dat niet doet. Daardoor kan de "altijd-aan" aanpak soms te weinig behandelen of bijwerkingen veroorzaken, zoals onwillekeurige bewegingen.
Naar de ritmes van de hersenen luisteren
Nieuwere implantaten doen meer dan alleen stroom leveren—ze kunnen ook lokale hersenactiviteit opnemen. Bij de ziekte van Parkinson wordt een bepaald ritme, bekend als bèta-activiteit, sterker wanneer patiënten traag en stijf zijn, en zwakt het doorgaans af wanneer ze vrijer bewegen of medicatie innemen. Het idee achter adaptieve stimulatie is om dit ritme als richtlijn te gebruiken: wanneer bèta-activiteit toeneemt, verhoogt het apparaat de stroom; wanneer het afneemt, vermindert het de stimulatie. Het hier geteste systeem gebruikt een "tweedrempel"-ontwerp. Klinici definiëren een lagere en een hogere band van aanvaardbare bèta-sterkte. Als het hersensignaal lang genoeg boven of onder deze banden beweegt, verhoogt of verlaagt het apparaat geleidelijk de stimulatie binnen veilige limieten die per patiënt zijn ingesteld.
Adaptieve stimulatie in de praktijk proberen
Tussen januari en april 2025 bood het team deze tweedrempel-aanpak aan bij 20 mensen met de ziekte van Parkinson die al conventionele stimulatie hadden met een sensing-geschikt apparaat. Niet iedereen kon de nieuwe modus gebruiken: bij enkelen waren de opnames te ruisend, ontbrak een duidelijk bèta-ritme, of waren de instellingen onverenigbaar met sensing. Uiteindelijk werden negen patiënten overgeschakeld naar adaptieve stimulatie en vijf voltooiden minstens een maand stabiele behandeling. Het opzetten vergde drie gestructureerde poliklinische bezoeken. Eerst brachten artsen bij elke patiënt de hersensignalen en de huidige instellingen in kaart, waarna patiënten enkele dagen thuis leefden terwijl het implantaat passief bèta-activiteit tijdens het dagelijks leven opnam. Tijdens het volgende bezoek stelden ze veilige minimale en maximale stroomniveaus vast en kozen ze bèta-drempels op basis van deze opnames. Een vervolgbezoek twee weken later diende om het systeem bij te stellen, met behulp van zowel symptoomcontroles als gegevens van een riem-gedragen bewegingssensor die het lopen en periodes van goede of slechte beweging gedurende de dag registreerde.
Wat er voor patiënten veranderde
Na één maand adaptieve stimulatie lieten de vijf patiënten gemiddeld zo’n 35 procent meer verbetering zien op een standaard motorische score vergeleken met hun eerder geoptimaliseerde conventionele instellingen, hoewel die oorspronkelijke instellingen al goed werkten. Items gerelateerd aan lopen en een vragenlijst gericht op freezing of gait lieten de duidelijkste verbeteringen zien. Wearable sensoren suggereerden dat patiënten meer dan 40 extra minuten per dag in een goede bewegingsstaat doorbrachten zonder hinderlijke onwillekeurige bewegingen, en tot 160 minder minuten per dag in slechte "OFF"-periodes. De meeste metingen van niet-motorische symptomen verbeterden ook modest. Interessant genoeg verslechterde soms een algemene vragenlijst over kwaliteit van leven, hoewel patiënten en zorgverleners de adaptieve modus sterk verkozen. De auteurs vermoeden dat dit kan weerspiegelen dat mensen actiever werden — en daardoor zich meer bewust van resterende beperkingen — in plaats van een echte achteruitgang.
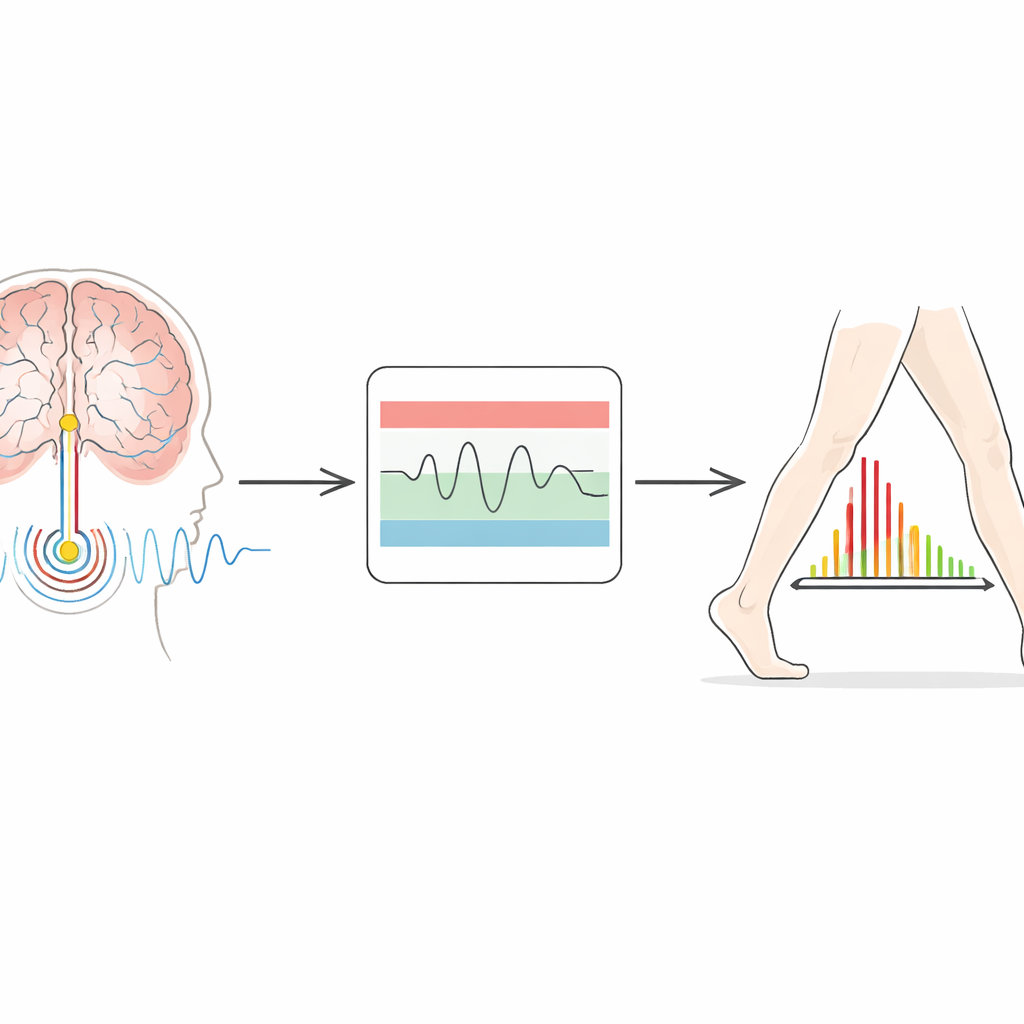
Uitdagingen en volgende stappen
Ondanks bemoedigende resultaten benadrukken de auteurs dat adaptieve stimulatie geen plug-and-play oplossing is. Slechts ongeveer de helft van de gescreende patiënten kon de tweedrempel-modus gebruiken vanwege technische beperkingen, zoals signaalvervuiling door hartslagen of de noodzaak van bepaalde elektrodeconfiguraties. Zelfs voor geschikte patiënten waren herhaalde bezoeken vaak nodig om een stabiel hersenritme te vinden om te volgen en om de drempels zo af te stellen dat de stimulatie echt adaptief was in plaats van zich als een eenvoudige tweeenheids-schakelaar te gedragen. Gemiddeld leverde de adaptieve therapie iets meer elektrische energie dan de conventionele therapie, maar niet continu; de stroom nam vooral toe wanneer symptomen waarschijnlijker slechter waren. Toekomstige verbeteringen, zoals betere signaalverwerking, preciezere hersen-biomarkers voor verschillende symptomen en afstemming op afstand, zouden deze benadering breder inzetbaar en minder belastend kunnen maken.
Wat dit betekent voor mensen met Parkinson
Deze vroege ervaring suggereert dat een hersenimplantaat dat "luistert en reageert" mogelijk extra voordelen biedt boven de huidige constante-uitgang stimulators, vooral voor lopen en dagelijkse schommelingen in beweging. Praktisch gezien stelde adaptieve stimulatie veel patiënten in staat meer van hun dag goed te bewegen, zonder opmerkelijke bijwerkingen toe te voegen, en het werd consequent verkozen boven de oudere aanpak. Tegelijk vraagt de methode nu nog om zorgvuldige patiëntselectie, gedetailleerde instelling en voortdurende aanpassing door specialisten. Naarmate de technologie en algoritmen rijpen, kan adaptieve diepe hersenstimulatie een meer gepersonaliseerde, responsieve therapie worden die de behoeften van de hersenen in realtime volgt in plaats van patiënten te dwingen zich aan een vast patroon van stimulatie aan te passen.
Bronvermelding: Cascino, S., Luiso, F., Caffi, L. et al. Chronic adaptive deep brain stimulation in Parkinson’s disease: ADAPT-START findings and programming principles. npj Parkinsons Dis. 12, 85 (2026). https://doi.org/10.1038/s41531-026-01269-z
Trefwoorden: Ziekte van Parkinson, diepe hersenstimulatie, adaptieve neuromodulatie, hersenmeting, gang en beweging