Clear Sky Science · de
Chronische adaptive tiefe Hirnstimulation bei Parkinson: Ergebnisse von ADAPT-START und Programmierprinzipien
Warum intelligentere Gehirnimpulse wichtig sind
Für viele Menschen mit Parkinson können winzige elektrische Impulse, die tief im Gehirn abgegeben werden, Steifheit und Zittern deutlich lindern. Dennoch ist diese Behandlung, die als tiefe Hirnstimulation bezeichnet wird, noch immer ein vergleichsweise grobes Instrument: Der Strom wird in der Regel den ganzen Tag über konstant gehalten, obwohl sich Symptome und Gehirnaktivität stundenweise verändern. Diese Studie berichtet über eine flexiblere, „adaptive“ Form der Stimulation, die Gehirnsignale in Echtzeit hört und die Intensität der Impulse automatisch anpasst. Die Autorinnen und Autoren beschreiben, wie sie diese Technik in der klinischen Praxis eingerichtet haben und welche Auswirkungen sie bisher auf die Beweglichkeit der Patientinnen und Patienten, insbesondere auf das Gehen, hatte.
Von dauernd-an zu genau richtiger Stimulation
Die traditionelle tiefe Hirnstimulation funktioniert wie das Anschalten einer Lampe mit fester Helligkeit. Elektroden, die in einer kleinen Region namens subthalamischer Nukleus platziert werden, sind mit einem brustähnlichen Impulsgeber verbunden, der kontinuierlich elektrische Impulse nach voreingestellten Parametern abgibt. Diese Methode kann Tremor und Steifheit stark verbessern, doch manche Symptome, insbesondere Probleme mit Gleichgewicht und Gehen, bleiben oft bestehen. Die Bewegungen der Patienten variieren zudem mit Medikamenten, Schlaf und täglichen Aktivitäten, während die Stimulation konstant bleibt. Infolgedessen kann der „dauernd-an“-Ansatz manchmal Symptome unzureichend behandeln oder Nebenwirkungen wie unwillkürliche Bewegungen verursachen.
Den Rhythmen des Gehirns lauschen
Neuere Implantate können mehr als nur Strom abgeben — sie können auch lokale Gehirnaktivität aufzeichnen. Bei Parkinson verstärkt sich ein bestimmter Rhythmus, bekannt als Beta-Aktivität, wenn Patienten langsam und steif sind, und schwächt sich typischerweise ab, wenn sie sich freier bewegen oder Medikamente einnehmen. Die Idee der adaptiven Stimulation ist, diesen Rhythmus als Leitlinie zu verwenden: Steigt die Beta-Aktivität an, erhöht das Gerät die Stromstärke; fällt sie, verringert das Gerät die Stimulation. Das hier getestete System nutzt ein „Dual-Threshold“-Design. Kliniker legen ein unteres und ein oberes Band akzeptabler Beta-Leistung fest. Überschreitet oder unterschreitet das Gehirnsignal diese Bänder für eine ausreichend lange Zeit, rampft das Gerät die Stimulation innerhalb sicherer, für jede Person individueller Grenzen langsam hoch oder herunter.
Adaptive Stimulation im Alltag ausprobieren
Zwischen Januar und April 2025 bot das Team diesen Dual-Threshold-Ansatz 20 Menschen mit Parkinson an, die bereits eine konventionelle Stimulation mit einem sensorfähigen Gerät hatten. Nicht alle konnten den neuen Modus nutzen: Bei mehreren lagen verrauschte Aufzeichnungen, kein klarer Beta-Rhythmus oder Einstellungen vor, die mit dem Sensing unvereinbar waren. Neun Patientinnen und Patienten wurden schließlich auf adaptive Stimulation umgestellt, und fünf schlossen mindestens einen Monat stabiler Behandlung ab. Die Einrichtung erforderte drei strukturierte Klinikbesuche. Zuerst kartierten Ärztinnen und Ärzte die Gehirnsignale und die aktuellen Einstellungen, dann schickten sie die Personen für mehrere Tage nach Hause, während das Implantat passiv Beta-Aktivität im Alltag aufzeichnete. Beim nächsten Besuch wurden sichere minimale und maximale Stromstärken definiert und Beta-Schwellen basierend auf diesen Aufzeichnungen gewählt. Ein Follow-up-Termin zwei Wochen später diente der Feinabstimmung des Systems, mithilfe von Symptombewertungen und Daten eines am Gürtel getragenen Bewegungssensors, der das Gehen und Zeiten guten oder schlechten Bewegens über den Tag hinweg verfolgte.
Was sich für die Patientinnen und Patienten änderte
Nach einem Monat adaptiver Stimulation zeigten die fünf Patientinnen und Patienten im Durchschnitt etwa 35 Prozent mehr Verbesserung in einem standardisierten Motorik-Score verglichen mit ihren zuvor optimierten konventionellen Einstellungen, obwohl diese Ursprungs-Einstellungen bereits gut funktionierten. Am deutlichsten waren die Gewinne bei gangbezogenen Punkten und einem Fragebogen, der sich auf Freezing of Gait konzentriert. Wearable-Sensoren deuteten darauf hin, dass die Patientinnen und Patienten täglich über 40 zusätzliche Minuten in einem guten Bewegungszustand ohne störende unwillkürliche Bewegungen verbrachten und bis zu 160 Minuten pro Tag weniger in schlechten „OFF“-Phasen. Die meisten Messgrößen für nicht-motorische Symptome verbesserten sich ebenfalls moderat. Interessanterweise verschlechterte sich in einigen Fällen ein allgemeiner Fragebogen zur Lebensqualität, obwohl Patientinnen, Patienten und Betreuende den adaptiven Modus deutlich bevorzugten. Die Autorinnen und Autoren vermuten, dass dies eher darauf zurückzuführen ist, dass Menschen aktiver wurden und dadurch auf verbleibende Einschränkungen stärker aufmerksam wurden, als auf einen tatsächlichen Rückgang.
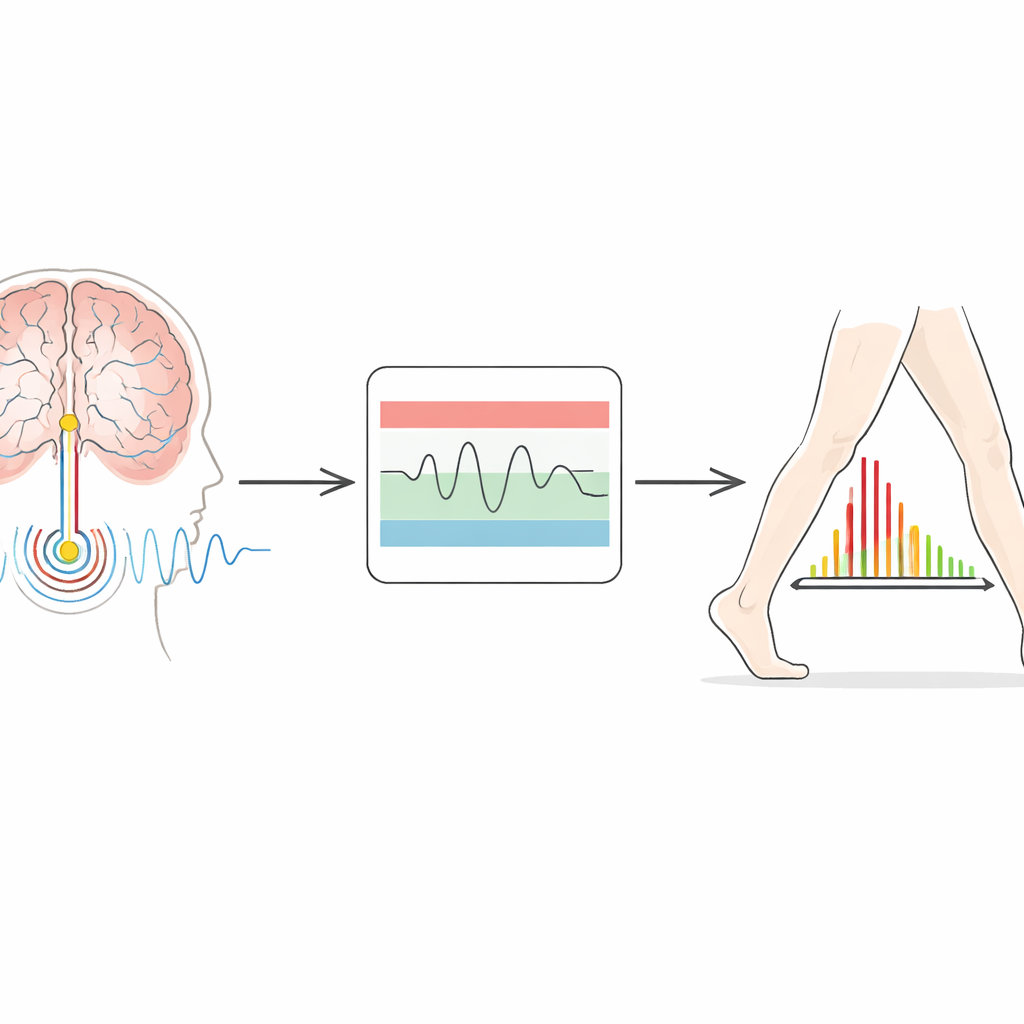
Herausforderungen und nächste Schritte
Trotz ermutigender Ergebnisse betonen die Autorinnen und Autoren, dass adaptive Stimulation kein Plug-and-Play-Verfahren ist. Nur etwa die Hälfte der gescreenten Patientinnen und Patienten konnte den Dual-Threshold-Modus nutzen, aufgrund technischer Einschränkungen wie Signalstörungen durch Herzschläge oder der Notwendigkeit bestimmter Elektrodenkonfigurationen. Selbst bei geeigneten Personen waren oft wiederholte Besuche nötig, um einen stabilen Gehirnrhythmus zur Verfolgung zu finden und die Schwellen so einzustellen, dass die Stimulation wirklich adaptiv reagierte, anstatt wie ein einfacher Zweistufen-Schalter zu funktionieren. Im Mittel lieferte die adaptive Therapie leicht mehr elektrische Energie als die konventionelle, jedoch nicht kontinuierlich; stattdessen stieg der Strom vor allem in Zeiten, in denen Symptome wahrscheinlich schlimmer waren. Zukünftige Verbesserungen, wie bessere Signalverarbeitung, präzisere Hirn-Biomarker für unterschiedliche Symptome und fernsteuerbare Feinabstimmung, könnten diesen Ansatz breiter nutzbar und weniger belastend machen.
Was das für Menschen mit Parkinson bedeutet
Diese frühe Erfahrung legt nahe, dass ein Implantat, das „zuhört und reagiert“, zusätzliche Vorteile gegenüber den heutigen konstant arbeitenden Stimulatoren bieten kann, insbesondere für Gehen und tageszeitliche Schwankungen der Bewegung. Praktisch erlaubte die adaptive Stimulation vielen Patientinnen und Patienten, mehr Zeit ihres Tages gut bewegend zu verbringen, ohne sichtbare Nebenwirkungen hinzuzufügen, und wurde durchweg dem älteren Ansatz vorgezogen. Gleichzeitig erfordert die Methode derzeit eine sorgfältige Patientenauswahl, detaillierte Einrichtung und fortlaufende Anpassung durch Spezialistinnen und Spezialisten. Wenn sich Technologie und Algorithmen weiterentwickeln, könnte die adaptive tiefe Hirnstimulation zu einer persönlicheren, reaktionsfähigeren Therapie werden, die den Bedürfnissen des Gehirns in Echtzeit folgt, statt Patientinnen und Patienten ein festes Stimulationsmuster aufzuzwingen.
Zitation: Cascino, S., Luiso, F., Caffi, L. et al. Chronic adaptive deep brain stimulation in Parkinson’s disease: ADAPT-START findings and programming principles. npj Parkinsons Dis. 12, 85 (2026). https://doi.org/10.1038/s41531-026-01269-z
Schlüsselwörter: Morbus Parkinson, tiefe Hirnstimulation, adaptive Neuromodulation, Gehirnsensorik, Gang und Bewegung