Clear Sky Science · es
Estimulación cerebral profunda adaptativa crónica en la enfermedad de Parkinson: hallazgos de ADAPT-START y principios de programación
Por qué importan pulsos cerebrales más inteligentes
Para muchas personas con enfermedad de Parkinson, pulsos eléctricos diminutos aplicados en lo profundo del cerebro pueden aliviar de forma notable la rigidez y los temblores. Sin embargo, este tratamiento, llamado estimulación cerebral profunda, sigue siendo en cierto modo una herramienta tosca: la corriente suele mantenerse constante todo el día, a pesar de que los síntomas y la actividad cerebral cambian hora tras hora. Este estudio informa sobre una forma más flexible, “adaptativa”, de estimulación que escucha las señales cerebrales en tiempo real y ajusta automáticamente la intensidad de los pulsos. Los autores describen cómo implementaron esta tecnología en la práctica clínica cotidiana y qué ha supuesto hasta ahora para el movimiento de los pacientes, en especial la marcha.
De la estimulación siempre activa a la adecuada
La estimulación cerebral profunda tradicional funciona como dejar una luz encendida a un brillo fijo. Electrodos colocados en una pequeña región llamada núcleo subtalámico se conectan a un dispositivo similar a un marcapasos en el pecho, que envía pulsos eléctricos de forma continua con ajustes preestablecidos. Este método puede mejorar en gran medida el temblor y la rigidez, pero algunos síntomas, en particular los problemas de equilibrio y de marcha, a menudo persisten. Los movimientos de los pacientes también varían con la medicación, el sueño y las actividades diarias, mientras que la estimulación no lo hace. Como resultado, el enfoque “siempre activo” a veces puede infratratar síntomas o provocar efectos secundarios como movimientos involuntarios.
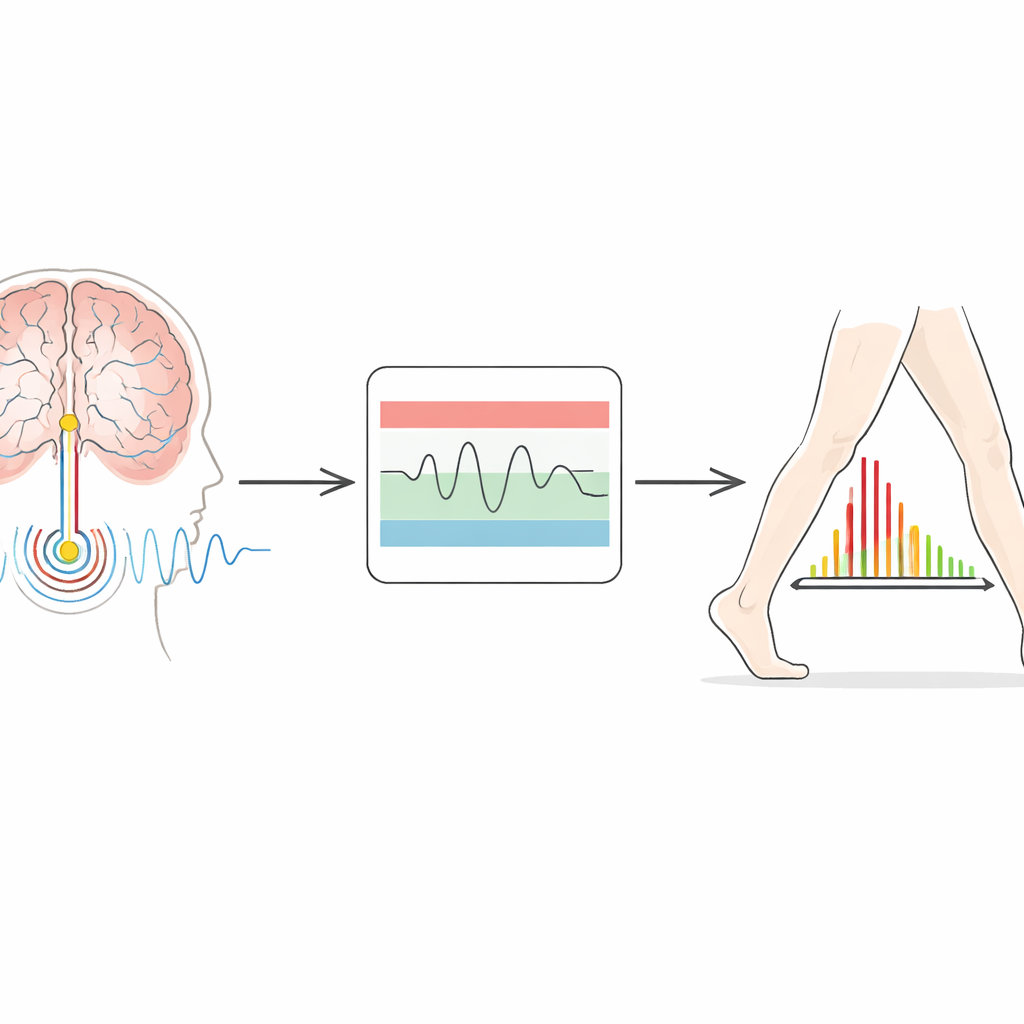
Escuchar los ritmos del cerebro
Los implantes más recientes hacen más que enviar electricidad: también pueden registrar la actividad cerebral local. En la enfermedad de Parkinson, un ritmo particular conocido como actividad beta se vuelve más intenso cuando los pacientes están lentos y rígidos, y tiende a debilitarse cuando se mueven con más libertad o toman medicación. La idea detrás de la estimulación adaptativa es utilizar este ritmo como guía: cuando la actividad beta aumenta, el dispositivo incrementa la corriente; cuando disminuye, el dispositivo reduce la estimulación. El sistema probado aquí emplea un diseño de “doble umbral”. Los clínicos definen una banda inferior y otra superior de potencia beta aceptable. Si la señal cerebral se mueve por encima o por debajo de estas bandas durante el tiempo suficiente, el dispositivo aumenta o disminuye la estimulación de forma gradual dentro de límites seguros que se han establecido para cada paciente.
Probar la estimulación adaptativa en la vida real
Entre enero y abril de 2025, el equipo ofreció este enfoque de doble umbral a 20 personas con enfermedad de Parkinson que ya tenían estimulación convencional utilizando un dispositivo con capacidad de sensado. No todos pudieron usar el nuevo modo: varios presentaban grabaciones ruidosas, carecían de un ritmo beta claro o requerían parámetros incompatibles con el sensado. Nueve pacientes fueron finalmente cambiados a estimulación adaptativa y cinco completaron al menos un mes de tratamiento estable. La puesta a punto requirió tres visitas estructuradas en la clínica. Primero, los médicos mapearon las señales cerebrales y los ajustes de corriente de cada paciente, y luego los enviaron a casa durante varios días mientras el implante registraba de forma pasiva la actividad beta durante la vida normal. En la visita siguiente definieron los niveles mínimos y máximos de corriente seguros y eligieron los umbrales beta basándose en estas grabaciones. Una visita de control dos semanas después se utilizó para afinar el sistema, empleando tanto comprobaciones de síntomas como datos de un sensor de movimiento colocado en un cinturón que registraba la marcha y los periodos de buen o mal movimiento a lo largo del día.
Qué cambió para los pacientes
Tras un mes con estimulación adaptativa, los cinco pacientes mostraron, de media, aproximadamente un 35 por ciento más de mejora en una escala motora estándar en comparación con sus ajustes convencionales optimizados previos, aun cuando esos ajustes originales ya funcionaban bien. Los ítems relacionados con la marcha y un cuestionario centrado en la congelación de la marcha presentaron las mejoras más claras. Los sensores portátiles sugirieron que los pacientes pasaron más de 40 minutos adicionales por día en un estado de buen movimiento sin movimientos involuntarios problemáticos, y hasta 160 minutos menos por día en periodos pobres de tipo “OFF”. La mayoría de las medidas de síntomas no motores también mejoraron modestamente. Resulta interesante que un cuestionario global de calidad de vida a veces empeoró, aunque los pacientes y los cuidadores prefirieron de forma rotunda el modo adaptativo. Los autores sospechan que esto puede reflejar que las personas se vuelven más activas—y por tanto más conscientes de las limitaciones que aún les quedan—en lugar de un empeoramiento real.
Desafíos y siguientes pasos
A pesar de los resultados alentadores, los autores subrayan que la estimulación adaptativa no es algo plug-and-play. Solo alrededor de la mitad de los pacientes cribados pudieron usar el modo de doble umbral debido a limitaciones técnicas, como la contaminación de la señal por latidos cardiacos o la necesidad de ciertas configuraciones de electrodos. Incluso para los pacientes elegibles, a menudo fueron necesarias visitas repetidas para encontrar un ritmo cerebral estable a seguir y para ajustar los umbrales de modo que la estimulación realmente se adaptara en lugar de comportarse como un simple conmutador de dos niveles. En promedio, la terapia adaptativa suministró algo más de energía eléctrica que la terapia convencional, pero no de forma continua; en cambio, la corriente aumentó principalmente cuando era más probable que los síntomas empeoraran. Mejoras futuras, como un mejor procesamiento de la señal, biomarcadores cerebrales más precisos para distintos síntomas y ajustes remotos, podrían hacer que este enfoque sea más ampliamente utilizable y menos gravoso.
Qué significa esto para las personas con Parkinson
Esta experiencia temprana sugiere que un implante cerebral que “escucha y responde” puede ofrecer beneficios adicionales más allá de los estimuladores de salida constante actuales, especialmente para la marcha y las fluctuaciones del movimiento diario. En términos prácticos, la estimulación adaptativa permitió a muchos pacientes pasar más tiempo del día moviéndose bien, sin añadir efectos secundarios perceptibles, y fue consistentemente preferida frente al enfoque anterior. Al mismo tiempo, el método exige actualmente una selección cuidadosa de los pacientes, una configuración detallada y ajustes continuos por parte de especialistas. A medida que la tecnología y los algoritmos maduren, la estimulación cerebral profunda adaptativa podría convertirse en una terapia más personalizada y receptiva que siga las necesidades del cerebro en tiempo real en lugar de forzar a los pacientes a ajustarse a un patrón fijo de estimulación.
Cita: Cascino, S., Luiso, F., Caffi, L. et al. Chronic adaptive deep brain stimulation in Parkinson’s disease: ADAPT-START findings and programming principles. npj Parkinsons Dis. 12, 85 (2026). https://doi.org/10.1038/s41531-026-01269-z
Palabras clave: Enfermedad de Parkinson, estimulación cerebral profunda, neuromodulación adaptativa, sensado cerebral, marcha y movimiento