Clear Sky Science · fr
Stimulation cérébrale profonde adaptative chronique dans la maladie de Parkinson : résultats d’ADAPT-START et principes de programmation
Pourquoi des impulsions cérébrales plus intelligentes comptent
Pour de nombreuses personnes atteintes de la maladie de Parkinson, de petites impulsions électriques délivrées profondément dans le cerveau peuvent grandement atténuer la rigidité et les tremblements. Pourtant, ce traitement, appelé stimulation cérébrale profonde, reste en quelque sorte un outil brut : le courant est généralement maintenu constant toute la journée, alors que les symptômes et l’activité cérébrale varient d’une heure à l’autre. Cette étude rend compte d’une forme plus flexible, « adaptative », de stimulation qui écoute les signaux cérébraux en temps réel et ajuste automatiquement l’intensité des impulsions. Les auteurs décrivent comment ils ont mis en place cette technologie en pratique clinique courante et ce qu’elle a signifié jusqu’à présent pour la motricité des patients, en particulier la marche.
De la stimulation toujours active à la stimulation juste-appropriée
La stimulation cérébrale profonde classique fonctionne comme une lumière laissée allumée à une luminosité fixe. Des électrodes placées dans une petite région appelée noyau sous-thalamique sont reliées à un appareil type pacemaker situé dans la poitrine, qui envoie en continu des impulsions électriques selon des réglages prédéfinis. Cette méthode peut grandement améliorer les tremblements et la rigidité, mais certains symptômes, en particulier les problèmes d’équilibre et de marche, persistent souvent. Les mouvements des patients varient aussi avec les médicaments, le sommeil et les activités quotidiennes, alors que la stimulation ne varie pas. En conséquence, l’approche « toujours active » peut parfois sous-traiter des symptômes ou provoquer des effets secondaires tels que des mouvements involontaires.
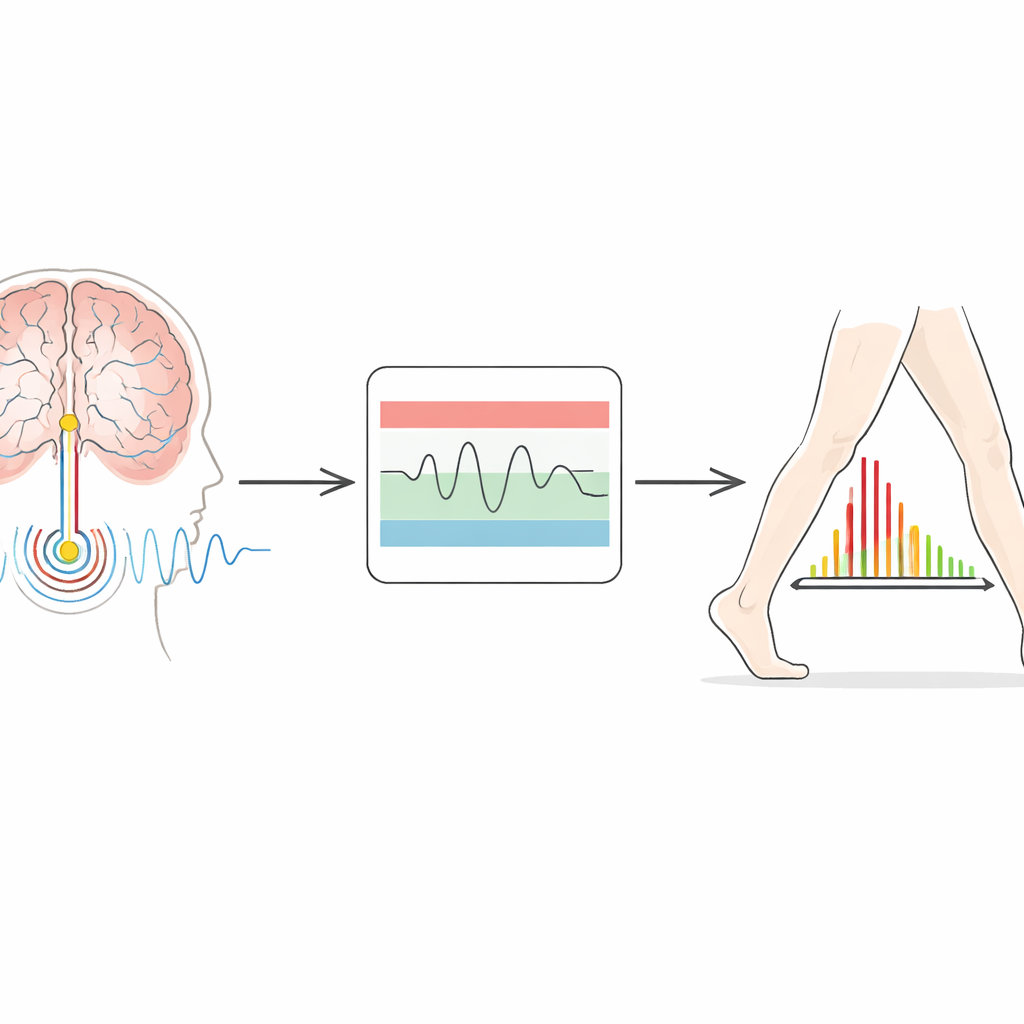
Écouter les rythmes du cerveau
Les implants plus récents font plus que délivrer de l’électricité : ils peuvent aussi enregistrer l’activité cérébrale locale. Dans la maladie de Parkinson, un rythme particulier connu sous le nom d’activité bêta devient plus fort lorsque les patients sont lents et raides, et s’affaiblit généralement lorsqu’ils bougent plus librement ou prennent un médicament. L’idée de la stimulation adaptative est d’utiliser ce rythme comme guide : lorsque l’activité bêta augmente, l’appareil augmente le courant ; lorsqu’elle diminue, l’appareil réduit l’intensité. Le système testé ici utilise un dispositif à « double seuil ». Les cliniciens définissent une bande inférieure et une bande supérieure de puissance bêta acceptables. Si le signal cérébral dépasse ou descend en dessous de ces bandes pendant suffisamment longtemps, l’appareil augmente ou diminue progressivement la stimulation dans des limites de sécurité définies pour chaque patient.
Tester la stimulation adaptative dans la vie réelle
Entre janvier et avril 2025, l’équipe a proposé cette approche à double seuil à 20 personnes atteintes de la maladie de Parkinson qui disposaient déjà d’une stimulation conventionnelle utilisant un dispositif capable d’enregistrement. Tous n’ont pas pu utiliser le nouveau mode : plusieurs présentaient des enregistrements bruyants, n’avaient pas de rythme bêta clairement identifiable ou nécessitaient des réglages incompatibles avec l’enregistrement. Neuf patients ont finalement été basculés en stimulation adaptative, et cinq ont complété au moins un mois de traitement stable. La mise en place a nécessité trois visites structurées en clinique. D’abord, les médecins ont cartographié les signaux cérébraux et les réglages courants de chaque patient, puis les ont renvoyés chez eux pendant plusieurs jours pendant que l’implant enregistrait passivement l’activité bêta au cours de la vie normale. Lors de la visite suivante, ils ont défini les niveaux de courant minimum et maximum sûrs et choisi des seuils bêta basés sur ces enregistrements. Une visite de suivi deux semaines plus tard a servi à affiner le système, en s’appuyant à la fois sur des bilans symptomatiques et sur des données d’un capteur de mouvement porté à la ceinture qui suivait la marche et les périodes de bonne ou mauvaise mobilité au cours de la journée.
Ce qui a changé pour les patients
Après un mois de stimulation adaptative, les cinq patients ont montré, en moyenne, environ 35 % d’amélioration supplémentaire sur un score moteur standard par rapport à leurs réglages conventionnels optimisés antérieurs, même si ces réglages originaux fonctionnaient déjà bien. Les éléments liés à la marche et un questionnaire axé sur les blocages de la marche ont montré les progrès les plus nets. Les capteurs portables ont suggéré que les patients passaient plus de 40 minutes supplémentaires par jour dans un état de bonne mobilité sans mouvements involontaires gênants, et jusqu’à 160 minutes de moins par jour en périodes « OFF » de mauvaise mobilité. La plupart des mesures des symptômes non moteurs se sont également améliorées modestement. De façon intéressante, un questionnaire global de qualité de vie s’est parfois détérioré, même si les patients et les aidants préféraient nettement le mode adaptatif. Les auteurs supposent que cela peut refléter le fait que les personnes deviennent plus actives — et donc plus conscientes des limitations restantes — plutôt qu’une véritable détérioration.
Défis et prochaines étapes
Malgré des résultats encourageants, les auteurs insistent sur le fait que la stimulation adaptative n’est pas plug-and-play. Seuls environ la moitié des patients dépistés ont pu utiliser le mode à double seuil en raison de contraintes techniques, telles que la contamination du signal par les battements cardiaques ou la nécessité de certaines configurations d’électrodes. Même pour les patients éligibles, des visites répétées ont souvent été nécessaires pour trouver un rythme cérébral stable à suivre et pour ajuster les seuils afin que la stimulation s’adapte réellement au lieu de se comporter comme un simple commutateur à deux niveaux. En moyenne, la thérapie adaptative a délivré légèrement plus d’énergie électrique que la thérapie conventionnelle, mais pas en continu ; le courant augmentait principalement lorsque les symptômes étaient susceptibles d’être pires. Des améliorations futures, comme un meilleur traitement du signal, des biomarqueurs cérébraux plus précis pour différents symptômes et un réglage à distance, pourraient rendre cette approche plus largement utilisable et moins lourde.
Ce que cela signifie pour les personnes atteintes de Parkinson
Cette expérience précoce suggère qu’un implant cérébral qui « écoute et répond » peut offrir des bénéfices supplémentaires par rapport aux stimulateurs à sortie constante actuels, en particulier pour la marche et les fluctuations motrices quotidiennes. Concrètement, la stimulation adaptative a permis à de nombreux patients de passer plus de temps de la journée en bonne mobilité, sans ajouter d’effets secondaires notables, et elle a été systématiquement préférée à l’approche ancienne. Dans le même temps, la méthode exige actuellement une sélection rigoureuse des patients, une installation détaillée et un ajustement continu par des spécialistes. À mesure que la technologie et les algorithmes mûriront, la stimulation cérébrale profonde adaptative pourrait devenir une thérapie plus personnalisée et réactive, qui suit les besoins du cerveau en temps réel plutôt que de contraindre les patients à un schéma fixe de stimulation.
Citation: Cascino, S., Luiso, F., Caffi, L. et al. Chronic adaptive deep brain stimulation in Parkinson’s disease: ADAPT-START findings and programming principles. npj Parkinsons Dis. 12, 85 (2026). https://doi.org/10.1038/s41531-026-01269-z
Mots-clés: maladie de Parkinson, stimulation cérébrale profonde, neuromodulation adaptative, enregistrement cérébral, marche et mouvement