Clear Sky Science · pt
Caracterização de enteroides jejunais na obesidade humana; um modelo para estudar células produtoras de GLP-1
Por que modelos em miniatura do intestino importam para peso e glicemia
A obesidade e o diabetes tipo 2 costumam ser vistos como problemas do tecido adiposo ou do pâncreas, mas o intestino também desempenha um papel discreto e central. Células do intestino delgado liberam hormônios que ajudam a controlar o apetite e a glicemia. Um dos mais importantes é o GLP-1, o hormônio imitado pelos potentes medicamentos para perda de peso atuais. Este estudo constrói versões em miniatura do intestino humano cultivadas em laboratório a partir de pessoas com obesidade severa, com e sem diabetes, para observar como as células produtoras de GLP-1 se comportam fora do corpo.
Construindo mini‑intestinos a partir de pacientes
Durante cirurgias de bypass gástrico em pessoas com obesidade severa, os cirurgiões podem remover com segurança pequenas amostras do jejuno, a porção média do intestino delgado onde muitos nutrientes são absorvidos. A partir desses fragmentos, os pesquisadores isolaram células-tronco alojadas nas criptas intestinais e as cultivaram em estruturas tridimensionais chamadas enteroides jejunais humanos. Esses aglomerados celulares esféricos recriam os principais tipos de células normalmente encontrados no revestimento intestinal. A equipe criou enteroides a partir de três grupos de pacientes: pessoas com obesidade e glicemia normal, pessoas com obesidade e pré-diabetes, e pessoas com obesidade e diabetes tipo 2 estabelecido.
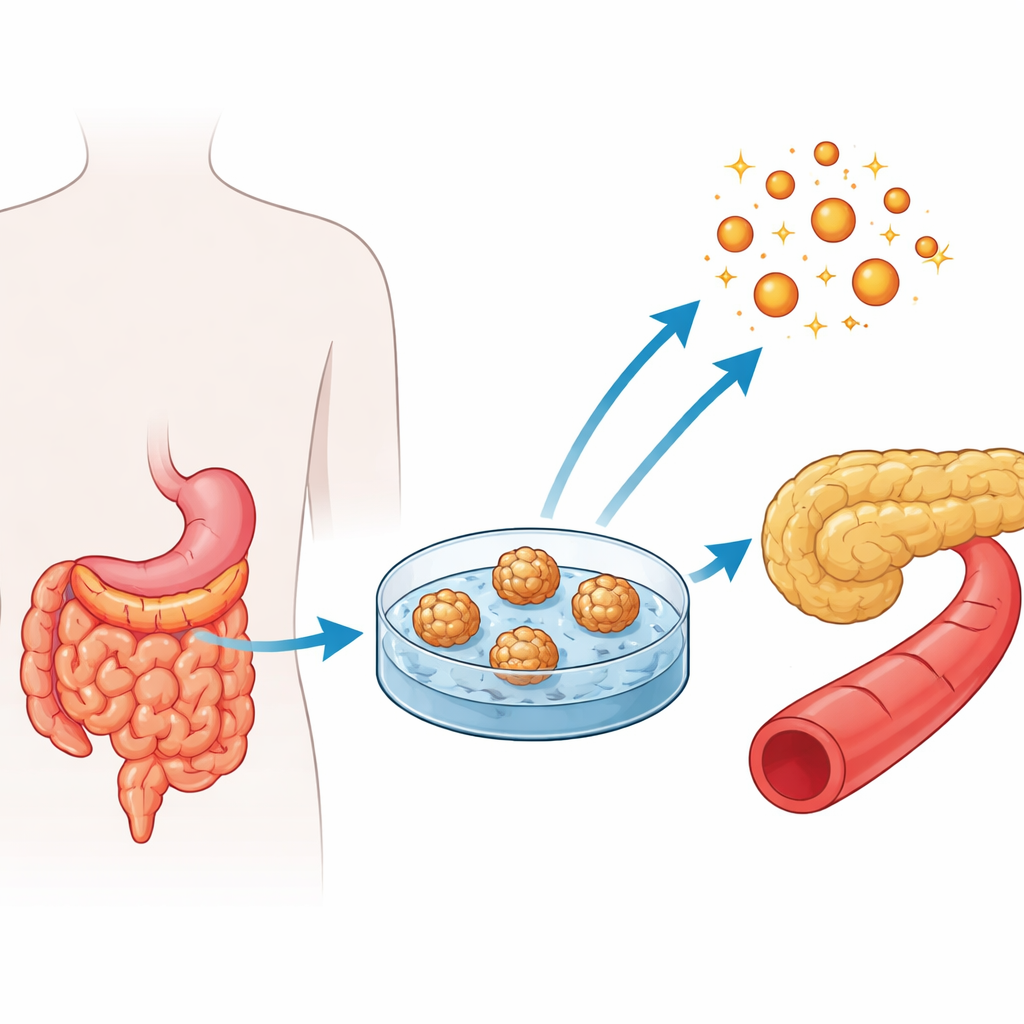
Verificando se os modelos intestinais se parecem e funcionam como o tecido real
Para serem úteis, os mini‑intestinos precisavam assemelhar‑se ao tecido natural. Usando marcadores fluorescentes e medidas de proteínas, os pesquisadores confirmaram que os enteroides continham células em divisão e a mistura esperada de células especializadas do intestino, incluindo células absortivas, células secretoras de muco, células de Paneth (que sustentam as células-tronco e a defesa) e raras células enteroendócrinas produtoras de hormônios. Marcadores-chave desses diferentes tipos celulares estavam presentes em níveis similares entre os três grupos de pacientes, sugerindo que obesidade, pré-diabetes e diabetes não impediram a formação da arquitetura intestinal básica em cultura.
Focalizando as células produtoras de hormônio
A equipe então examinou com mais detalhes as células que produzem GLP-1 e outros hormônios intestinais. Buscaram interruptores genéticos que direcionam células intestinais imaturas a se tornarem produtoras de hormônio e também os próprios hormônios. Os enteroides expressaram esses interruptores e produziram vários hormônios, incluindo GLP-1, GIP e PYY, em padrões que espelhavam os observados no jejuno humano. Importante, a densidade de células produtoras de GLP-1 e a maquinaria molecular necessária para converter uma proteína precursora maior em GLP-1 ativo foram semelhantes independentemente de o doador ter glicemia normal, pré-diabetes ou diabetes tipo 2. Isso indica que a capacidade básica de formar células de GLP-1 parece preservada no tecido cultivado em laboratório, mesmo quando os doadores apresentam doença metabólica grave.
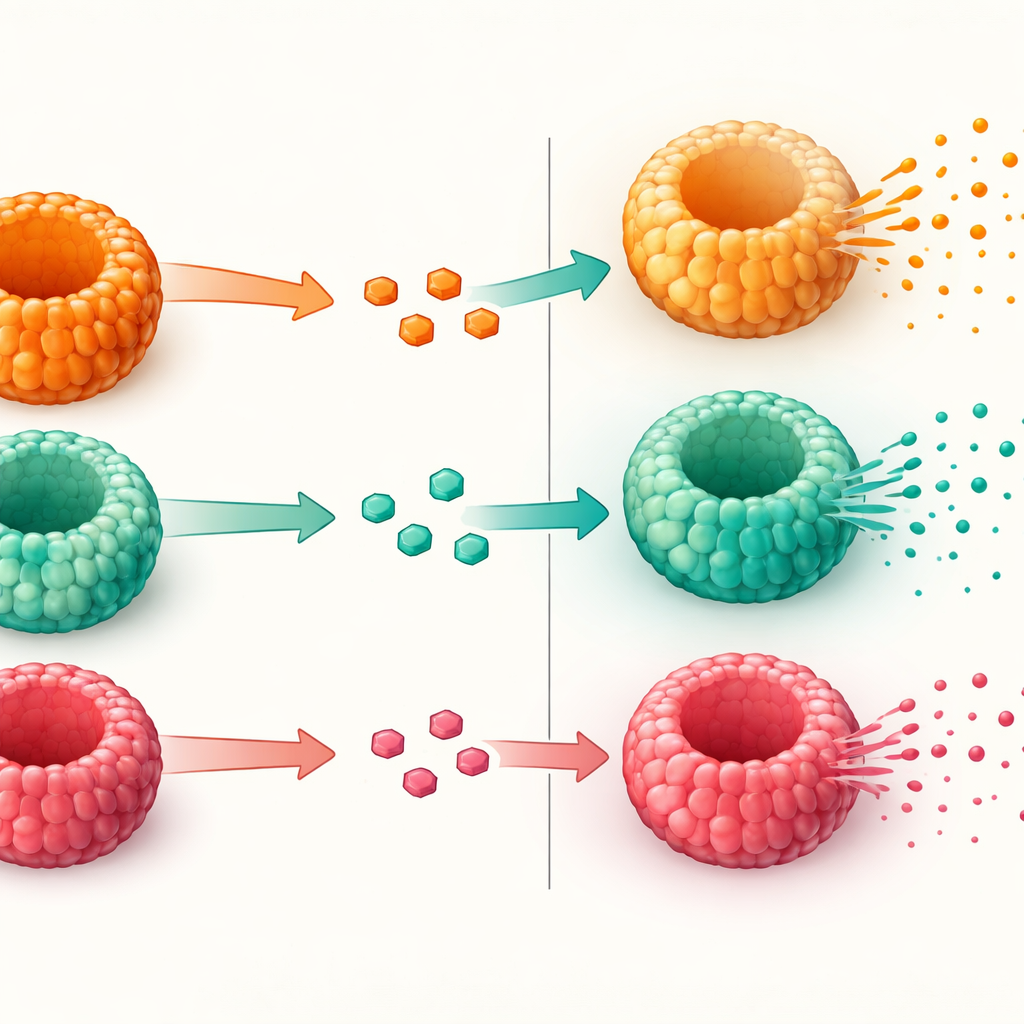
Testando quão bem as células liberam GLP-1
Tendo confirmado que os mini‑intestinos continham células apropriadas de GLP-1, os pesquisadores testaram quão bem essas células liberavam o hormônio quando expostas a glicose. Primeiro aumentaram a proporção de células produtoras de hormônio usando um composto que induz células-tronco a destinos secretórios. Em seguida, expuseram os enteroides a soluções contendo concentração de glicose moderada ou muito alta, semelhante ao que pode ocorrer no intestino após uma refeição. Todos os enteroides, independentemente do estado metabólico do doador, liberaram GLP-1 ativo em resposta à glicose elevada. Contudo, os derivados de pacientes com obesidade e diabetes tipo 2 mostraram um aumento mais fraco na liberação de GLP-1 do que aqueles provenientes de pessoas com obesidade e glicemia normal. Os genes envolvidos na detecção de açúcar e na liberação hormonal estavam amplamente presentes, sugerindo que o problema não está na fabricação de GLP-1 ou na formação das células, mas nos passos finais da secreção.
O que isso significa para tratamentos futuros
Este trabalho mostra que enteroides jejunais humanos são um modelo robusto, derivado de pacientes, para estudar como células produtoras de hormônio intestinal funcionam na obesidade e no diabetes. Embora as células produtoras de GLP-1 sejam raras, elas podem ser examinadas em detalhe neste ambiente simplificado. O estudo revela que, no diabetes tipo 2, essas células ainda podem se formar e produzir GLP-1, mas têm menor capacidade de liberá‑lo quando desafiadas com glicose. Essa distinção é importante: sugere que aumentar o desempenho secretório das células hormonais intestinais existentes, em vez de apenas aumentar seu número, pode ser uma estratégia promissora para novas terapias visando melhorar o controle da glicemia e favorecer a perda de peso.
Citação: Osinski, C., Martinez-Oca, P., Moret, D. et al. Characterization of jejunal enteroids in human obesity; a model for studying GLP-1 cells. Int J Obes 50, 916–927 (2026). https://doi.org/10.1038/s41366-026-02024-3
Palavras-chave: GLP-1, enteroides, obesidade, diabetes tipo 2, hormônios intestinais