Clear Sky Science · it
Caratterizzazione degli enteroidi del digiuno nell’obesità umana; un modello per studiare le cellule produttrici di GLP-1
Perché i modelli di piccolo intestino contano per peso e glicemia
L’obesità e il diabete di tipo 2 sono spesso considerati problemi del tessuto adiposo o del pancreas, ma anche l’intestino svolge un ruolo silenzioso ma centrale. Le cellule dell’intestino tenue rilasciano ormoni che aiutano a controllare appetito e glicemia. Uno dei più importanti è il GLP-1, l’ormone imitato dai potenti farmaci per la perdita di peso attuali. Questo studio costruisce versioni in miniatura dell’intestino umano coltivate in laboratorio a partire da persone con obesità grave, con e senza diabete, per osservare come si comportano le loro cellule produttrici di GLP-1 al di fuori del corpo.
Costruire mini-intestini dai pazienti
Durante gli interventi di bypass gastrico in persone con obesità grave, i chirurghi possono rimuovere in sicurezza piccoli campioni del digiuno, la porzione centrale dell’intestino tenue dove vengono assorbiti molti nutrienti. Da questi frammenti, i ricercatori hanno isolato le cellule staminali annidate nelle cripte intestinali e le hanno coltivate in strutture tridimensionali chiamate enteroidi umani del digiuno. Questi agglomerati sferici di cellule ricreano i principali tipi cellulari normalmente presenti nell’epitelio intestinale. Il gruppo ha creato enteroidi da tre gruppi di pazienti: persone con obesità ma glicemia normale, persone con obesità e prediabete, e persone con obesità e diabete di tipo 2 consolidato.
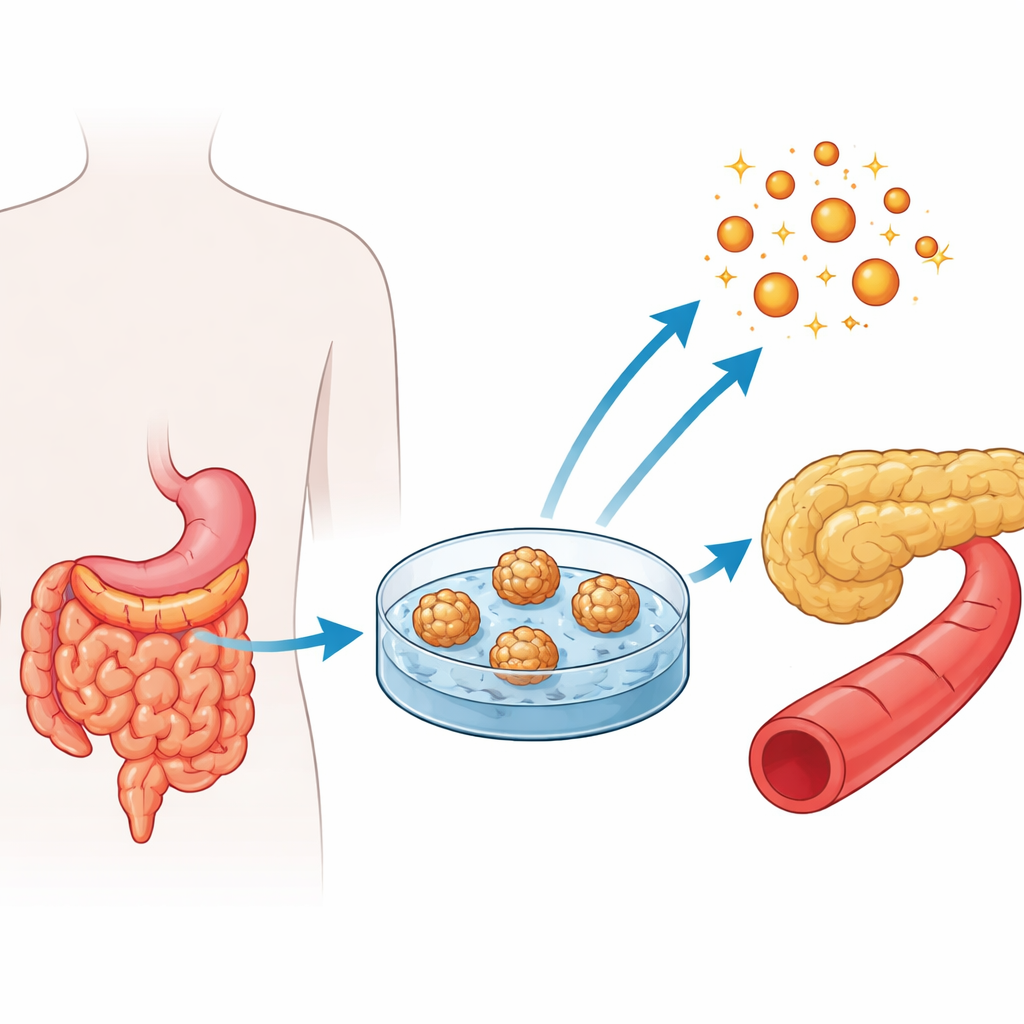
Verificare che i modelli intestinali somiglino e funzionino come l’organo naturale
Per essere utili, i mini-intestini dovevano somigliare al tessuto naturale. Usando marcatori fluorescenti e misure proteiche, i ricercatori hanno confermato che gli enteroidi contenevano cellule in divisione e la miscela attesa di cellule specializzate dell’intestino, incluse cellule assorbenti, cellule secernenti muco, cellule di Paneth (che supportano le staminali e la difesa dell’ospite) e le rare cellule enteroendocrine produttrici di ormoni. I marcatori chiave di questi diversi tipi cellulari erano presenti a livelli simili nei tre gruppi di pazienti, suggerendo che obesità, prediabete e diabete non impedivano alla struttura intestinale di base di formarsi in coltura.
Concentrarsi sulle cellule produttrici di ormoni
Il gruppo si è quindi concentrato sulle cellule che producono GLP-1 e altri ormoni intestinali. Hanno cercato gli interruttori genici che spingono le cellule intestinali immature a diventare cellule secernenti ormoni e gli stessi ormoni. Gli enteroidi esprimevano questi interruttori e producevano diversi ormoni, tra cui GLP-1, GIP e PYY, in schemi che rispecchiavano quelli osservati nel digiuno umano. È importante che la densità delle cellule produttrici di GLP-1 e il macchinario molecolare necessario per convertire un precursore più grande nell’GLP-1 attivo fossero simili indipendentemente dal fatto che il donatore avesse glicemia normale, prediabete o diabete di tipo 2. Questo indica che la capacità di base di formare cellule produttrici di GLP-1 sembra preservata nel tessuto coltivato in laboratorio, anche quando i donatori hanno una grave patologia metabolica.
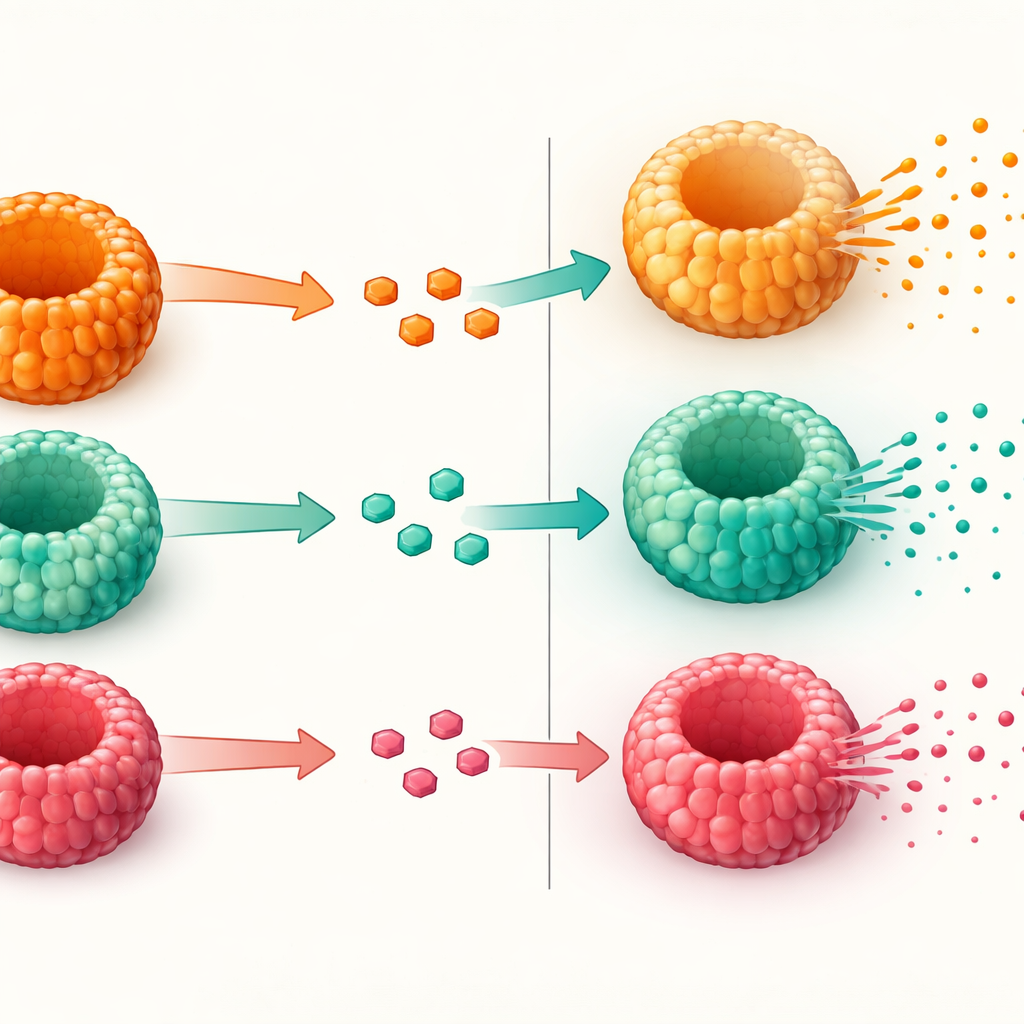
Testare quanto bene le cellule rilasciano GLP-1
Dopo aver confermato che i mini-intestini contenevano adeguate cellule produttrici di GLP-1, i ricercatori hanno testato quanto bene tali cellule rilasciassero l’ormone quando esposte a zucchero. Hanno prima aumentato la proporzione di cellule secernenti usando un composto che indirizza le cellule staminali verso destini secretori. Poi hanno immerso gli enteroidi in soluzioni contenenti una concentrazione di glucosio moderata o molto elevata, simile a quella che si può trovare nell’intestino dopo un pasto. Tutti gli enteroidi, indipendentemente dallo stato metabolico del donatore, rilasciavano GLP-1 attivo in risposta al glucosio più elevato. Tuttavia, quelli derivati da pazienti con obesità e diabete di tipo 2 mostravano un incremento più debole nel rilascio di GLP-1 rispetto a quelli provenienti da persone con obesità ma glicemia normale. I geni coinvolti nel rilevamento degli zuccheri e nel rilascio ormonale erano in larga parte presenti, suggerendo che il problema non risiede nella produzione di GLP-1 o nella formazione delle cellule, ma nei passaggi finali della secrezione.
Cosa significa per i trattamenti futuri
Questo lavoro mostra che gli enteroidi umani del digiuno sono un modello robusto, derivato da pazienti, per studiare come funzionano le cellule produttrici di ormoni intestinali nell’obesità e nel diabete. Anche se le cellule produttrici di GLP-1 sono rare, possono essere esaminate in dettaglio in questo contesto semplificato. Lo studio rivela che nel diabete di tipo 2 queste cellule possono ancora formarsi e produrre GLP-1, ma sono meno capaci di rilasciarlo quando stimolate dallo zucchero. Questa distinzione è rilevante: suggerisce che potenziare le prestazioni secretorie delle cellule ormonali intestinali esistenti, piuttosto che limitarsi ad aumentarne il numero, potrebbe essere una strategia promettente per nuove terapie volte a migliorare il controllo della glicemia e favorire la perdita di peso.
Citazione: Osinski, C., Martinez-Oca, P., Moret, D. et al. Characterization of jejunal enteroids in human obesity; a model for studying GLP-1 cells. Int J Obes 50, 916–927 (2026). https://doi.org/10.1038/s41366-026-02024-3
Parole chiave: GLP-1, enteroidi, obesità, diabete di tipo 2, ormoni intestinali