Clear Sky Science · es
Caracterización de enteroides yeyunales en la obesidad humana; un modelo para estudiar las células productoras de GLP-1
Por qué importan los modelos del intestino para el peso y el azúcar en sangre
La obesidad y la diabetes tipo 2 suelen considerarse problemas del tejido graso o del páncreas, pero el intestino también desempeña un papel silencioso y central. Las células del intestino delgado liberan hormonas que ayudan a controlar el apetito y la glucemia. Una de las más importantes es la GLP-1, la hormona que imitan los potentes fármacos actuales para la pérdida de peso. Este estudio construye versiones miniatura y cultivadas en laboratorio de parte del intestino humano a partir de personas con obesidad severa, con y sin diabetes, para observar cómo se comportan sus células productoras de GLP-1 fuera del cuerpo.
Construir mini-intestinos a partir de pacientes
Durante las operaciones de bypass gástrico en personas con obesidad severa, los cirujanos pueden extraer con seguridad pequeñas muestras del yeyuno, la sección media del intestino delgado donde se absorben muchos nutrientes. A partir de estos fragmentos, los investigadores aislaron células madre ubicadas en las criptas intestinales y las hicieron crecer en estructuras tridimensionales llamadas enteroides yeyunales humanos. Estos cúmulos esféricos de células recrean los principales tipos celulares que se encuentran en el revestimiento intestinal. El equipo creó enteroides de tres grupos de pacientes: personas con obesidad pero glucosa normal, personas con obesidad y prediabetes, y personas con obesidad y diabetes tipo 2 establecida.
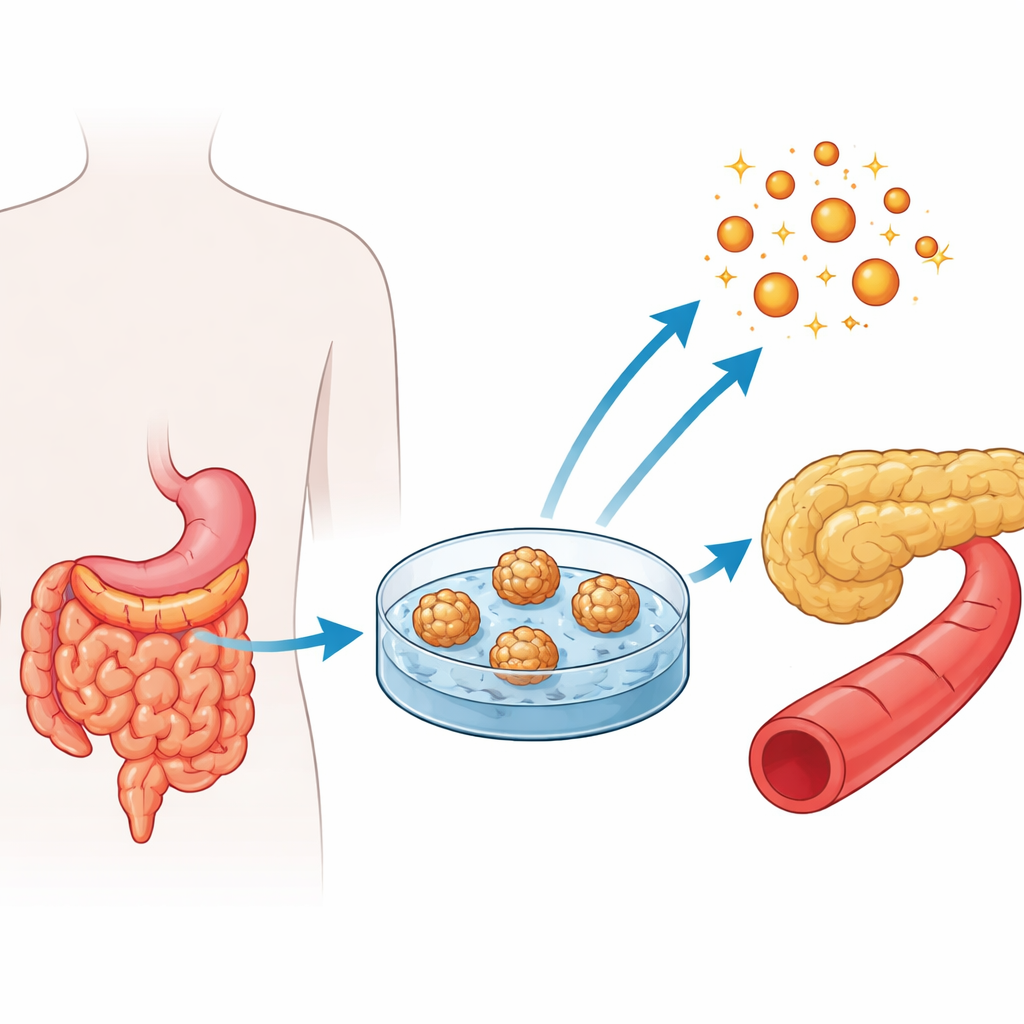
Verificar que los modelos intestinales se parezcan y funcionen como el tejido real
Para ser útiles, los mini-intestinos debían asemejarse al tejido natural. Mediante marcadores fluorescentes y mediciones proteicas, los investigadores confirmaron que los enteroides contenían células en división y la mezcla esperada de células intestinales especializadas, incluidas células absorbentes, células secretoras de moco, células de Paneth (que sostienen a las células madre y la defensa) y las raras células enteroendocrinas productoras de hormonas. Marcadores clave de estos distintos tipos celulares estuvieron presentes en niveles similares en los tres grupos de pacientes, lo que sugiere que la obesidad, la prediabetes y la diabetes no impidieron que la arquitectura básica del intestino se formara en cultivo.
Enfocándose en las células productoras de hormonas
El equipo se centró después en las células que producen GLP-1 y otras hormonas intestinales. Buscaron los interruptores genéticos que dirigen a las células intestinales inmaduras a convertirse en células secretoras de hormonas y las propias hormonas. Los enteroides expresaron esos interruptores y produjeron varias hormonas, incluida la GLP-1, GIP y PYY, en patrones que reflejaban los observados en el yeyuno humano. De forma importante, la densidad de células productoras de GLP-1 y la maquinaria molecular necesaria para convertir un precursor más grande en GLP-1 activo fueron similares independientemente de si el donante tenía glucosa normal, prediabetes o diabetes tipo 2. Esto significa que la capacidad básica para formar células de GLP-1 parece preservada en el tejido cultivado en laboratorio, incluso cuando los donantes presentan enfermedad metabólica grave.
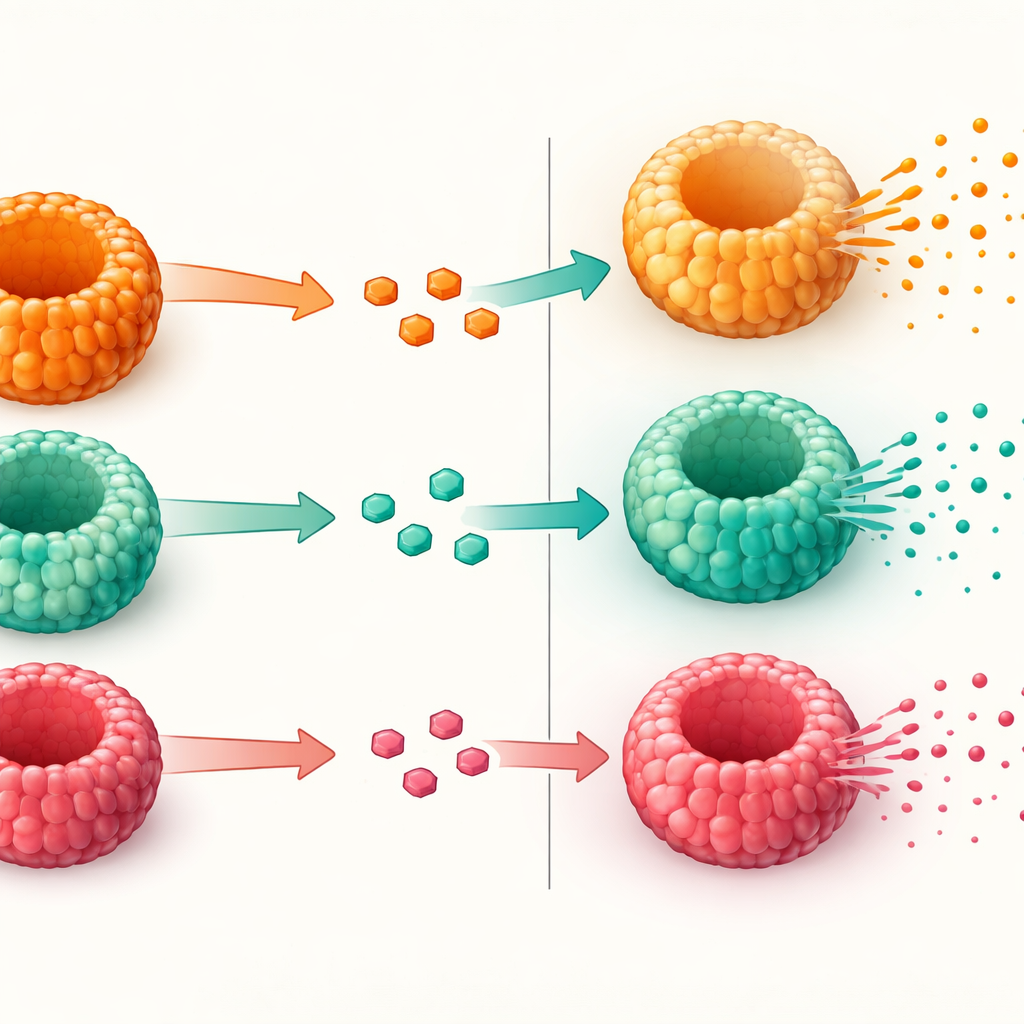
Probar qué tan bien liberan GLP-1 las células
Tras confirmar que los mini-intestinos contenían células adecuadas de GLP-1, los investigadores evaluaron qué tan bien estas células liberaban la hormona al exponerse a azúcar. Primero aumentaron la proporción de células secretoras usando un compuesto que empuja a las células madre hacia destinos secretorios. Luego bañaron los enteroides en soluciones con una concentración de glucosa moderada o muy alta, similar a la que podría encontrarse en el intestino tras una comida. Todos los enteroides, sin importar el estado metabólico del donante, liberaron GLP-1 activo en respuesta a la glucosa elevada. Sin embargo, los derivados de pacientes con obesidad y diabetes tipo 2 mostraron un aumento más débil en la liberación de GLP-1 que los de personas con obesidad pero glucosa normal. Los genes implicados en la detección de azúcar y la liberación hormonal estaban en gran parte presentes, lo que sugiere que el problema no reside en fabricar GLP-1 o en formar las células, sino en los pasos finales de la secreción.
Qué significa esto para tratamientos futuros
Este trabajo demuestra que los enteroides yeyunales humanos son un modelo robusto, derivado de pacientes, para estudiar cómo funcionan las células productoras de hormonas intestinales en la obesidad y la diabetes. Aunque las células productoras de GLP-1 son escasas, pueden examinarse en detalle en este entorno simplificado. El estudio revela que en la diabetes tipo 2 estas células aún pueden formarse y producir GLP-1, pero son menos capaces de liberarlo ante un desafío de azúcar. Esa distinción importa: sugiere que mejorar el rendimiento secretor de las células hormonales intestinales existentes, más que solo aumentar su número, podría ser una estrategia prometedora para nuevas terapias dirigadas a mejorar el control de la glucemia y favorecer la pérdida de peso.
Cita: Osinski, C., Martinez-Oca, P., Moret, D. et al. Characterization of jejunal enteroids in human obesity; a model for studying GLP-1 cells. Int J Obes 50, 916–927 (2026). https://doi.org/10.1038/s41366-026-02024-3
Palabras clave: GLP-1, enteroides, obesidad, diabetes tipo 2, hormonas intestinales