Clear Sky Science · ar
توصيف الإنتيرويدات الجزئية الصائمية في سمنة الإنسان؛ نموذج لدراسة خلايا GLP-1
لماذا نماذج الأمعاء الصغيرة مهمة للوزن وسكر الدم
غالبًا ما يُنظر إلى السمنة وداء السكري من النوع الثاني على أنهما مشكلتان للنسيج الدهني أو البنكرياس، لكن للأمعاء دور رئيسي في صمت. تطلق خلايا الأمعاء الدقيقة هرمونات تساعد على تنظيم الشهية وسكر الدم. أحد أهم هذه الهرمونات هو GLP-1، الهرمون الذي تحاكيه أدوية فقدان الوزن القوية الحالية. تبني هذه الدراسة نسخًا مصغرة من جزء من أمعاء الإنسان مزروعة مخبريًا من أشخاص يعانون سمنة مفرطة، مع السكري وبدونه، لمراقبة سلوك خلايا إنتاج GLP-1 خارج الجسم.
بناء أمعاء مصغرة من مرضى حقيقيين
أثناء عمليات تحويل المسار المعدي لدى الأشخاص ذوي السمنة المفرطة، يمكن للجراحين إزالة عينات صغيرة من الصائم بأمان، وهو الجزء الأوسط من الأمعاء الدقيقة حيث يمتص كثير من العناصر الغذائية. من هذه القطع عزل الباحثون خلايا جذعية الموجودة في التجاويف المعوية ونمّوها إلى هياكل ثلاثية الأبعاد تسمى الإنتيرويدات الصائمية البشرية. تعيد هذه التجمعات الكروية من الخلايا إنشاء الأنواع الرئيسية للخلايا الموجودة عادة في بطانة الأمعاء. أنشأ الفريق إنتيرويدات من ثلاث مجموعات من المرضى: أشخاص يعانون السمنة لكن لديهم سكر دم طبيعي، وأشخاص يعانون السمنة ومقدمات السكري، وأشخاص يعانون السمنة وداء السكري من النوع الثاني.
التحقق من أن نماذج الأمعاء تشبه النسيج الحقيقي
لكي تكون مفيدة، كان على الأمعاء المصغرة أن تشبه النسيج الطبيعي. باستخدام مؤشرات متوهجة وقياسات البروتين، أكد الباحثون أن الإنتيرويدات احتوت على خلايا منقسمة ومزيجًا متوقعًا من الخلايا المتخصصة في الأمعاء، بما في ذلك الخلايا الماصة وخلايا إفراز المخاط وخلايا بانث (التي تدعم الخلايا الجذعية والدفاع المضيفي)، وخلايا نادرة منتجة للهرمونات المعوية. وُجدت العلامات الرئيسية لهذه الأنواع الخلوية بمستويات مشابهة عبر مجموعات المرضى الثلاث، ما يشير إلى أن السمنة ومقدمات السكري والسكري لم تمنع تشكل البنية الأساسية للأمعاء في الزرع المخبري.
التركيز على الخلايا المفرزة للهرمونات
ثم ركز الفريق على الخلايا المنتجة لـGLP-1 وغيرها من هرمونات الأمعاء. بحثوا عن مفاتيح جينية تدفع الخلايا المعوية غير الناضجة لتتحول إلى خلايا منتجة للهرمونات وعن الهرمونات نفسها. عبرت الإنتيرويدات عن هذه المفاتيح وأنتجت عدة هرمونات، بما في ذلك GLP-1 وGIP وPYY، بنماذج عكست تلك المرصودة في الصائم البشري. ومن المهم أن كثافة خلايا إنتاج GLP-1 والآليات الجزيئية اللازمة لتحويل بروتين سابق أكبر إلى GLP-1 فعال كانت متشابهة بغض النظر عما إذا كان المتبرع يملك سكرًا طبيعيًا أو مقدمات سكري أو داء سكري من النوع الثاني. وهذا يعني أن القدرة الأساسية على تشكيل خلايا GLP-1 تبدو محفوظة في النسيج المزروع مخبريًا، حتى عندما يكون المتبرعون يعانون مرضًا أيضيًا خطيرًا.
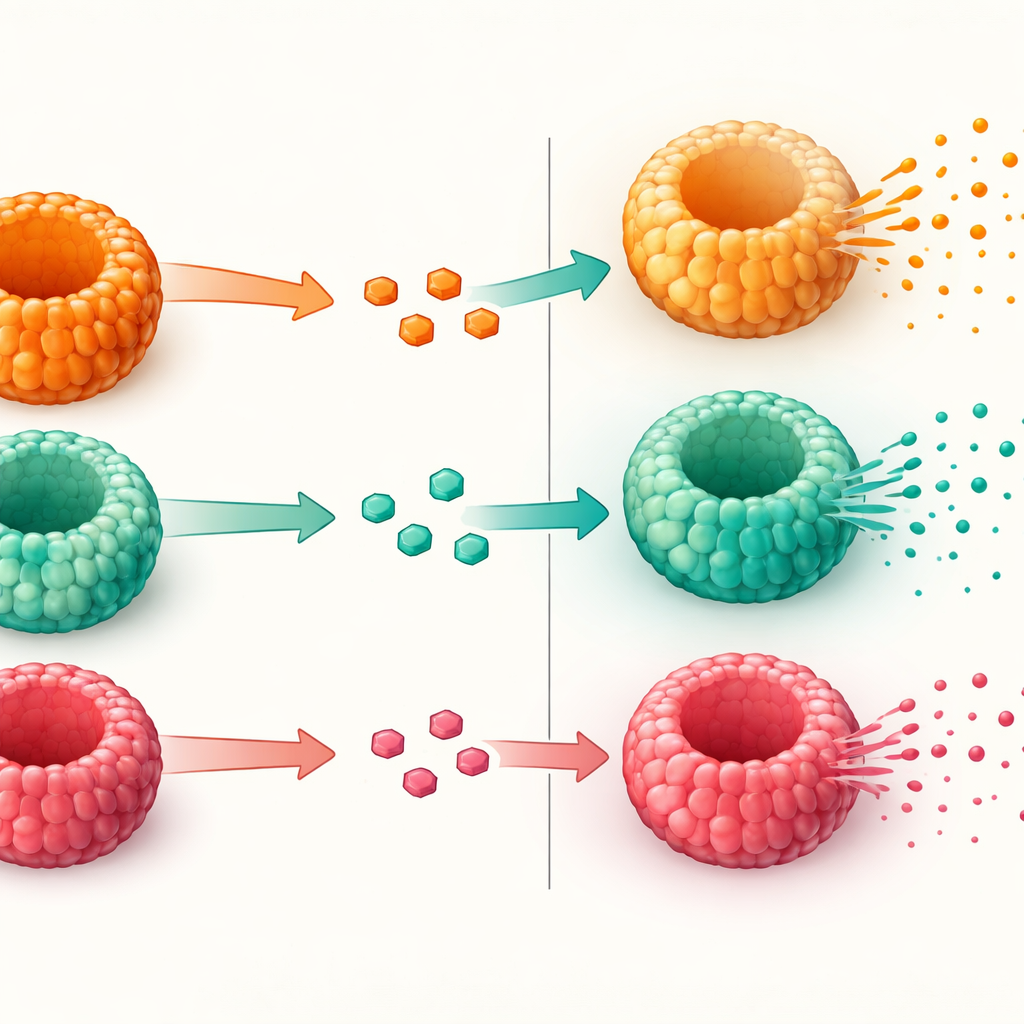
اختبار مدى إفراز الخلايا لـGLP-1
بعد التأكد من أن الأمعاء المصغرة احتوت خلايا GLP-1 صحيحة، اختبر الباحثون مدى إفراز هذه الخلايا للهرمون عند تعرضها للسكر. عززوا أولًا نسبة الخلايا المنتجة للهرمونات باستخدام مركب يدفع الخلايا الجذعية نحو المصائر الإفرازية. ثم غمروا الإنتيرويدات في محاليل تحتوي إما تركيز جلوكوز معتدل أو مرتفع جدًا، مشابه لما قد يوجد في الأمعاء بعد وجبة. أفرزت جميع الإنتيرويدات، بغض النظر عن الحالة الأيضية للمتبرع، GLP-1 النشط استجابة لارتفاع الجلوكوز. ومع ذلك، أظهرت الإنتيرويدات المأخوذة من مرضى يعانون السمنة وداء السكري من النوع الثاني زيادة أضعف في إفراز GLP-1 مقارنة بتلك المأخوذة من أشخاص يعانون السمنة لكن لديهم سكر طبيعي. كانت الجينات المشاركة في استشعار السكر وإفراز الهرمونات موجودة إلى حد كبير، مما يشير إلى أن المشكلة ليست في صناعة GLP-1 أو تشكيل الخلايا، بل في خطوات الإفراز النهائية.
ماذا يعني هذا للعلاجات المستقبلية
تُظهر هذه الدراسة أن الإنتيرويدات الصائمية البشرية تمثل نموذجًا قويًا مشتقًا من المرضى لدراسة كيفية عمل خلايا هرمونات الأمعاء في السمنة والسكري. على الرغم من ندرة خلايا إنتاج GLP-1، يمكن فحصها بتفصيل في هذا الإعداد المبسط. تكشف الدراسة أنه في داء السكري من النوع الثاني يمكن لهذه الخلايا أن تتكون وتنتج GLP-1، لكنها أقل قدرة على إفرازه عند مواجهة تحدي بالسكر. وتكتسي هذه الفكرة أهمية علاجية: فهي تشير إلى أن تعزيز الأداء الإفرازي للخلايا الهرمونية المعوية الموجودة، وليس فقط زيادة عددها، قد يكون استراتيجية واعدة لعلاجات جديدة تهدف إلى تحسين التحكم في سكر الدم ودعم فقدان الوزن.
الاستشهاد: Osinski, C., Martinez-Oca, P., Moret, D. et al. Characterization of jejunal enteroids in human obesity; a model for studying GLP-1 cells. Int J Obes 50, 916–927 (2026). https://doi.org/10.1038/s41366-026-02024-3
الكلمات المفتاحية: GLP-1, الإنتيرويدات, السمنة, داء السكري من النوع الثاني, هرمونات الأمعاء