Clear Sky Science · fr
Caractérisation des entéroïdes jéjunaux dans l’obésité humaine : un modèle pour étudier les cellules productrices de GLP‑1
Pourquoi les modèles miniatures de l’intestin comptent pour le poids et la glycémie
L’obésité et le diabète de type 2 sont souvent considérés comme des troubles du tissu adipeux ou du pancréas, mais l’intestin joue aussi un rôle discret mais central. Des cellules de l’intestin grêle sécrètent des hormones qui aident à réguler l’appétit et la glycémie. L’une des plus importantes est le GLP‑1, l’hormone dont s’inspirent les médicaments puissants contre la perte de poids d’aujourd’hui. Cette étude reconstruit de petites versions cultivées en laboratoire d’une portion de l’intestin humain à partir de personnes souffrant d’obésité sévère, avec ou sans diabète, afin d’observer le comportement de leurs cellules productrices de GLP‑1 hors du corps.
Construire des mini‑intestins à partir de patients
Lors d’un bypass gastrique chez des personnes atteintes d’obésité sévère, les chirurgiens peuvent prélever en toute sécurité de petits échantillons du jéjunum, la portion moyenne de l’intestin grêle où de nombreux nutriments sont absorbés. À partir de ces fragments, les chercheurs ont isolé les cellules souches nichées dans les cryptes intestinales et les ont fait croître en structures tridimensionnelles appelées entéroïdes jéjunaux humains. Ces amas sphériques de cellules reproduisent les principaux types cellulaires présents normalement dans la muqueuse intestinale. L’équipe a créé des entéroïdes à partir de trois groupes de patients : personnes obèses avec glycémie normale, personnes obèses avec prédiabète et personnes obèses avec diabète de type 2 établi.
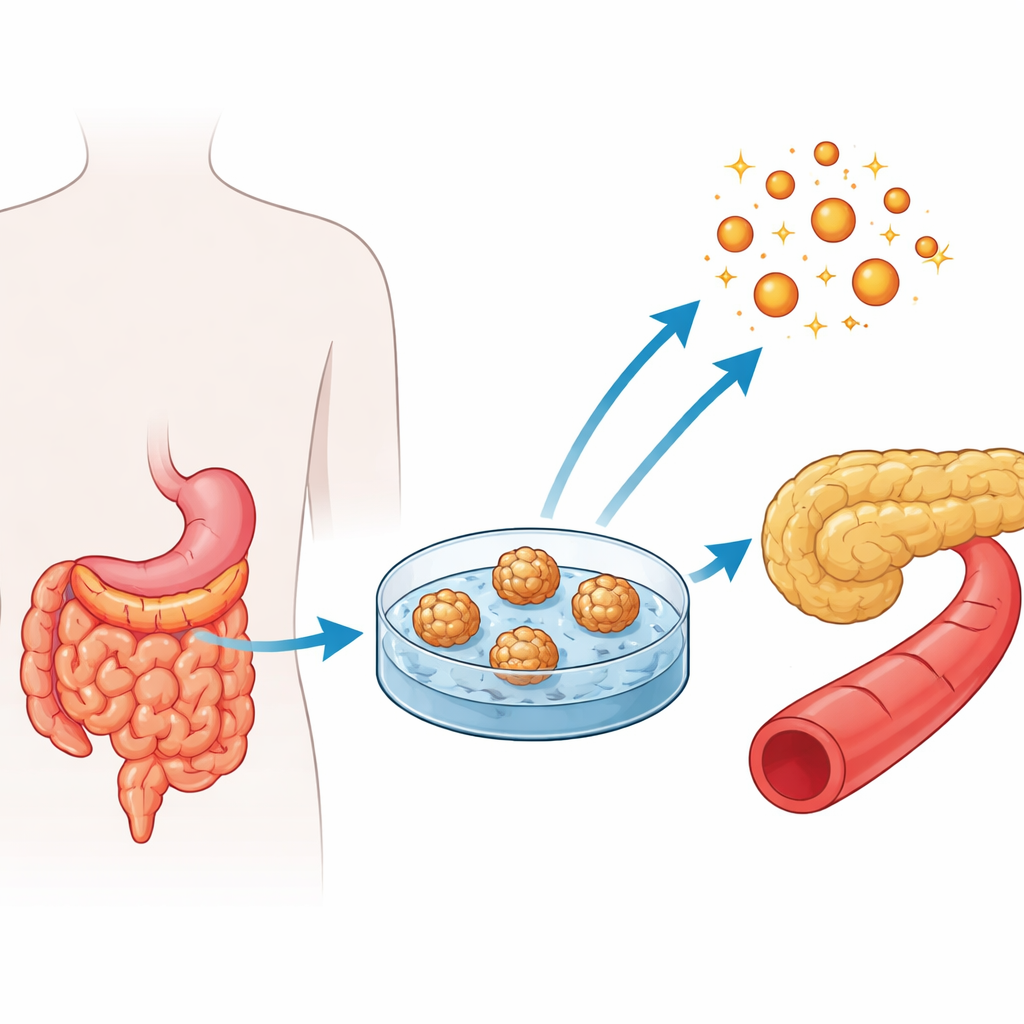
Vérifier que les modèles intestinaux ressemblent et fonctionnent comme l’original
Pour être utiles, les mini‑intestins devaient ressembler au tissu naturel. À l’aide de marqueurs fluorescents et de mesures protéiques, les chercheurs ont confirmé que les entéroïdes contenaient des cellules en division et le mélange attendu de cellules intestinales spécialisées, y compris des entérocytes absorbants, des cellules à mucus, des cellules de Paneth (qui soutiennent les cellules souches et la défense de l’hôte) et de rares cellules entéroendocrines productrices d’hormones. Les marqueurs clés de ces différents types cellulaires étaient présents à des niveaux similaires dans les trois groupes de patients, ce qui suggère que l’obésité, le prédiabète et le diabète n’empêchent pas la formation de l’architecture intestinale de base en culture.
Se concentrer sur les cellules productrices d’hormones
L’équipe s’est ensuite focalisée sur les cellules qui produisent le GLP‑1 et d’autres hormones intestinales. Ils ont recherché les commutateurs génétiques qui poussent les cellules intestinales immatures à devenir des cellules productrices d’hormones, ainsi que les hormones elles‑mêmes. Les entéroïdes exprimaient ces commutateurs et produisaient plusieurs hormones, notamment le GLP‑1, le GIP et le PYY, selon des schémas reflétant ceux observés dans le jéjunum humain. Fait important, la densité des cellules productrices de GLP‑1 et la machinerie moléculaire nécessaire pour couper une pro‑protéine en GLP‑1 actif étaient similaires, que le donneur ait une glycémie normale, un prédiabète ou un diabète de type 2. Cela signifie que la capacité de base à former des cellules GLP‑1 semble préservée dans le tissu cultivé en laboratoire, même lorsque les donneurs présentent une maladie métabolique avancée.
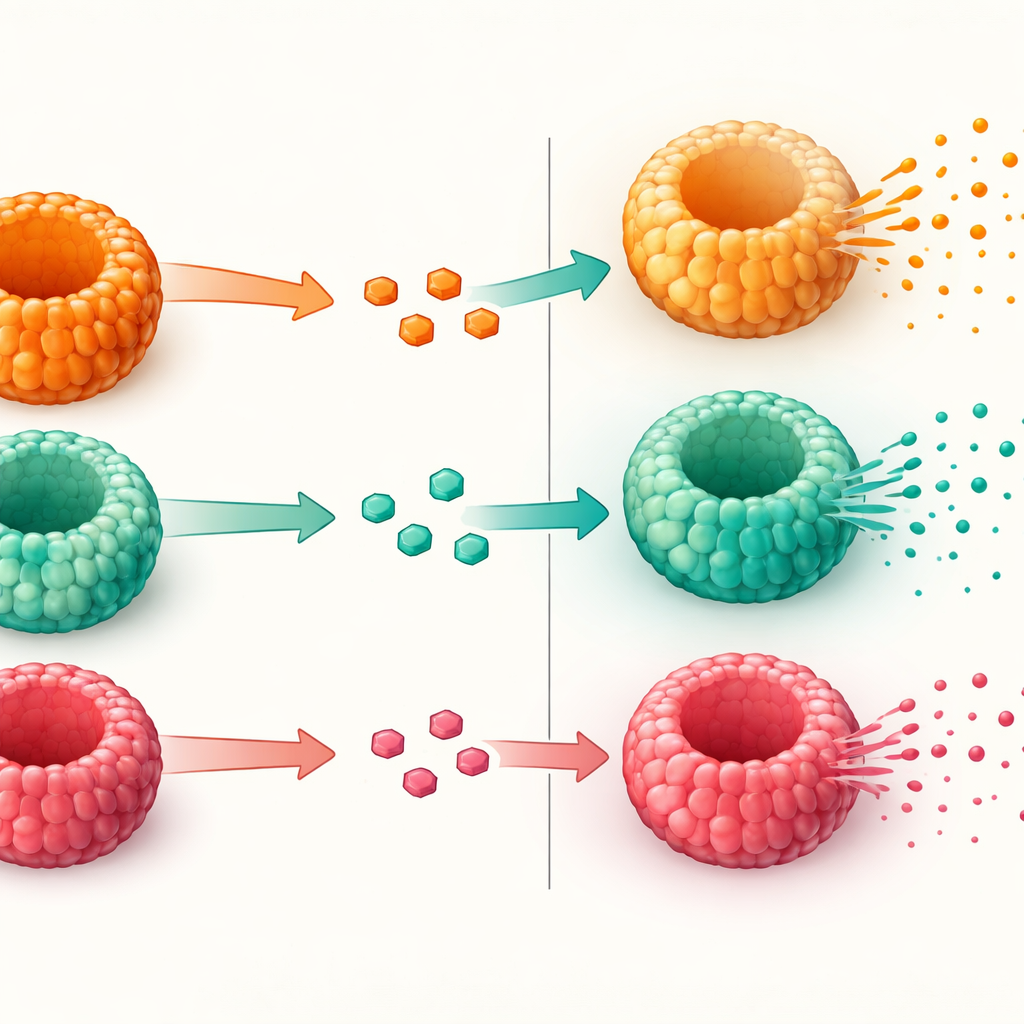
Tester la capacité des cellules à libérer du GLP‑1
Après avoir confirmé que les mini‑intestins contenaient des cellules GLP‑1 fonctionnelles, les chercheurs ont testé leur libération d’hormone en réponse au sucre. Ils ont d’abord augmenté la proportion de cellules sécrétrices à l’aide d’un composé qui oriente les cellules souches vers des destinées sécrétoires. Puis ils ont exposé les entéroïdes à des solutions contenant soit une concentration modérée soit une concentration très élevée de glucose, comparable à ce que l’on peut trouver dans l’intestin après un repas. Tous les entéroïdes, quel que soit l’état métabolique du donneur, ont libéré du GLP‑1 actif en réponse à une concentration de glucose plus élevée. Toutefois, ceux dérivés de patients obèses atteints de diabète de type 2 ont montré une augmentation moins marquée de la libération de GLP‑1 que ceux provenant de personnes obèses mais ayant une glycémie normale. Les gènes impliqués dans la détection du sucre et la libération d’hormones étaient pour la plupart présents, ce qui suggère que le problème ne réside pas dans la synthèse du GLP‑1 ou la formation des cellules, mais dans les étapes finales de la sécrétion.
Ce que cela implique pour les traitements futurs
Ce travail montre que les entéroïdes jéjunaux humains constituent un modèle solide, dérivé de patients, pour étudier le fonctionnement des cellules hormonales intestinales dans l’obésité et le diabète. Bien que les cellules productrices de GLP‑1 soient rares, elles peuvent être examinées en détail dans ce contexte simplifié. L’étude révèle que, dans le diabète de type 2, ces cellules peuvent encore se former et produire du GLP‑1, mais qu’elles sont moins aptes à le libérer lorsqu’elles sont confrontées à un défi en sucre. Cette distinction a de l’importance : elle suggère que renforcer la capacité sécrétoire des cellules hormonales intestinales existantes, plutôt que de se contenter d’en augmenter le nombre, pourrait être une stratégie prometteuse pour de nouvelles thérapies visant à améliorer le contrôle glycémique et favoriser la perte de poids.
Citation: Osinski, C., Martinez-Oca, P., Moret, D. et al. Characterization of jejunal enteroids in human obesity; a model for studying GLP-1 cells. Int J Obes 50, 916–927 (2026). https://doi.org/10.1038/s41366-026-02024-3
Mots-clés: GLP-1, entéroïdes, obésité, diabète de type 2, hormones intestinales