Clear Sky Science · de
Charakterisierung von jejunalen Enteroiden bei menschlicher Adipositas; ein Modell zur Untersuchung von GLP‑1‑Zellen
Warum Mini‑Darmmodelle für Gewicht und Blutzucker wichtig sind
Adipositas und Typ‑2‑Diabetes werden häufig als Probleme des Fettgewebes oder der Bauchspeicheldrüse betrachtet, doch auch der Darm spielt eine stille Hauptrolle. Zellen im Dünndarm schütten Hormone aus, die Appetit und Blutzucker regulieren. Eines der wichtigsten ist GLP‑1, das Hormon, das von den heutigen wirksamen Gewichtsreduktionsmedikamenten nachgeahmt wird. Diese Studie baut miniaturisierte, im Labor gezüchtete Versionen eines Abschnitts des menschlichen Darms aus Proben von Menschen mit schwerer Adipositas, mit und ohne Diabetes, um zu beobachten, wie sich ihre GLP‑1‑produzierenden Zellen außerhalb des Körpers verhalten.
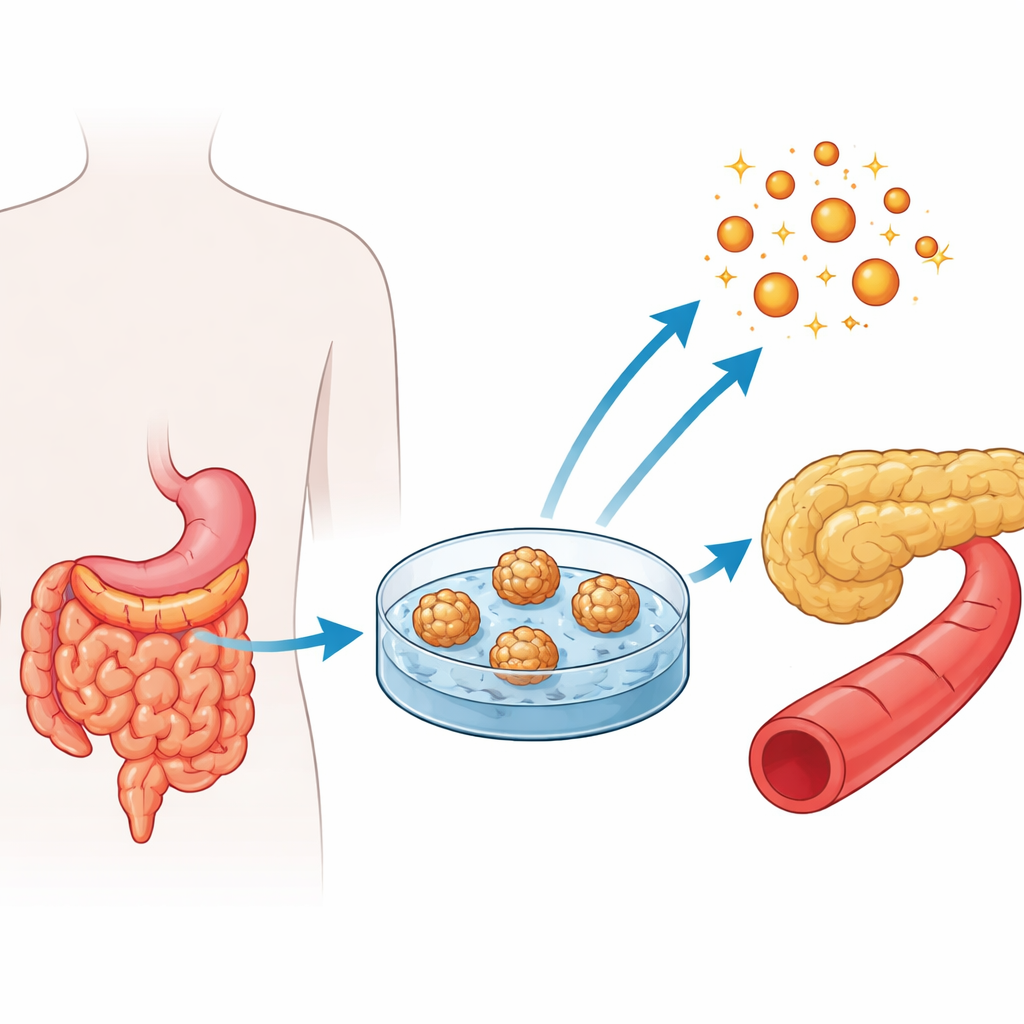
Mini‑Därme aus Patientenproben züchten
Während Magenbypass‑Operationen bei Menschen mit schwerer Adipositas können Chirurgen sicher kleine Proben des Jejunums entnehmen, dem mittleren Abschnitt des Dünndarms, in dem viele Nährstoffe aufgenommen werden. Aus diesen Fragmenten isolierten die Forschenden Stammzellen, die in den intestinalen Krypten liegen, und züchteten sie zu dreidimensionalen Strukturen, sogenannten humanen jejunalen Enteroiden. Diese kugeligen Zellverbände bilden die wichtigsten Zelltypen der Darmschleimhaut nach. Das Team erzeugte Enteroide aus drei Patientengruppen: Menschen mit Adipositas und normalem Blutzucker, Menschen mit Adipositas und Prädiabetes sowie Menschen mit Adipositas und etabliertem Typ‑2‑Diabetes.
Überprüfen, dass die Darmmodelle aussehen und funktionieren wie das Original
Damit sie nützlich sind, mussten die Mini‑Därme dem natürlichen Gewebe ähneln. Mithilfe fluoreszierender Marker und Proteinmessungen bestätigten die Forschenden, dass die Enteroide sich teilende Zellen und die erwartete Mischung spezialisierter Darmzellen enthielten, darunter Resorptionszellen, schleimproduzierende Zellen, Paneth‑Zellen (die Stammzellen unterstützen und der Abwehr dienen) sowie seltene, hormonproduzierende enteroendokrine Zellen. Schlüsselmarker dieser verschiedenen Zelltypen fanden sich in ähnlichen Mengen in allen drei Patientengruppen, was darauf hindeutet, dass Adipositas, Prädiabetes und Diabetes die Ausbildung der grundlegenden Darmarchitektur in Kultur nicht verhinderten.
Fokus auf die hormonbildenden Zellen
Das Team ging dann näher auf die Zellen ein, die GLP‑1 und andere Darmhormone produzieren. Sie suchten nach Genreglern, die unreife Darmzellen dazu bringen, zu hormonproduzierenden Zellen zu werden, und nach den Hormonen selbst. Die Enteroide exprimierten diese Regler und stellten mehrere Hormone her, darunter GLP‑1, GIP und PYY, in Mustern, die denen im menschlichen Jejunum ähnelten. Wichtig ist, dass die Dichte der GLP‑1‑produzierenden Zellen und die molekulare Maschinerie, die nötig ist, um ein größeres Vorläuferprotein in aktives GLP‑1 umzuwandeln, unabhängig davon, ob der Spender normalen Blutzucker, Prädiabetes oder Typ‑2‑Diabetes hatte, ähnlich waren. Das deutet darauf hin, dass die grundlegende Fähigkeit, GLP‑1‑Zellen zu bilden, im im Labor gezüchteten Gewebe erhalten bleibt, selbst wenn die Spender schwere Stoffwechselerkrankungen haben.
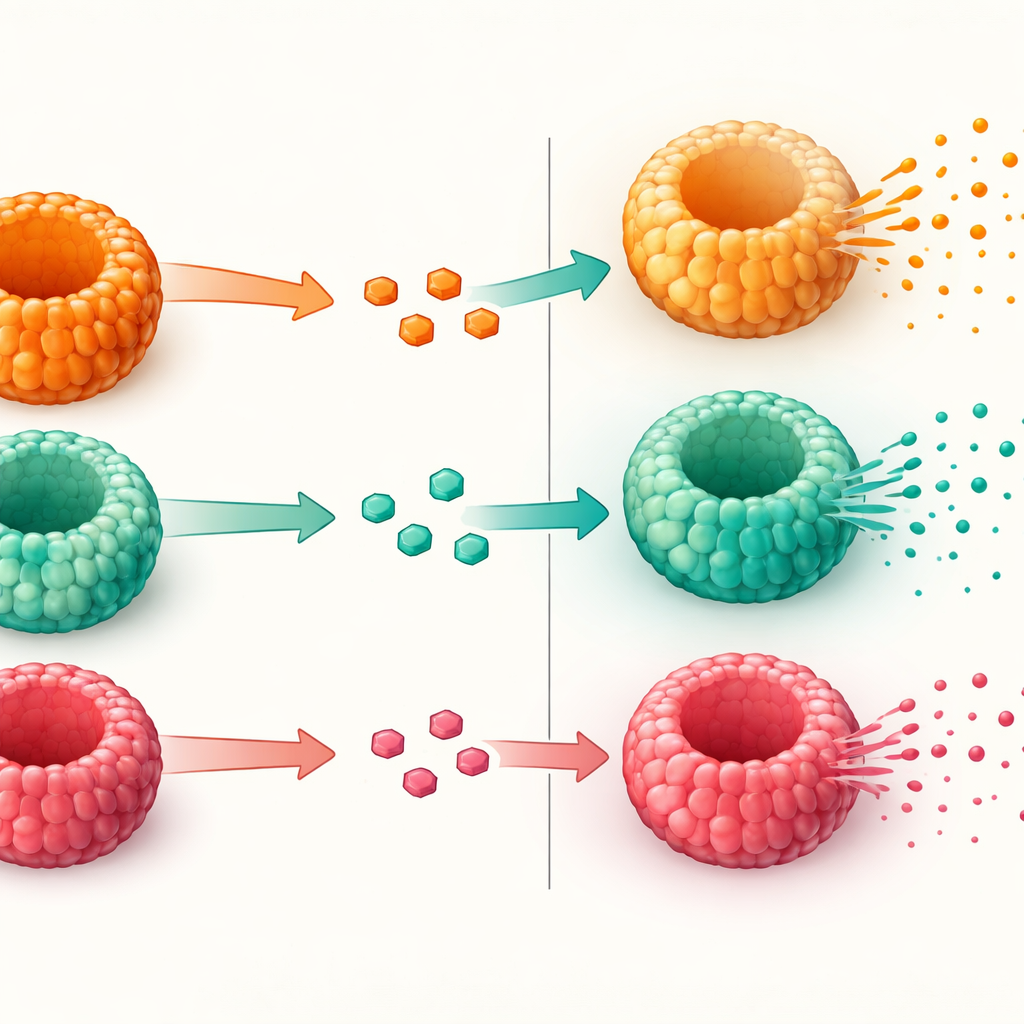
Prüfung, wie gut die Zellen GLP‑1 freisetzen
Nachdem bestätigt wurde, dass die Mini‑Därme ordnungsgemäße GLP‑1‑Zellen enthielten, testeten die Forschenden, wie gut diese Zellen das Hormon bei Zuckereinwirkung freisetzen. Zunächst erhöhten sie den Anteil hormonproduzierender Zellen mit einer Verbindung, die Stammzellen in sekretorische Schicksale lenkt. Dann setzten sie die Enteroide Lösungen mit entweder moderater oder sehr hoher Glukosekonzentration aus, vergleichbar mit dem, was nach einer Mahlzeit im Darm auftreten kann. Alle Enteroide, unabhängig vom Stoffwechselzustand des Spenders, setzten als Reaktion auf höhere Glukose aktives GLP‑1 frei. Allerdings zeigten jene, die von Patienten mit Adipositas und Typ‑2‑Diabetes stammten, einen schwächeren Anstieg der GLP‑1‑Freisetzung als Enteroide von Menschen mit Adipositas und normalem Blutzucker. Die Gene, die an Zuckersensorik und Hormonfreisetzung beteiligt sind, waren weitgehend vorhanden, was darauf hindeutet, dass das Problem nicht in der Herstellung von GLP‑1 oder der Bildung der Zellen liegt, sondern in den letzten Schritten der Sekretion.
Was das für künftige Therapien bedeutet
Die Arbeit zeigt, dass humane jejunale Enteroide ein robustes, patientenabgeleitetes Modell sind, um zu untersuchen, wie Darmhormon‑Zellen bei Adipositas und Diabetes funktionieren. Obwohl GLP‑1‑produzierende Zellen selten sind, lassen sie sich in diesem vereinfachten System detailliert untersuchen. Die Studie legt dar, dass diese Zellen bei Typ‑2‑Diabetes zwar noch gebildet werden und GLP‑1 herstellen können, ihre Fähigkeit, es bei einer Zuckerbelastung freizusetzen, jedoch vermindert ist. Diese Unterscheidung ist wichtig: Sie legt nahe, dass die Steigerung der sekretorischen Leistungsfähigkeit vorhandener Darmhormon‑Zellen, statt nur deren Anzahl zu erhöhen, eine vielversprechende Strategie für neue Therapien sein könnte, die darauf abzielen, die Blutzuckerregulierung zu verbessern und Gewichtsverlust zu unterstützen.
Zitation: Osinski, C., Martinez-Oca, P., Moret, D. et al. Characterization of jejunal enteroids in human obesity; a model for studying GLP-1 cells. Int J Obes 50, 916–927 (2026). https://doi.org/10.1038/s41366-026-02024-3
Schlüsselwörter: GLP-1, Enteroide, Adipositas, Typ‑2‑Diabetes, Darmhormone