Clear Sky Science · nl
LRG1 afkomstig van hepatocyten bereidt de lever voor op metastasen en ondermijnt immuuntherapie
Waarom dit onderzoek belangrijk is voor kankerpatiënten
Kanker keert vaak niet in het oorspronkelijke orgaan terug, maar op afgelegen locaties zoals de lever, en zodra dat gebeurt zijn behandelingen veel minder effectief. Deze studie onthult hoe de lever in stilte van tevoren wordt “klaargemaakt” om rondzwervende kankercellen te verwelkomen, en waarom tumoren die naar de lever uitzaaien vaak resistent zijn tegen moderne immunotherapieën. Door één door de lever gemaakt eiwit, LRG1, als een belangrijke schakel in dit proces aan te wijzen, suggereert het werk nieuwe manieren om levermetastasen te voorspellen, te voorkomen en beter te behandelen.
Een waarschuwingssignaal in het bloed
Artsen merkten al lange tijd dat kankers zoals colorectale, pancreatische en maagkanker vaak naar de lever uitzaaien, maar ze misten goede instrumenten om te voorspellen wie het hoogste risico loopt. De onderzoekers analyseerden bloedmonsters van patiënten met deze kankers en vonden dat degenen die al levermetastasen hadden veel hogere niveaus van een eiwit genaamd LRG1 in hun bloed droegen. Nog opvallender was dat bij mensen met een vroeg stadium van de ziekte en zonder waarneembare uitzaaiingen, degenen die later levermetastasen ontwikkelden al verhoogde LRG1 hadden bij de diagnose en geneigd waren vroeger te recidiveren. In verschillende muismodellen die menselijke kanker nabootsen, steeg LRG1 in de bloedbaan weken voordat zichtbare levertumoren verschenen, wat de zogenaamde “pre-metastatische” fase markeerde waarin het orgaan wordt hervormd om toekomstige tumorgroei te bevorderen. 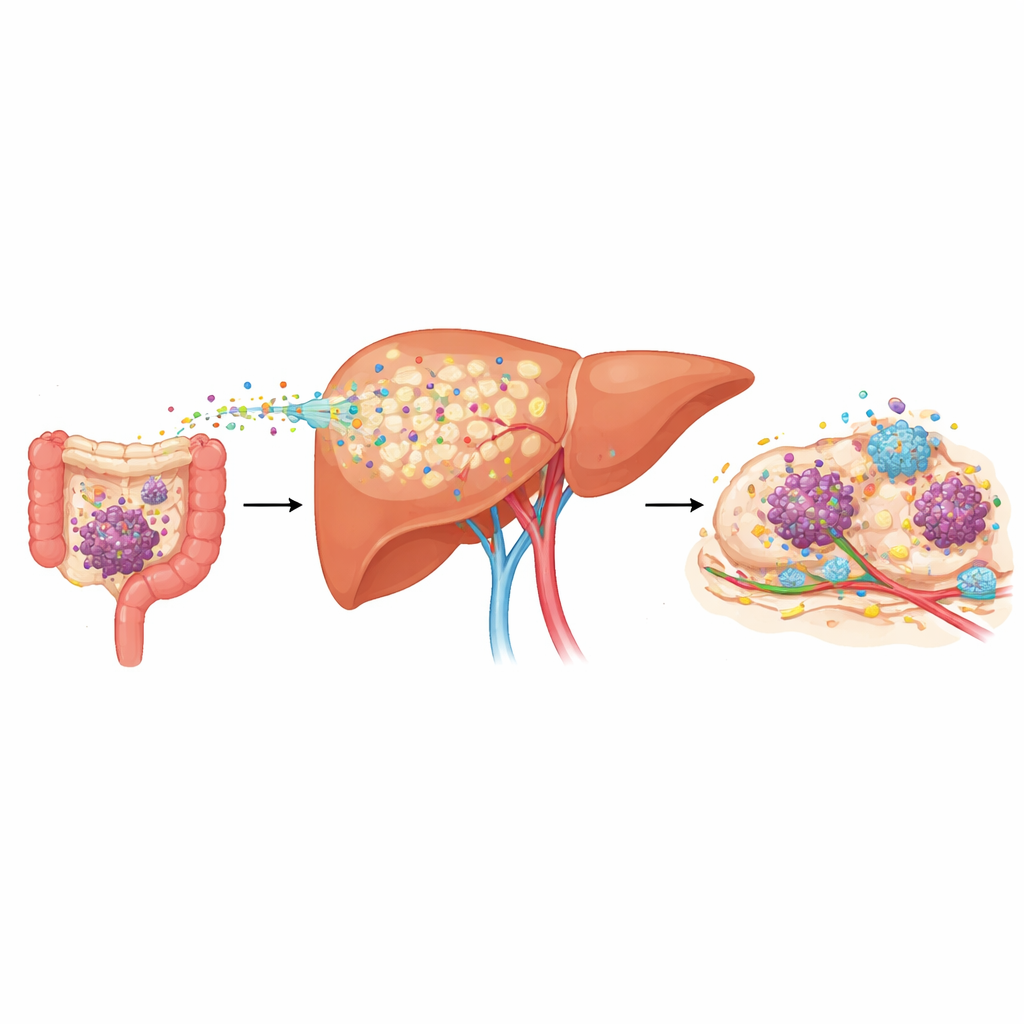
De lever is geen passief slachtoffer
Om te achterhalen waar deze toename van LRG1 vandaan kwam, onderzocht het team vele organen en celtypen bij muizen met tumoren. De lever stak eruit als de dominante bron, en binnen de lever produceerden gewone levercellen (hepatocyten) veel meer LRG1 dan immuun- of bloedvatcellen. Toen de onderzoekers genetische techniek gebruikten om het Lrg1-gen alleen in hepatocyten te verwijderen, steeg het LRG1-gehalte in het bloed nauwelijks tijdens de kankerprogressie, en ontwikkelden de dieren veel minder en kleinere levermetastasen. Sterker nog, wanneer levertumoren werden aangelegd op een manier die normaal gesproken een hoge ziektelast oplevert, verminderde het weghalen van hepatocyt-afgeleide LRG1 zowel het aantal metastatische plekjes als hun omvang drastisch, wat laat zien dat dit door de lever geproduceerde eiwit een krachtige facilitator van uitzaaiing is.
Het immuunlandschap van de lever anders bedraden
De volgende vraag was hoe LRG1 een gezonde lever verandert in vruchtbare grond voor kanker. Met single-cell sequencing brachten de onderzoekers tienduizenden individuele levercellen in kaart van gezonde en tumor-dragende muizen. In leverweefsel dat werd blootgesteld aan een verre tumor zagen ze een toestroom van bepaalde witte bloedcellen die de immuniteit dempen, vooral neutrofielen en verwante myeloïde cellen, terwijl behulpzame T-cellen en dendritische cellen afnamen of uitgeput raakten. Wanneer LRG1 ontbrak in hepatocyten, keerde deze verschuiving naar een immunosuppressieve omgeving grotendeels om. Het team ontdekte dat LRG1 neutrofielen direct activeert om plakkerige, webachtige structuren vrij te geven die bekendstaan als neutrofiele extracellulaire vallen, of NETs. Deze DNA-webben vormen zich in de leverbloedvaten, vangen circulerende kankercellen en helpen hen zich te verankeren, te overleven en te groeien. Het afbreken van NETs met een enzym, of het uitputten van neutrofielen, verminderde levermetastasen scherp en wist grotendeels het voordeel uit dat LRG1 bood, waarmee dit mechanisme rechtstreeks aan tumorgroei werd gekoppeld.
Hoe ontsteking in tumoren met de lever communiceert
Wat zorgt ervoor dat hepatocyten LRG1 juist gaan opdrijven? De onderzoekers toonden aan dat het geen direct contact met tumorcellen is, maar inflammatoire signalen die circuleren in het bloed. Onder vele kandidaatmoleculen bleek het ontstekingssignaal IL‑6 de belangrijkste aanjager: het toevoegen van IL‑6 aan levercellen in een kweek induceerde sterk LRG1, terwijl het blokkeren van IL‑6 of zijn receptor dit verhinderde. Bij muizen stegen IL‑6-niveaus samen met LRG1 tijdens de pre-metastatische fase, en het kunstmatig verhogen van IL‑6 in de lever verhoogde LRG1-productie en versnelde metastase—tenzij hepatocyten LRG1 misten. Verder onderzoek wees op macrofagen—immuuncellen die door de groeiende tumor zijn ‘geïnstrueerd’—als een belangrijke bron van IL‑6 in de lever, en bracht zo een keten van communicatie aan het licht: tumorontsteking activeert macrofagen, macrofagen geven IL‑6 af, IL‑6 instrueert hepatocyten om LRG1 te scheiden, en LRG1 herstructureert vervolgens het immuun- en vasculaire milieu van de lever ten gunste van toekomstige kankercellen. 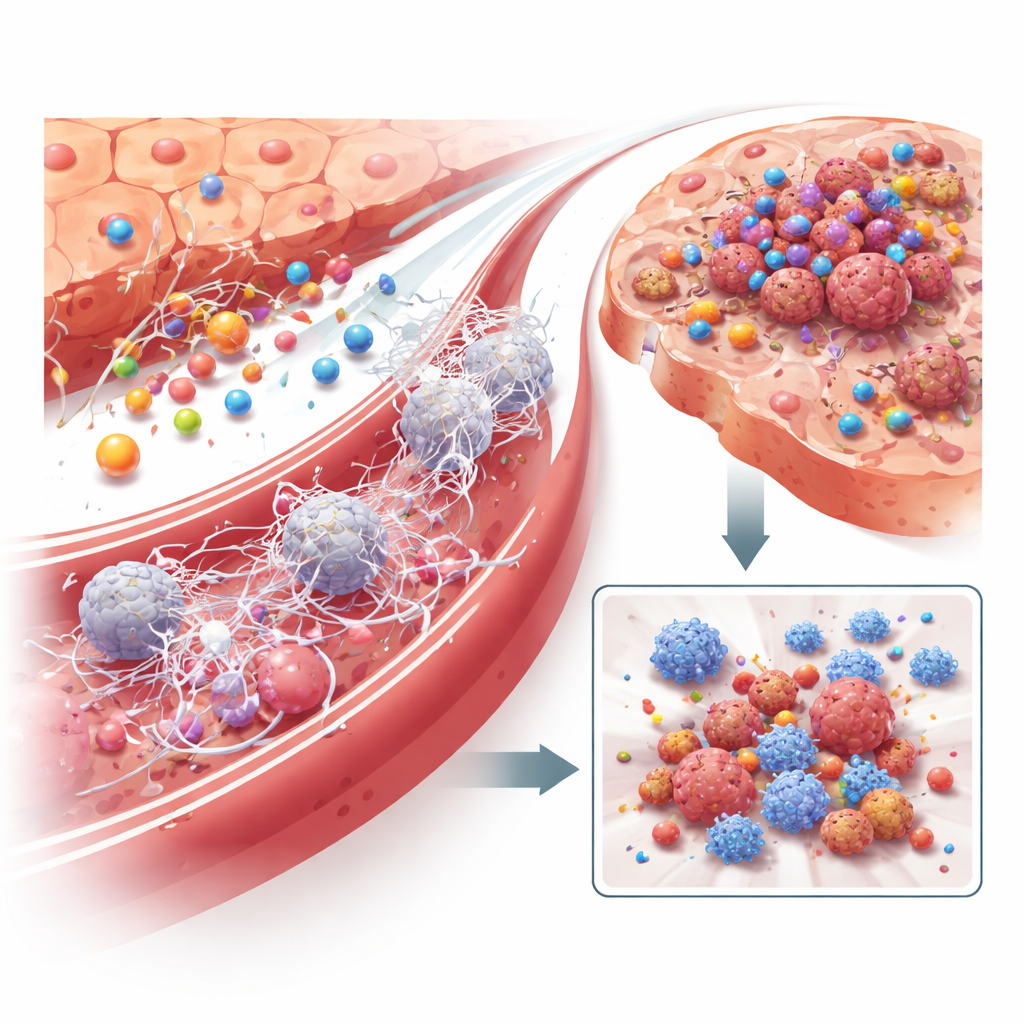
Een vijandige niche weer vriendelijk maken
Aangezien LRG1 op dit kritieke kruispunt zit, testten de onderzoekers of het blokkeren ervan therapeutisch kon zijn. Bij muizen met experimenteel geïnduceerde levermetastasen verminderde behandeling met een antilichaam tegen LRG1 de vorming van NETs en verlaagde het aanzienlijk het aantal en de omvang van levertumoren. Een gentherapiebenadering die selectief Lrg1 in hepatocyten stillegde, leverde soortgelijke voordelen op. Belangrijk is dat levermetastasen bekendstaan om het effect van immuuncheckpointremmers zoals anti‑PD‑1-antilichamen af te zwakken. Toen de onderzoekers LRG1-blokkade combineerden met anti‑PD‑1-therapie in een levertumormodel, krimpten de tumoren veel meer dan bij een van beide behandelingen alleen, en agressieve immuuncellen (CD8 T-cellen) werden talrijker en actiever toxisch voor kanker. Dit suggereert dat het richten op LRG1 een immunologisch “koude” levermetastase kan omzetten in een “warmere” die beter reageert op immunotherapie.
Wat dit betekent voor toekomstige zorg
Samengevat toont dit werk aan dat de lever actief wordt voorbereid door verre tumoren om een veilige haven voor kankercellen te worden, en dat hepatocyt-afgeleide LRG1 een sleutelboodschapper is in die voorbereiding. Het meten van LRG1 in het bloed zou kunnen helpen patiënten te identificeren met een hoog risico op leveruitzaaiing voordat metastasen verschijnen, terwijl geneesmiddelen die LRG1 of het upstream IL‑6-signaal blokkeren zowel levermetastase kunnen voorkomen als bestaande laesies kwetsbaarder kunnen maken voor immuunaanvallen. Hoewel deze bevindingen tot nu toe zijn beperkt tot muizen en patiëntmonsters in plaats van klinische proeven, benadrukken ze een veelbelovende nieuwe strategie: in plaats van te wachten met het behandelen van metastasen nadat ze gevormd zijn, kunnen we mogelijk proactief het “welkomstkleed” dat de lever voor kanker uitrolt ontwapenen.
Bronvermelding: Long, G., Cheng, B., Jiang, Y. et al. Hepatocyte-derived LRG1 primes the liver for metastasis and impairs immunotherapy. Cell Mol Immunol 23, 560–574 (2026). https://doi.org/10.1038/s41423-026-01408-9
Trefwoorden: levermetastase, LRG1, immuunmicro-omgeving, neutrofiele extracellulaire vallen, kankerimmunotherapie