Clear Sky Science · de
Von Hepatozyten stammendes LRG1 bereitet die Leber auf Metastasen vor und schwächt die Immuntherapie
Warum diese Forschung für Krebspatienten wichtig ist
Krebs tritt häufig nicht im Ursprungsorgan, sondern an entfernten Stellen wie der Leber wieder auf, und sobald das passiert, werden Behandlungen deutlich weniger effektiv. Diese Studie zeigt, wie die Leber stillschweigend im Vorfeld „vorbereitet“ wird, um wandernde Krebszellen willkommen zu heißen, und warum Tumoren, die in die Leber streuen, oft gegen moderne Immuntherapien resistent sind. Indem sie ein einzelnes, in der Leber gebildetes Protein — LRG1 — als zentralen Schalter in diesem Prozess identifiziert, eröffnet die Arbeit neue Ansätze, um Lebermetastasen besser vorherzusagen, zu verhindern und zu behandeln.
Ein Warnsignal im Blut
Ärztinnen und Ärzte bemerkten schon lange, dass Krebsarten wie Darm-, Bauchspeicheldrüsen- und Magenkrebs häufig in die Leber streuen, hatten aber kaum Werkzeuge, um vorherzusagen, wer am stärksten gefährdet ist. Die Forschenden analysierten Blutproben von Patientinnen und Patienten mit diesen Tumoren und fanden, dass diejenigen mit bereits vorhandenen Lebermetastasen deutlich höhere Spiegel eines Proteins namens LRG1 im Blut trugen. Noch bemerkenswerter war: Unter Menschen mit frühem Krankheitsstadium und ohne nachweisbare Streuung hatten diejenigen, die später Lebermetastasen entwickelten, bereits bei Diagnose erhöhte LRG1-Werte und neigten zu früherem Rückfall. In mehreren Mausmodellen, die menschlichen Krebs nachahmen, stieg LRG1 im Blut Wochen bevor sichtbare Lebertumoren auftauchten und markierte so die sogenannte „prä‑metastatische“ Phase, in der das Organ umgestaltet wird, um künftiges Tumorwachstum zu begünstigen. 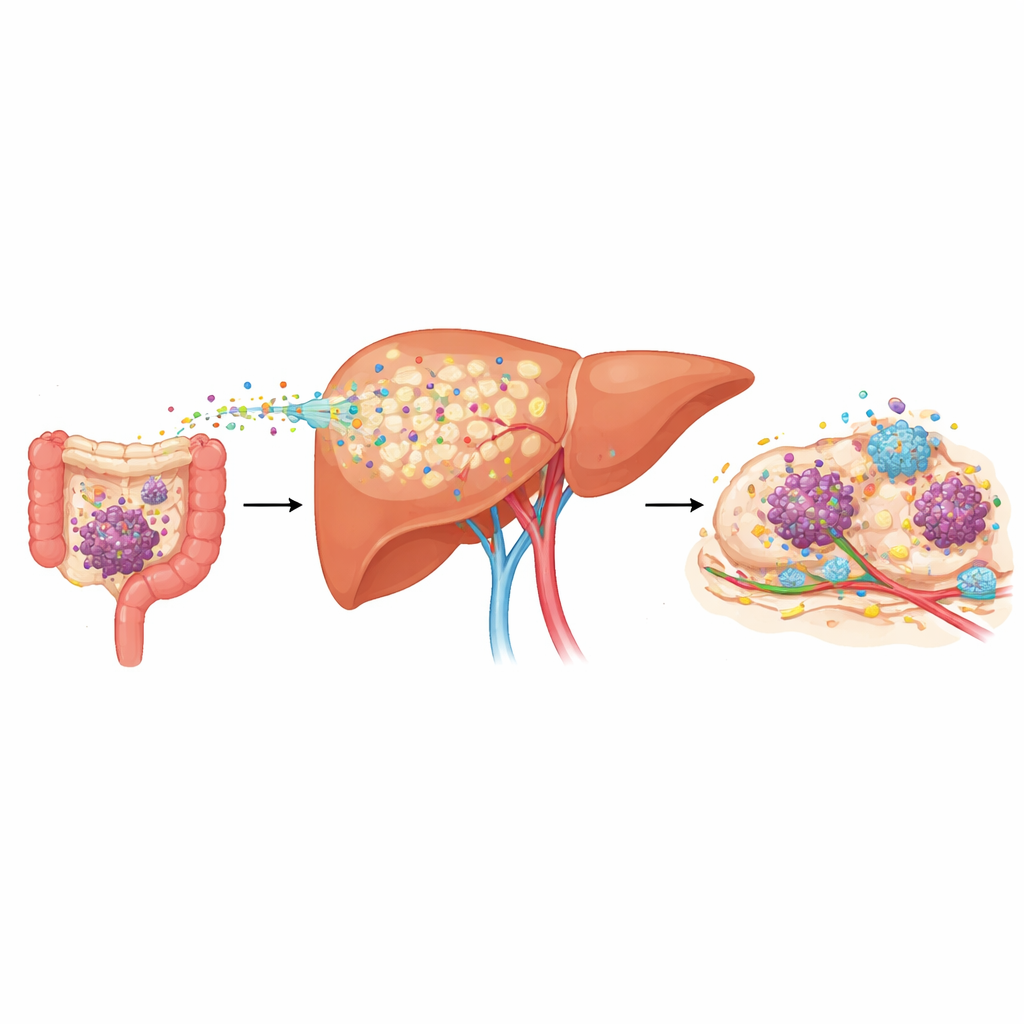
Die Leber ist nicht nur ein passives Opfer
Um zu klären, woher dieser LRG1‑Anstieg stammte, untersuchte das Team viele Organe und Zelltypen bei tumortragenden Mäusen. Die Leber hob sich als dominierende Quelle hervor, und innerhalb der Leber produzierten normale Leberzellen (Hepatozyten) deutlich mehr LRG1 als Immun- oder Gefäßzellen. Als die Wissenschaftler mithilfe genetischer Verfahren das Lrg1‑Gen gezielt in Hepatozyten löschten, stiegen die Blutspiegel von LRG1 während des Krebsfortschritts kaum an, und die Tiere entwickelten deutlich weniger und kleinere Lebermetastasen. Tatsächlich reduzierte das Entfernen des hepatozytären LRG1 bei einem Verfahren, das normalerweise zu hoher Metastasierung führt, sowohl die Zahl der Metastasenherde als auch deren Größe drastisch — ein Beleg dafür, dass dieses in der Leber gebildete Protein die Ausbreitung kräftig fördert.
Umschalten des immunologischen Landschaftsbildes der Leber
Die nächste Frage war, wie LRG1 eine gesunde Leber in fruchtbaren Boden für Krebs verwandelt. Mit Einzelzell‑Sequenzierung kartierten die Forschenden zehntausende einzelne Leberzellen aus gesunden und tumortragenden Mäusen. In Lebern, die einem entfernten Tumor ausgesetzt waren, beobachteten sie einen Zustrom bestimmter weißer Blutkörperchen, die die Immunantwort dämpfen, insbesondere Neutrophile und verwandte myeloische Zellen, während hilfreiche T‑Zellen und dendritische Zellen sanken oder erschöpft wurden. Fehlt LRG1 in Hepatozyten, kehrt diese Verschiebung hin zu einer immunsuppressiven Umgebung weitgehend zurück. Das Team fand heraus, dass LRG1 Neutrophile direkt aktiviert, klebrige, netzartige Strukturen freizusetzen, die als neutrophile extrazelluläre Netze (NETs) bekannt sind. Diese DNA‑Netze bilden sich in den Lebergefäßen, fangen zirkulierende Krebszellen ein und helfen ihnen, anzudocken, zu überleben und zu wachsen. Der Abbau von NETs mit einem Enzym oder die Depletion von Neutrophilen verringerte Lebermetastasen deutlich und beseitigte weitgehend den durch LRG1 vermittelten Vorteil, was diesen Mechanismus direkt mit der Tumorausbreitung verbindet.
Wie Entzündung im Tumor mit der Leber kommuniziert
Was bringt Hepatozyten dazu, überhaupt mehr LRG1 zu produzieren? Die Forschenden zeigten, dass es nicht der direkte Kontakt mit Tumorzellen ist, sondern entzündliche Signale im Blut. Unter vielen Kandidaten erwies sich der Entzündungsbotenstoff IL‑6 als zentraler Auslöser: Zugabe von IL‑6 zu Leberzellen in der Kultur induzierte LRG1 stark, während die Blockade von IL‑6 oder seines Rezeptors dies verhinderte. Bei Mäusen stiegen IL‑6‑Spiegel parallel zu LRG1 in der prä‑metastatischen Phase an, und das künstliche Erhöhen von IL‑6 in der Leber steigerte die LRG1‑Produktion und beschleunigte die Metastasierung — es sei denn, Hepatozyten fehlte LRG1. Weitere Analysen wiesen Makrophagen — Immunzellen, die durch den wachsenden Tumor „umgeschult“ werden — als wichtige Quelle von IL‑6 in der Leber aus und machten damit eine Kommunikationskette sichtbar: Tumor‑Entzündung aktiviert Makrophagen, Makrophagen setzen IL‑6 frei, IL‑6 veranlasst Hepatozyten zur Sekretion von LRG1, und LRG1 formt das immunologische und vaskuläre Milieu der Leber zugunsten künftiger Krebszellen. 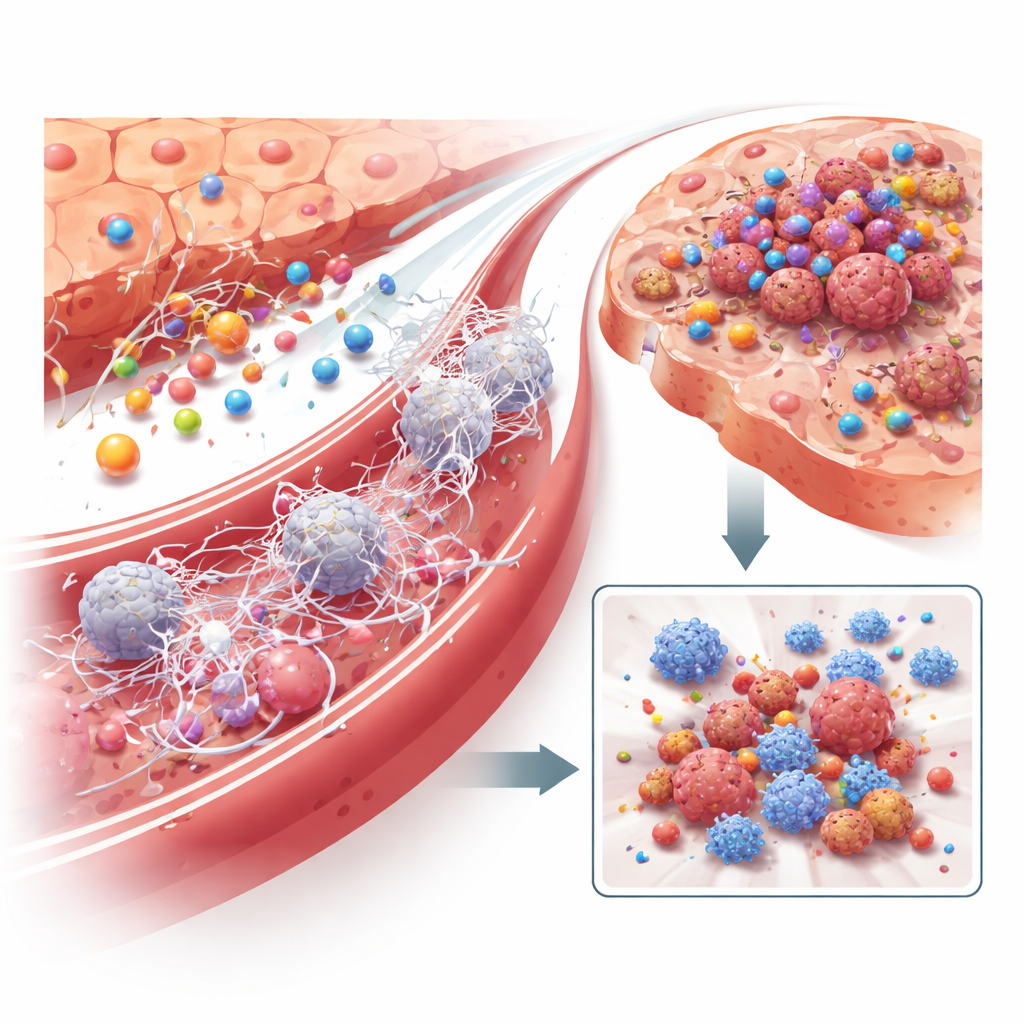
Die feindliche Nische wieder in freundlichere Verhältnisse verwandeln
Weil LRG1 an dieser entscheidenden Stelle sitzt, prüften die Forschenden, ob seine Blockade therapeutisch nutzbar ist. In Mäusen mit experimentell induzierten Lebermetastasen reduzierte eine Behandlung mit einem Antikörper gegen LRG1 die NET‑Bildung und senkte Zahl und Größe der Lebertumoren deutlich. Ein gentherapeutischer Ansatz, der Lrg1 selektiv in Hepatozyten stilllegte, brachte ähnliche Vorteile. Wichtig ist, dass Lebermetastasen dafür bekannt sind, die Wirkung von Immun‑Checkpoint‑Medikamenten wie Anti‑PD‑1‑Antikörpern abzuschwächen. Als die Wissenschaftler die LRG1‑Blockade mit Anti‑PD‑1‑Therapie in einem Lebertumormodell kombinierten, schrumpften die Tumoren deutlich stärker als bei einer Monotherapie, und aggressive Immunzellen (CD8‑T‑Zellen) wurden zahlreicher und aktiver in der Krebsabwehr. Das deutet darauf hin, dass das Anvisieren von LRG1 eine immunologisch „kalte“ Lebermetastase in eine „wärmere“ verwandeln kann, die besser auf Immuntherapie anspricht.
Was das für die künftige Versorgung bedeutet
Insgesamt zeigt diese Arbeit, dass die Leber aktiv von entfernten Tumoren beeinflusst wird, um für Krebszellen zu einer sicheren Zuflucht zu werden, und dass hepatozytär stammendes LRG1 ein Schlüsselbotenstoff in dieser Beeinflussung ist. Das Messen von LRG1 im Blut könnte helfen, Patientinnen und Patienten mit hohem Risiko für Leberstreuung zu identifizieren, bevor Metastasen sichtbar werden, während Wirkstoffe, die LRG1 oder das upstream liegende IL‑6 blockieren, sowohl Metastasen verhindern als auch bestehende Herde für die Immunabwehr verwundbarer machen könnten. Auch wenn diese Befunde bislang auf Mäuse und Patientenproben und nicht auf klinische Studien gestützt sind, heben sie eine vielversprechende neue Strategie hervor: Statt abzuwarten, bis Metastasen entstehen, könnte man präventiv die „Willkommensmatte“ entfernen, die die Leber für Krebs auslegt.
Zitation: Long, G., Cheng, B., Jiang, Y. et al. Hepatocyte-derived LRG1 primes the liver for metastasis and impairs immunotherapy. Cell Mol Immunol 23, 560–574 (2026). https://doi.org/10.1038/s41423-026-01408-9
Schlüsselwörter: Lebermetastasen, LRG1, immunes Mikroumfeld, neutrophile extrazelluläre Netze, Krebsimmuntherapie