Clear Sky Science · nl
De psychoactieve cannabinoïde THC remt perifere nociceptoren door te richten op NaV1.7- en NaV1.8-nociceptieve natriumkanalen
Hoe een bekend cannabisbestanddeel pijn aan de bron kan verdoven
Veel mensen weten dat cannabis pijn kan verlichten en veronderstellen vaak dat dat vooral gebeurt doordat het de manier verandert waarop de hersenen ongemak waarnemen. Deze studie onthult een minder bekende kant van het verhaal: het belangrijkste psychoactieve bestanddeel van cannabis, THC, kan ook rechtstreeks inwerken op de kleine pijngevoelige zenuwen in onze huid en weefsels. Door aan te tonen dat THC deze zenuwuiteinden tot rust brengt via een mechanisme dat lijkt op dat van lokale verdovingsmiddelen, wijst het werk op nieuwe manieren om pijnstillende middelen te ontwerpen die gebruikmaken van de chemie van cannabis zonder uitsluitend te steunen op de geestveranderende effecten.
Van algemene roes naar lokale pijnbeheersing
THC is vooral bekend omdat het bindt aan cannabinoïdereceptoren in de hersenen en het ruggenmerg, wat zowel de “high” als een deel van de pijnstilling veroorzaakt. Maar pijnsignalen beginnen eigenlijk ver van de hersenen, in gespecialiseerde zenuwcellen die nociceptoren heten en schadelijke hitte, druk of chemicaliën detecteren. Deze cellen gebruiken kleine moleculaire poorten, natriumkanalen genoemd, om elektrische impulsen richting het ruggenmerg te sturen. Eerder onderzoek toonde aan dat niet-psychoactieve cannabisverbindingen zoals CBD en CBG deze natriumkanalen kunnen dempen, met name twee vormen die bekendstaan als NaV1.7 en NaV1.8, die sterk met pijn zijn verbonden. Tot nu toe bleef onduidelijk of THC zelf ook op diezelfde poorten in perifere zenuwen kon inwerken. 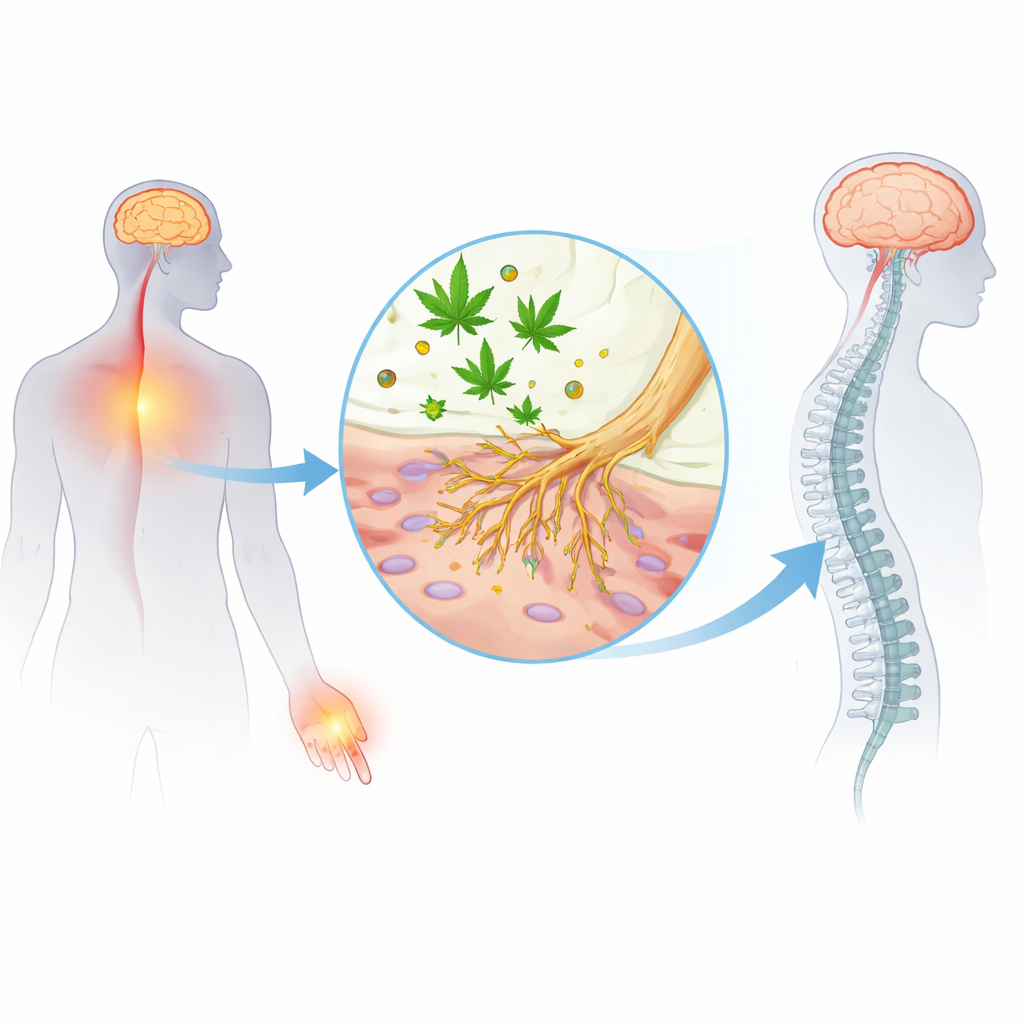
THC testen op pijngevoelige zenuwen
Om dit te onderzoeken isoleerden de onderzoekers pijngevoelige neuronen uit de trigeminusknoop van ratten, een cluster zenuwcellen die gezichtspijn en hoofdpijn overbrengen. Met fijne glazen elektroden registreerden ze hoe gemakkelijk deze neuronen elektrische pieken – actiepotentialen – afgaven wanneer ze gestimuleerd werden. Zelfs in aanwezigheid van een klassieke natriumkanaalremmer (tetrodotoxine) verminderde het toevoegen van THC scherp de vuring van deze neuronen, en dat bij micromolaire concentraties die realistisch zijn voor weefsels na cannabisgebruik. Dit toonde aan dat THC nociceptoren direct kan kalmeren, en dat het effect bijzonder sterk is op een subset natriumkanalen die resistent zijn tegen tetrodotoxine, kanalen die cruciaal zijn voor repetitieve vuring tijdens aanhoudende pijn.
Inzoomen op twee kritieke natriumpoorten
Het team bracht vervolgens individuele menselijke natriumkanaaltypen tot expressie in gekweekte cellen zodat ze precies konden zien welke kanalen THC beïnvloedt. Ze ontdekten dat THC krachtig NaV1.7 en NaV1.8 remt — de vormen die sterk bij pijn betrokken zijn — terwijl andere belangrijke natriumkanaaltypen vrijwel ongemoeid werden gelaten. THC zorgde ervoor dat deze kanalen meer geneigd waren in een “geïnactiveerde” niet-geleidende toestand te blijven, een gedrag dat kenmerkend is voor middelen die werken als lokale verdovingsmiddelen. Toen de onderzoekers specifieke aminozuren wijzigden die het klassieke bindingsvak voor lokale anesthetica vormen, werd THC veel minder effectief en verloor het zijn toestandafhankelijke werking. Dit wees op hetzelfde bindingsvak als een belangrijke aanhechtingsplaats voor THC op NaV1.8, wat sterk suggereert dat THC optreedt als een lokaal-anestheticum-achtig blokkerend middel bij deze pijngerelateerde kanalen. 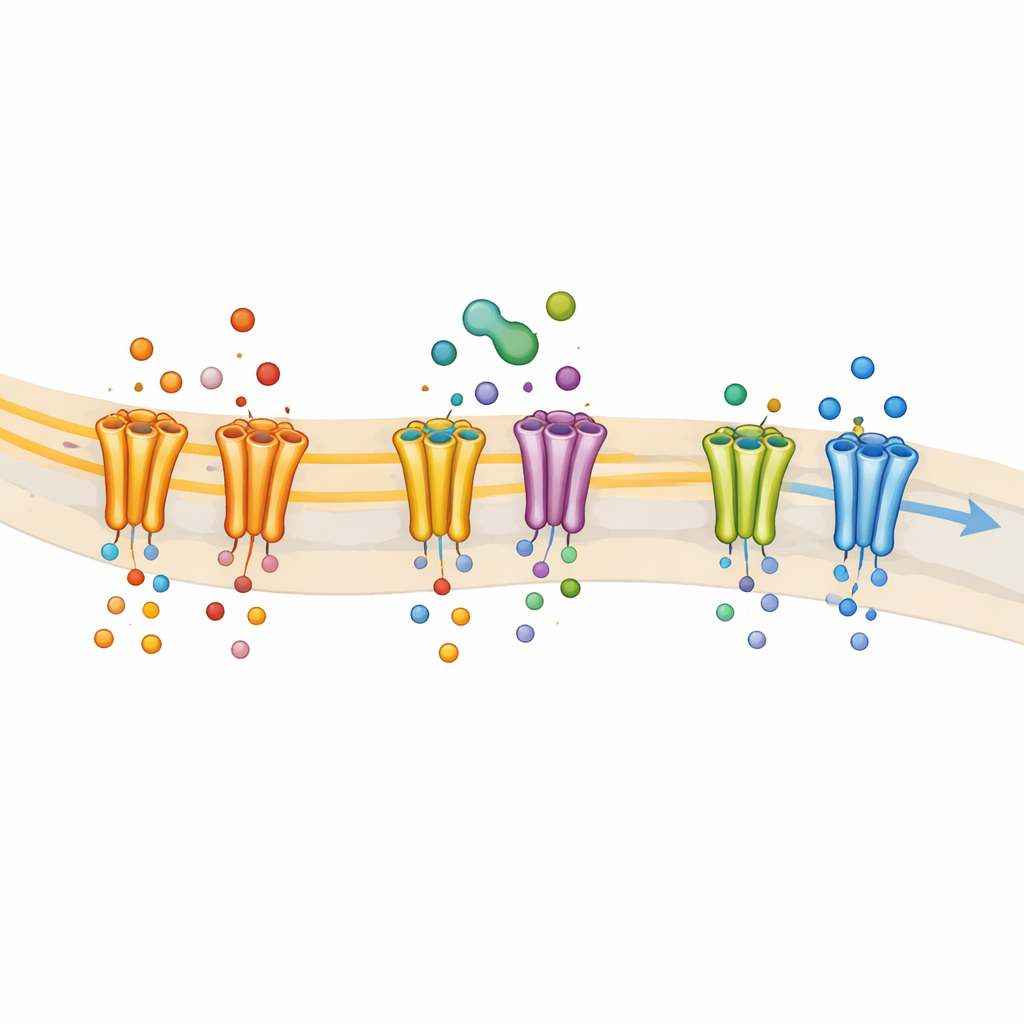
THC vergelijken met zijn niet‑psychoactieve verwanten
De wetenschappers vergeleken THC ook met verschillende andere plantaardige cannabinoïden. Al deze verbindingen, waaronder CBD, CBG en cannabichromeen (CBC), konden NaV1.7 in vergelijkbare mate remmen. NaV1.8 was echter selectiever: dit kanaal werd sterk geblokkeerd door CBD en CBG maar minder door THC en CBC. Deze verschillen ontstaan waarschijnlijk door subtiele structurele eigenschappen van elk molecuul en hoe goed ze in het lokale-anestheticavakje passen. Omdat NaV1.8 een belangrijke rol speelt bij het in stand houden van repetitieve vuring in nociceptoren, helpt deze selectiviteit te verklaren waarom niet-psychoactieve cannabinoïden soms krachtiger lijken dan THC in het dempen van pijnsignalen, ook al delen ze verwante chemische ruggengraatstructuren.
Wat dit betekent voor toekomstige pijnbehandelingen
Al met al toont de studie aan dat THC niet alleen een op de hersenen werkend middel is; het kan ook rechtstreeks pijngevoelige zenuwuiteinden tot zwijgen brengen door belangrijke natriumkanalen te blokkeren, vergelijkbaar met een lokaal anestheticum. Door NaV1.7 en NaV1.8 in de periferie te richten terwijl andere natriumkanalen grotendeels worden gespaard, helpt THC de intensiteit van pijnsignalen te verminderen nog voordat ze het ruggenmerg bereiken. Dit inzicht verduidelijkt een deel van hoe cannabis pijn verlicht en wijst op een veelbelovende weg: het ontwerpen van THC-geïnspireerde verbindingen die grotendeels buiten de hersenen blijven maar gericht zijn op perifere nociceptoren. Dergelijke middelen zouden zinvolle pijnverlichting kunnen bieden met minder psychoactieve bijwerkingen, en zo de precisie van moderne ionkanaalfarmacologie verbinden met de lange geschiedenis van cannabisgebaseerde geneeskunde.
Bronvermelding: Maatuf, Y., Iskimov, A., Binshtok, A.M. et al. The psychoactive cannabinoid THC inhibits peripheral nociceptors by targeting NaV1.7 and NaV1.8 nociceptive sodium channels. Neuropsychopharmacol. 51, 1091–1099 (2026). https://doi.org/10.1038/s41386-026-02355-9
Trefwoorden: THC, pijnsignalisatie, natriumkanalen, perifere zenuwen, cannabinoïde analgesie