Clear Sky Science · es
El cannabinoide psicoactivo THC inhibe los nociceptores periféricos al dirigirse a los canales de sodio nociceptivos NaV1.7 y NaV1.8
Cómo un compuesto famoso del cannabis puede adormecer el dolor en su origen
Muchos saben que el cannabis puede aliviar el dolor y suelen asumir que actúa principalmente cambiando la percepción del malestar en el cerebro. Este estudio revela otro aspecto menos conocido: el ingrediente psicoactivo principal del cannabis, el THC, también puede actuar directamente sobre los diminutos nervios que detectan el dolor en la piel y los tejidos. Al demostrar que el THC silencia estas terminaciones nerviosas mediante un mecanismo parecido al de los anestésicos locales, el trabajo sugiere nuevas vías para diseñar analgésicos que aprovechen la química del cannabis sin depender únicamente de sus efectos psicoactivos.
Del efecto global al control local del dolor
El THC es más conocido por unirse a receptores cannabinoides en el cerebro y la médula espinal, lo que produce tanto el “subidón” como parte de su alivio del dolor. Pero las señales de dolor en realidad comienzan lejos del cerebro, en células nerviosas especializadas llamadas nociceptores que detectan calor nocivo, presión o sustancias químicas. Estas células usan pequeñas puertas moleculares, llamadas canales de sodio, para disparar impulsos eléctricos hacia la médula espinal. Investigaciones previas mostraron que compuestos no psicoactivos del cannabis, como el CBD y el CBG, pueden atenuar estos canales de sodio, especialmente dos variantes conocidas como NaV1.7 y NaV1.8, que están fuertemente vinculadas al dolor. Hasta ahora no estaba claro si el propio THC podía actuar sobre esas mismas compuertas en los nervios periféricos. 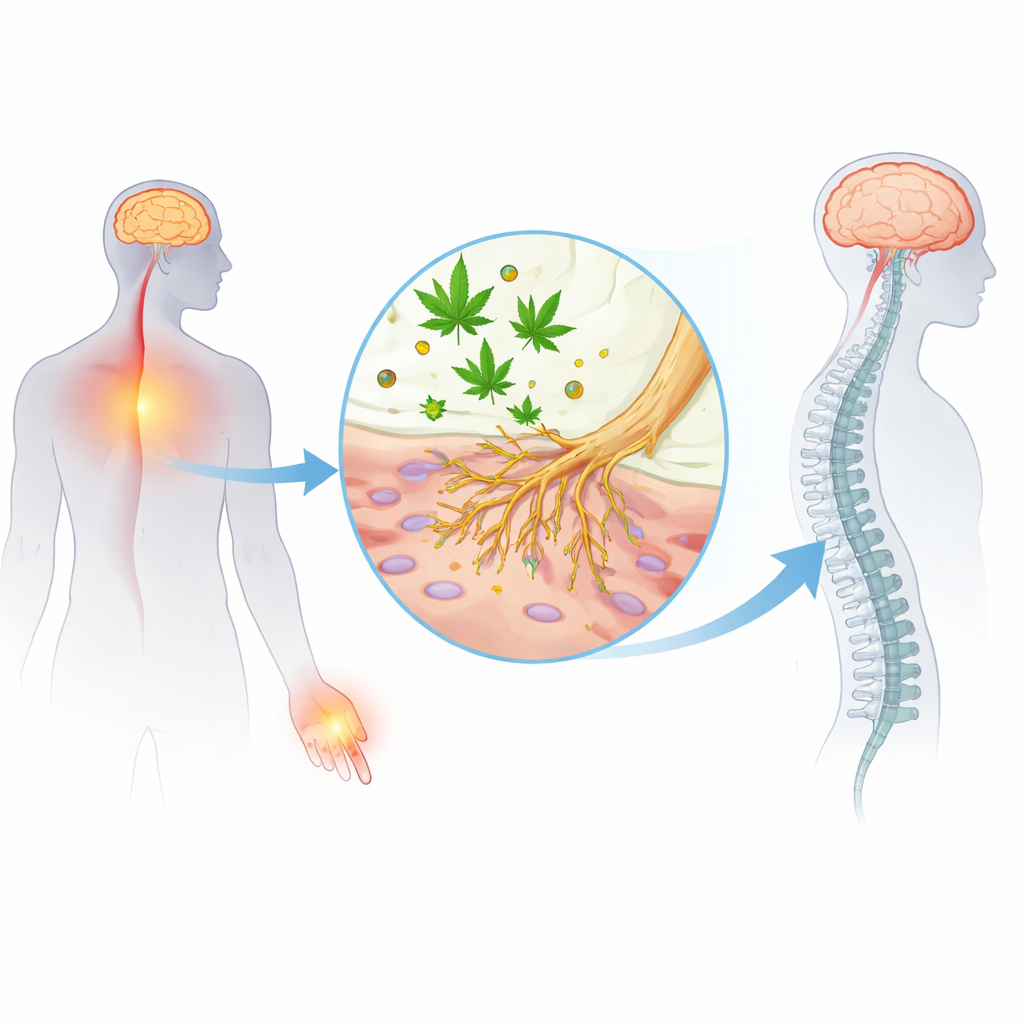
Probando el THC en nervios que detectan el dolor
Para responder a esto, los investigadores aislaron neuronas nociceptivas de los ganglios trigéminos de rata, un conjunto de células nerviosas que transmiten el dolor facial y de cabeza. Usando finos electrodos de vidrio, registraron con qué facilidad estas neuronas generaban disparos eléctricos —potenciales de acción— cuando se estimulaban. Incluso en presencia de un bloqueador clásico de canales de sodio (tetrodotoxina), la adición de THC redujo drásticamente la frecuencia de disparo de las neuronas, y lo hizo a concentraciones micromolares que son realistas para los tejidos tras el consumo de cannabis. Esto demostró que el THC puede calmar directamente a los nociceptores y que su efecto es especialmente fuerte sobre un subconjunto de canales de sodio que resisten la tetrodotoxina, los cuales son clave para el disparo repetitivo durante el dolor persistente.
Focalizando en dos compuertas críticas de sodio
El equipo exprimió luego tipos individuales de canales de sodio humanos en células en cultivo para poder ver exactamente cuáles afectaba el THC. Encontraron que el THC inhibía con potencia a NaV1.7 y NaV1.8 —las variantes más implicadas en el dolor— mientras dejaba esencialmente intactos a otros tipos principales de canales de sodio. El THC hacía que estos canales fueran más propensos a permanecer en un estado “inactivado” no conductivo, un comportamiento característico de fármacos que actúan como anestésicos locales. Cuando los investigadores alteraron aminoácidos específicos que forman el bolsillo clásico de unión para los anestésicos locales, el THC se volvió mucho menos eficaz y perdió su dependencia del estado del canal. Esto señaló el mismo bolsillo como un sitio clave de acoplamiento para el THC en NaV1.8, lo que sugiere con fuerza que el THC actúa como un bloqueador de tipo anestésico local en estos canales relacionados con el dolor. 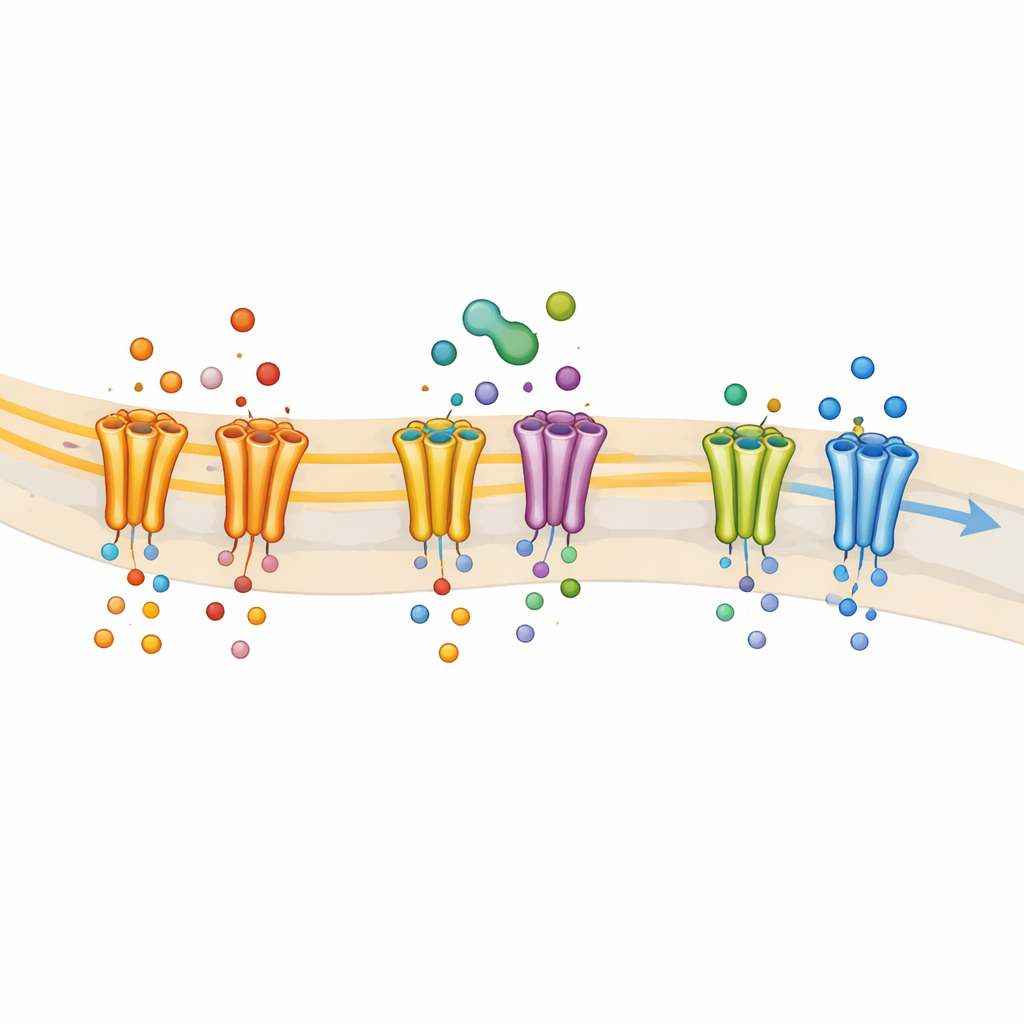
Comparando el THC con sus primos no psicoactivos
Los científicos compararon también el THC con varios otros cannabinoides vegetales. Todos ellos, incluidos el CBD, el CBG y el cannabicromeno (CBC), pudieron inhibir NaV1.7 en grado similar. NaV1.8, sin embargo, fue más selectivo: fue fuertemente bloqueado por CBD y CBG pero menos por THC y CBC. Estas diferencias probablemente se deben a sutiles rasgos estructurales de cada molécula y a cómo encajan en el bolsillo de anestésico local. Dado que NaV1.8 desempeña un papel importante en sostener el disparo repetitivo en los nociceptores, esta selectividad ayuda a explicar por qué los cannabinoides no psicoactivos a veces parecen más potentes que el THC para atenuar el tráfico de señales dolorosas, aun cuando comparten esqueletos químicos relacionados.
Qué significa esto para futuros tratamientos del dolor
En conjunto, el estudio muestra que el THC no es solo un fármaco que actúa en el cerebro; también puede silenciar directamente las terminaciones nerviosas que detectan el dolor al bloquear canales de sodio clave de forma similar a un anestésico local. Al dirigirse a NaV1.7 y NaV1.8 en la periferia mientras respeta otros canales de sodio, el THC ayuda a reducir la intensidad de las señales de dolor antes de que lleguen a la médula espinal. Esta idea aclara parte de cómo el cannabis alivia el dolor y sugiere una vía prometedora: diseñar compuestos inspirados en el THC que permanezcan mayormente fuera del cerebro pero que se dirijan a los nociceptores periféricos. Tales fármacos podrían ofrecer un alivio del dolor significativo con menos efectos psicoactivos, combinando la precisión de la farmacología moderna de canales iónicos con la larga historia de la medicina basada en el cannabis.
Cita: Maatuf, Y., Iskimov, A., Binshtok, A.M. et al. The psychoactive cannabinoid THC inhibits peripheral nociceptors by targeting NaV1.7 and NaV1.8 nociceptive sodium channels. Neuropsychopharmacol. 51, 1091–1099 (2026). https://doi.org/10.1038/s41386-026-02355-9
Palabras clave: THC, señalización del dolor, canales de sodio, nervios periféricos, analgesia cannábica