Clear Sky Science · it
Analisi per immagini a singola cellula, modellazione terapeutica e uno studio di fase Ib convalidano BCL-2 come bersaglio nella prostata resistente alla castrazione eterogenea
Perché questa ricerca è importante
Molti uomini con cancro prostatico avanzato arrivano infine a uno stadio in cui i farmaci standard che bloccano gli ormoni smettono di funzionare. Questo studio pone una domanda semplice ma urgente: quando i tumori imparano a vivere senza gli ormoni maschili, fanno tutti affidamento su un comune “interruttore di sopravvivenza” che i medici possono colpire? Tracciando singole cellule tumorali, testando farmaci in modelli e conducendo un primo trial clinico, i ricercatori identificano uno di questi interruttori — una proteina chiamata BCL-2 — e mostrano che bloccarla potrebbe aiutare a trattare una malattia altrimenti resistente.
Il problema dei tumori prostatici ostinati
I farmaci moderni che sopprimono gli ormoni maschili o bloccano il loro recettore hanno allungato la vita di molti uomini. Eppure migliaia continuano a morire ogni anno per carcinoma prostatico metastatico resistente alla castrazione, una forma che cresce nonostante questi trattamenti. Una ragione chiave è la varietà: all’interno di un singolo tumore, alcune cellule dipendono fortemente dai segnali ormonali, mentre altre li usano pochissimo. Quando vengono dati farmaci antiormonali, le cellule sensibili muoiono o si riducono, ma le più robuste sopravvivono, si adattano e alla fine dominano. I clinici sospettavano da tempo che questi sopravvissuti si affidino a programmi di sopravvivenza alternativi, ma non era chiaro quali fossero condivisi tra i diversi tipi tumorali resistenti.
Trovare l’interruttore di sopravvivenza nelle singole cellule
Il team si è concentrato su BCL-2, una proteina che aiuta le cellule a evitare la morte programmata. Utilizzando strumenti di imaging avanzati capaci di misurare molte proteine in migliaia di cellule contemporaneamente, hanno esaminato tessuto prostatico benigno, tumori primari non trattati e tumori resistenti dei pazienti, oltre a diversi modelli murini. Nelle ghiandole sane, i recettori ormonali e BCL-2 si trovano in strati cellulari per lo più separati. Nei tumori non trattati, la maggior parte delle cellule mostra recettori ormonali forti ma poco BCL-2. Dopo una lunga terapia antiormonale, tuttavia, questo schema si inverte: i tumori resistenti diventano ricchi di cellule positive per BCL-2, incluse cellule che conservano il recettore ormonale e altre che lo hanno in gran parte perso. In più dataset, l’attività di BCL-2 aumentava mentre la segnalazione ormonale diminuiva, suggerendo una relazione a bilancia molto stretta tra i due.
Come i segnali ormonali controllano BCL-2
Per capire il meccanismo, i ricercatori hanno studiato come il recettore ormonale interagisce con il gene BCL-2. Nei modelli di laboratorio hanno scoperto che quando gli ormoni sono presenti, il recettore si lega fisicamente a diversi siti vicino al gene BCL-2 e ne mantiene l’espressione bassa. Quando gli ormoni vengono rimossi o il recettore è bloccato dai farmaci, questo legame si perde, il DNA locale diventa più “aperto” e i livelli di BCL-2 salgono. Questo schema è emerso in diversi tipi tumorali resistenti, inclusi quelli con alti livelli di recettore, con recettore basso o assente e con recettore spostato fuori dal nucleo. In alcuni casi particolari, altri fattori come frammenti alterati del recettore o il recettore della risposta allo stress (GR) influenzavano anch’essi BCL-2, ma il tema centrale resta: l’azzeramento della normale segnalazione ormonale rimuove un freno su questa proteina di sopravvivenza.
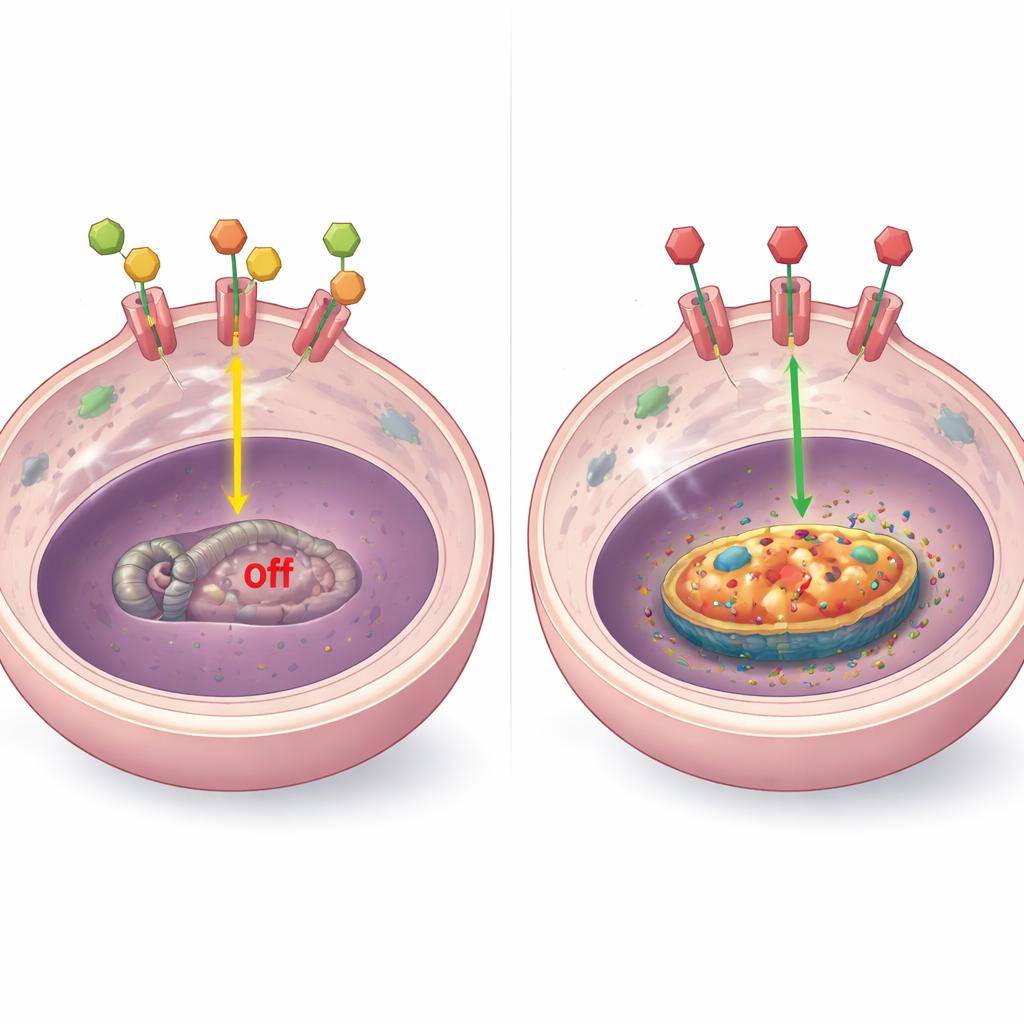
Testare BCL-2 come punto debole
Con questa intuizione, il team ha chiesto se BCL-2 sia semplicemente un marcatore di resistenza o una vera debolezza sfruttabile. Hanno usato organoidi (mini-tumori coltivati in gel) e tumori murini che rappresentano tre principali sottotipi resistenti: quelli ancora ricchi di recettore ormonale nucleare, quelli con recettore basso e quelli con recettore per lo più intrappolato nel citoplasma anziché nel nucleo. In tutti e tre i casi, il bloccante clinicamente usato di BCL-2 venetoclax (ABT-199) ha ridotto i tumori o rallentato la loro crescita, spesso più efficacemente rispetto ai soli farmaci antiormonali. Nei modelli che mantenevano ancora una certa segnalazione ormonale, la combinazione di venetoclax con l’anti-androgeno enzalutamide ha prodotto effetti più forti rispetto a ciascun farmaco da solo, mentre i tumori indipendenti dagli ormoni rispondevano comunque al blocco di BCL-2 da solo.
Primi indizi dai pazienti
Per verificare se queste idee potessero tradursi nell’uomo, gli investigatori hanno condotto un piccolo trial di fase Ib combinando enzalutamide e venetoclax in uomini con cancro prostatico avanzato e resistente. Usando un dispositivo per setacciare rare cellule tumorali circolanti nel sangue, hanno monitorato BCL-2, geni correlati agli ormoni e un marcatore del carico di cellule tumorali nel tempo. Alcuni pazienti che sono rimasti in terapia per molti cicli hanno mostrato diminuzioni di BCL-2 e dei segnali ormonali nelle loro cellule tumorali circolanti, una riduzione del numero di queste cellule e cali dei livelli di PSA nel sangue. Al contrario, i pazienti che non hanno tratto beneficio tendevano ad avere BCL-2 molto basso fin dall’inizio e segnali che una via alternativa dello “ormone dello stress” stava prendendo il sopravvento. Sebbene questo trial iniziale fosse piccolo e i livelli di farmaco limitati da interazioni farmacologiche, i risultati supportano l’idea che i tumori guidati da BCL-2 siano particolarmente vulnerabili a questo approccio.
Cosa significa per il futuro
Questo lavoro dipinge un quadro coerente: quando potenti terapie antiormonali mettono sotto pressione i tumori prostatici, molte cellule sopravvissute attivano BCL-2 come via di fuga condivisa. Combinando imaging a singola cellula dettagliato, analisi genetiche, esperimenti su animali e uno studio clinico pilota, gli autori forniscono solide evidenze che BCL-2 non è un semplice spettatore, ma una maniglia di sopravvivenza comune in diversi profili tumorali resistenti. Per i pazienti, la promessa a lungo termine è una strategia più mirata in cui i medici misurano sia lo stato del recettore ormonale sia quello di BCL-2, quindi abbinano gli uomini i cui tumori fanno affidamento su questo interruttore a terapie che lo spengono direttamente.
Citazione: Jamroze, A., Liu, X., Hou, S. et al. Single-cell imaging analysis, therapeutic modeling and a Phase Ib trial validate BCL-2 as a target across heterogeneous castration-resistant prostate cancer. Sig Transduct Target Ther 11, 161 (2026). https://doi.org/10.1038/s41392-026-02700-w
Parole chiave: cancro alla prostata, resistenza ai farmaci, BCL-2, terapia ormonale, terapia mirata