Clear Sky Science · es
Análisis por imagen de células individuales, modelado terapéutico y un ensayo Fase Ib validan a BCL-2 como diana en el heterogéneo cáncer de próstata resistente a la castración
Por qué importa esta investigación
Muchos hombres con cáncer de próstata avanzado acaban enfrentando una etapa en la que los fármacos habituales que bloquean las hormonas dejan de funcionar. Este estudio plantea una pregunta simple pero urgente: cuando los tumores aprenden a vivir sin hormonas masculinas, ¿todos dependen de un “interruptor de supervivencia” común que los médicos puedan atacar? Al seguir células cancerosas individuales, probar fármacos en modelos y realizar un ensayo clínico temprano, los investigadores identifican uno de esos interruptores: una proteína llamada BCL-2, y muestran que bloquearla podría ayudar a tratar una enfermedad que de otro modo es resistente.
El problema de los tumores de próstata persistentes
Los fármacos modernos que suprimen las hormonas masculinas o bloquean su receptor han alargado la vida de muchos hombres. Sin embargo, miles siguen falleciendo cada año por cáncer de próstata metastásico resistente a la castración, una forma que progresa a pesar de estos tratamientos. Una razón clave es la variedad: dentro de un mismo tumor, algunas células dependen en gran medida de las señales hormonales, mientras que otras apenas las utilizan. Cuando se administran fármacos que bloquean las hormonas, las células sensibles mueren o se encogen, pero las más resistentes sobreviven, se adaptan y acaban dominando. Los médicos han sospechado durante mucho tiempo que estos supervivientes recurren a programas de supervivencia alternativos, pero no quedaba claro cuáles de esos programas eran comunes entre los distintos tipos de tumores resistentes.
Encontrar el interruptor de supervivencia en células individuales
El equipo se centró en BCL-2, una proteína que ayuda a las células a evitar la muerte programada. Usando herramientas avanzadas de imagen que pueden medir muchas proteínas en miles de células a la vez, examinaron tejido prostático benigno, tumores primarios no tratados y tumores resistentes de pacientes, así como varios modelos en ratón. En las glándulas sanas, los receptores hormonales y BCL-2 se encuentran mayoritariamente en capas celulares separadas. En los cánceres no tratados, la mayoría de las células muestran receptores hormonales fuertes pero poco BCL-2. Tras un bloqueo hormonal prolongado, sin embargo, ese patrón se invierte: los cánceres resistentes se enriquecen en células positivas para BCL-2, incluidas células que aún portan el receptor hormonal y otras que lo han perdido en gran medida. En múltiples conjuntos de datos, la actividad de BCL-2 aumentó a medida que la señalización hormonal caía, lo que sugiere una relación de balancín estrecha entre ambas.
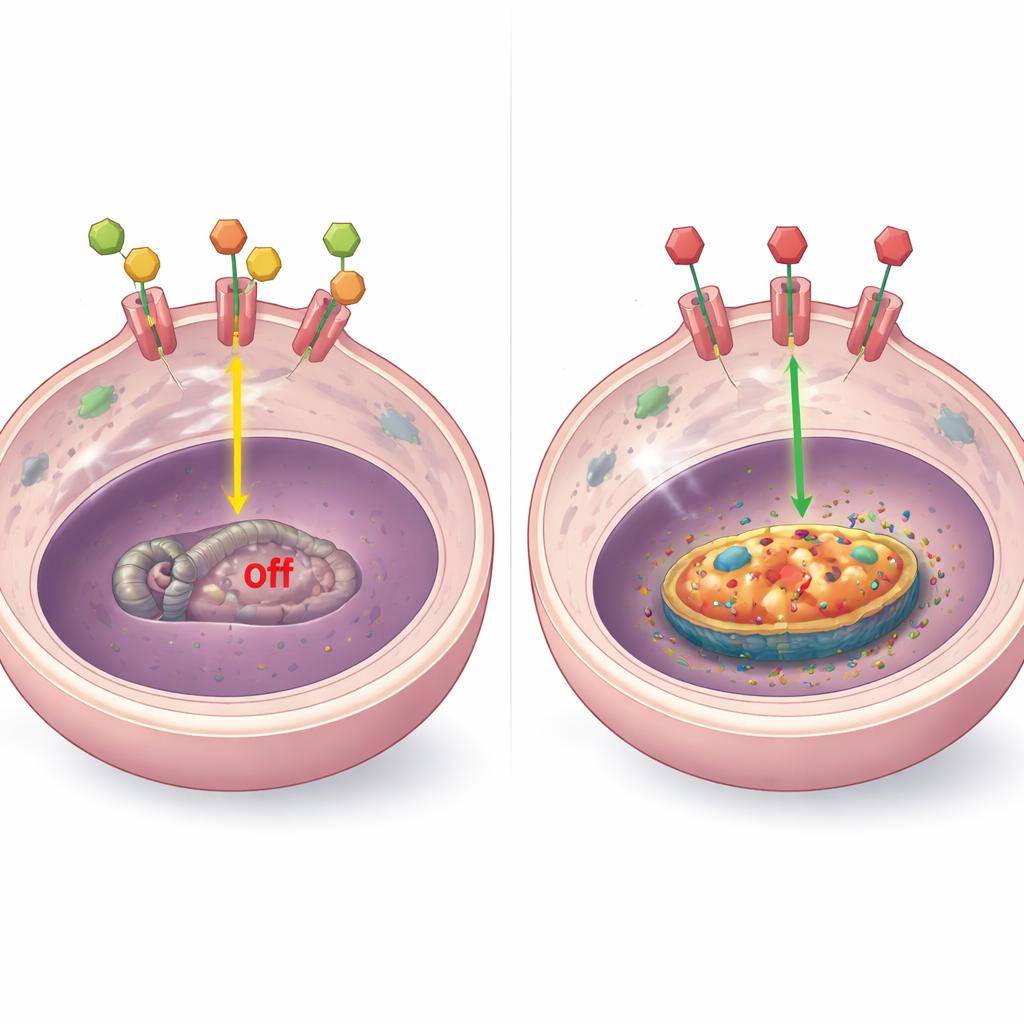
Cómo las señales hormonales controlan BCL-2
Para entender el mecanismo, los investigadores examinaron cómo interacciona el receptor hormonal con el gen BCL-2. En modelos de laboratorio, encontraron que cuando hay hormonas presentes, el receptor se une físicamente a varios sitios cercanos al gen BCL-2 y lo mantiene reprimido. Cuando las hormonas se eliminan o el receptor se bloquea con fármacos, esta unión se pierde, el ADN local se vuelve más “accesible” y los niveles de BCL-2 suben. Este patrón apareció en diversos tipos de tumores resistentes, incluidos aquellos con altos niveles de receptor, con receptor bajo o ausente, y con el receptor desplazado fuera del núcleo. En algunos casos particulares, otros factores como fragmentos alterados del receptor o el receptor de respuesta al estrés (GR) también influyeron en BCL-2, pero el tema central se mantenía: apagar la señalización hormonal normal elimina un freno sobre esta proteína de supervivencia.
Ponerse a prueba: BCL-2 como punto débil
Con este conocimiento, el equipo se preguntó si BCL-2 es simplemente un marcador de resistencia o una verdadera vulnerabilidad que puedan explotar. Usaron organoides (mini-tumores cultivados en gel) y tumores en ratón que representan tres subtipos resistentes principales: aquellos aún ricos en receptor hormonal nuclear, los de receptor bajo y los de receptor mayormente retenido en el citoplasma en lugar del núcleo. En los tres, el bloqueador de BCL-2 usado clínicamente, venetoclax (ABT-199), redujo o ralentizó el crecimiento tumoral, a menudo con mayor eficacia que los fármacos que bloquean hormonas solos. En modelos que conservaban algo de señalización hormonal, la combinación de venetoclax con el antiandrógeno enzalutamida produjo efectos más potentes que cualquiera de los dos fármacos por separado, mientras que los tumores independientes de hormonas seguían respondiendo al bloqueo de BCL-2 por sí solo.
Primeras señales desde pacientes
Para ver si estas ideas podrían trasladarse a las personas, los investigadores realizaron un pequeño ensayo de Fase Ib que combinó enzalutamida y venetoclax en hombres con cáncer de próstata avanzado resistente. Usando un dispositivo para seleccionar células tumorales raras de la sangre, siguieron BCL-2, genes relacionados con hormonas y un marcador de carga tumoral en el tiempo. Algunos pacientes que permanecieron en tratamiento durante muchos ciclos mostraron disminución de BCL-2 y de señales hormonales en sus células tumorales circulantes, caída en el número de estas células y descensos en los niveles de PSA en sangre. En contraste, los pacientes que no obtuvieron beneficio tendieron a tener BCL-2 muy bajo desde el inicio y signos de que una vía alternativa de hormona de estrés estaba tomando el control. Aunque este ensayo temprano fue pequeño y las concentraciones de fármaco se vieron limitadas por interacciones entre ellos, respalda la idea de que los tumores impulsados por BCL-2 son especialmente vulnerables a este enfoque.
Qué significa esto de cara al futuro
Este trabajo dibuja un panorama coherente: cuando tratamientos potentes que bloquean hormonas presionan a los tumores de próstata, muchas células supervivientes activan BCL-2 como una vía de escape compartida. Al combinar imagen de célula única, análisis genético, experimentos en animales y un estudio clínico piloto, los autores ofrecen un argumento sólido de que BCL-2 es más que un espectador: es una asidera de supervivencia común en varios subtipos resistentes. Para los pacientes, la promesa a largo plazo es una estrategia más personalizada en la que los médicos midan tanto el estado del receptor hormonal como el de BCL-2 y, a continuación, asignen a los hombres cuyos tumores dependen de este interruptor a tratamientos que lo desactiven directamente.
Cita: Jamroze, A., Liu, X., Hou, S. et al. Single-cell imaging analysis, therapeutic modeling and a Phase Ib trial validate BCL-2 as a target across heterogeneous castration-resistant prostate cancer. Sig Transduct Target Ther 11, 161 (2026). https://doi.org/10.1038/s41392-026-02700-w
Palabras clave: cáncer de próstata, resistencia a fármacos, BCL-2, terapia hormonal, terapia dirigida