Clear Sky Science · it
Progresso della ricerca sull'eterogeneità delle cellule staminali mesenchimali dentali
Perché le piccole cellule staminali dentali sono importanti
I denti possono sembrare semplici in superficie, ma al loro interno si nasconde un mondo vivace di cellule staminali che costruiscono, mantengono e riparano silenziosamente il nostro sorriso. Questo articolo di revisione esplora una famiglia particolare di cellule dentro e attorno ai denti — le cellule staminali mesenchimali dentali — e spiega come la loro diversità nascosta possa aprire la strada a trattamenti migliori per la carie, le malattie gengivali, la perdita ossea della mascella e persino le lesioni nervose. Comprendendo il “cast” che guida lo sviluppo e la guarigione dei denti, i ricercatori sperano di progettare terapie rigenerative più intelligenti e affidabili, oltre a pratiche come trapani, otturazioni e impianti.
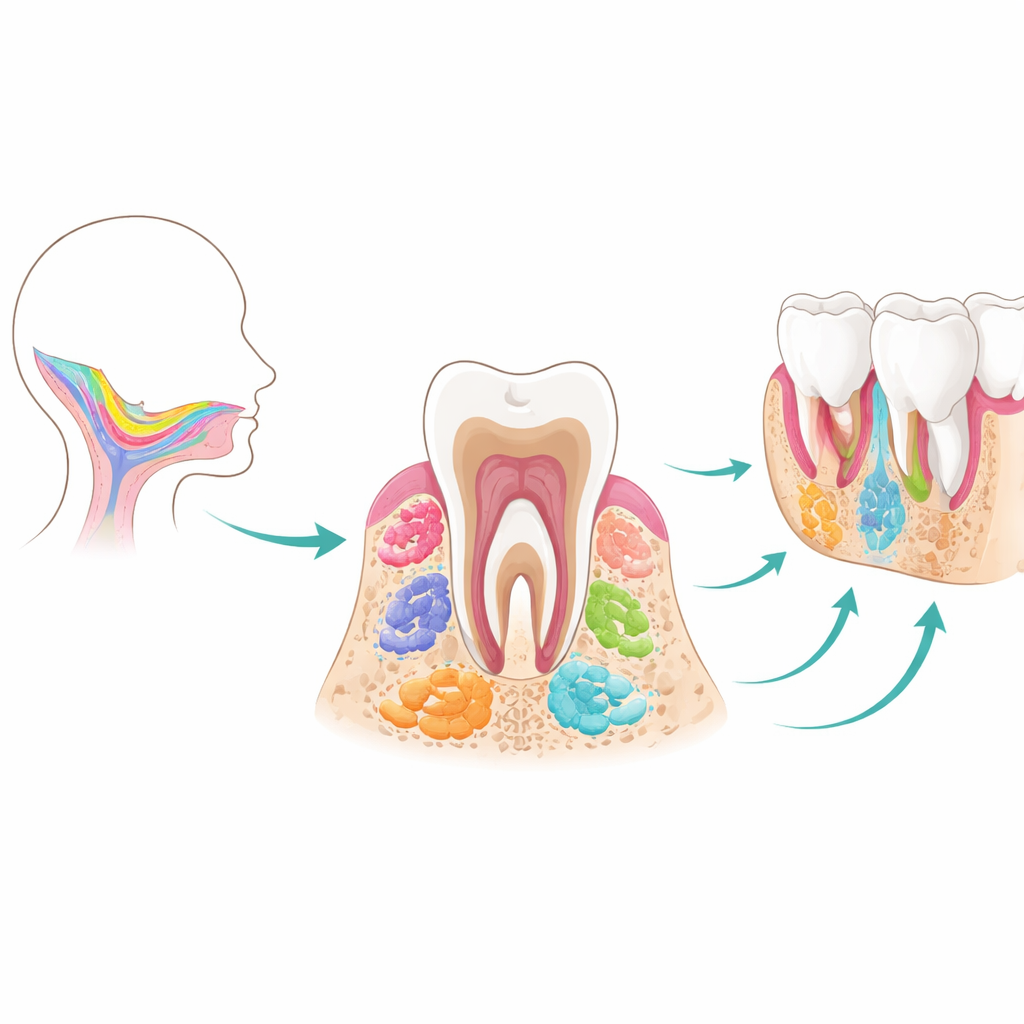
Dai primi germogli dentali ai denti a piena crescita
I denti e i tessuti di supporto si formano attraverso una partnership strettamente coreografata tra due strati principali: un rivestimento esterno che formerà lo smalto e cellule interne che daranno origine a dentina, polpa, legamento e osso della mascella. Le cellule staminali mesenchimali al centro di questa revisione derivano tutte da cellule migratorie dell'embrione precoce chiamate cresta neurale cranica. Quando si insediano nella mascella in formazione, queste cellule producono dapprima i germogli dentali — piccoli “bozzi” che attraversano stadi a bacca, cappuccio e campana. Lungo questa linea temporale compaiono in sequenza diverse popolazioni staminali temporanee. I progenitori del germoglio dentale agiscono come costruttori iniziali e versatili; le cellule staminali del follicolo dentale aiutano a assemblare i tessuti che tengono i denti in posizione; e le cellule staminali nella papilla apicale alla punta della radice guidano la formazione della radice e mostrano un sorprendente potenziale a differenziarsi in cellule di tipo nervoso. Una volta che le radici dentali maturano, molti di questi attori precoci scompaiono, rendendoli difficili da studiare o riutilizzare più tardi nella vita.
Molti tipi di cellule staminali, un unico sistema dentale integrato
Anche dopo che i denti sono completamente formati, più tipi di cellule staminali rimangono riposte in nicchie protette e continuano a sostenere la manutenzione dei tessuti. Le cellule staminali della polpa dentale vivono all'interno del dente, dove entrano vasi sanguigni e nervi; le cellule staminali del legamento parodontale si trovano tra la radice del dente e l'osso; le cellule staminali gengivali rivestono le gengive; e le cellule staminali mesenchimali nell'osso alveolare (mascella) formano il “terreno” che ancora i denti. Ogni popolazione condivide caratteristiche di base come la capacità di auto-rinnovarsi e di trasformarsi in cellule produttrici di osso o dentina, ma non sono intercambiabili. Per esempio, le cellule della polpa tendono a favorire destini verso dentina e cellule di tipo nervoso, le cellule parodontali eccellono nella ricostruzione dell'attacco fibroso e del cemento sulla superficie della radice, e le cellule dell'osso mascellare sono specializzate per una formazione ossea rapida e diretta nel volto. Questa divisione del lavoro incorporata aiuta a spiegare perché la bocca può rispondere in modo differente a lesioni nella polpa, nel legamento o nell'osso.
Differenze nascoste all'interno di ciascuna riserva di cellule staminali
Un messaggio chiave della revisione è che l'eterogeneità esiste non solo tra i diversi tipi di cellule staminali, ma anche all'interno di ciascuno di essi. Nuove tecniche come il sequenziamento dell'RNA a singola cellula permettono di profilare migliaia di singole cellule contemporaneamente, rivelando sottogruppi con attività genica e comportamenti distinti. Nella polpa dentale, ad esempio, i ricercatori hanno mappato più cluster: alcuni mantengono la riserva e guidano la proliferazione, altri sono pronti per la produzione di dentina e altri ancora sono orientati verso la formazione di vasi sanguigni o cellule di tipo nervoso. Sottogruppi simili sono stati trovati nelle cellule staminali del legamento parodontale, nelle cellule staminali dell'osso mascellare, nelle cellule staminali dei denti da latte e nelle cellule staminali gengivali. Molecole marcatore sulla superficie cellulare e all'interno del nucleo aiutano a distinguere queste sottopopolazioni, che differiscono nella capacità di crescita, nel pattern di invecchiamento e nella sensibilità a forze meccaniche, infiammazione o attacco batterico.
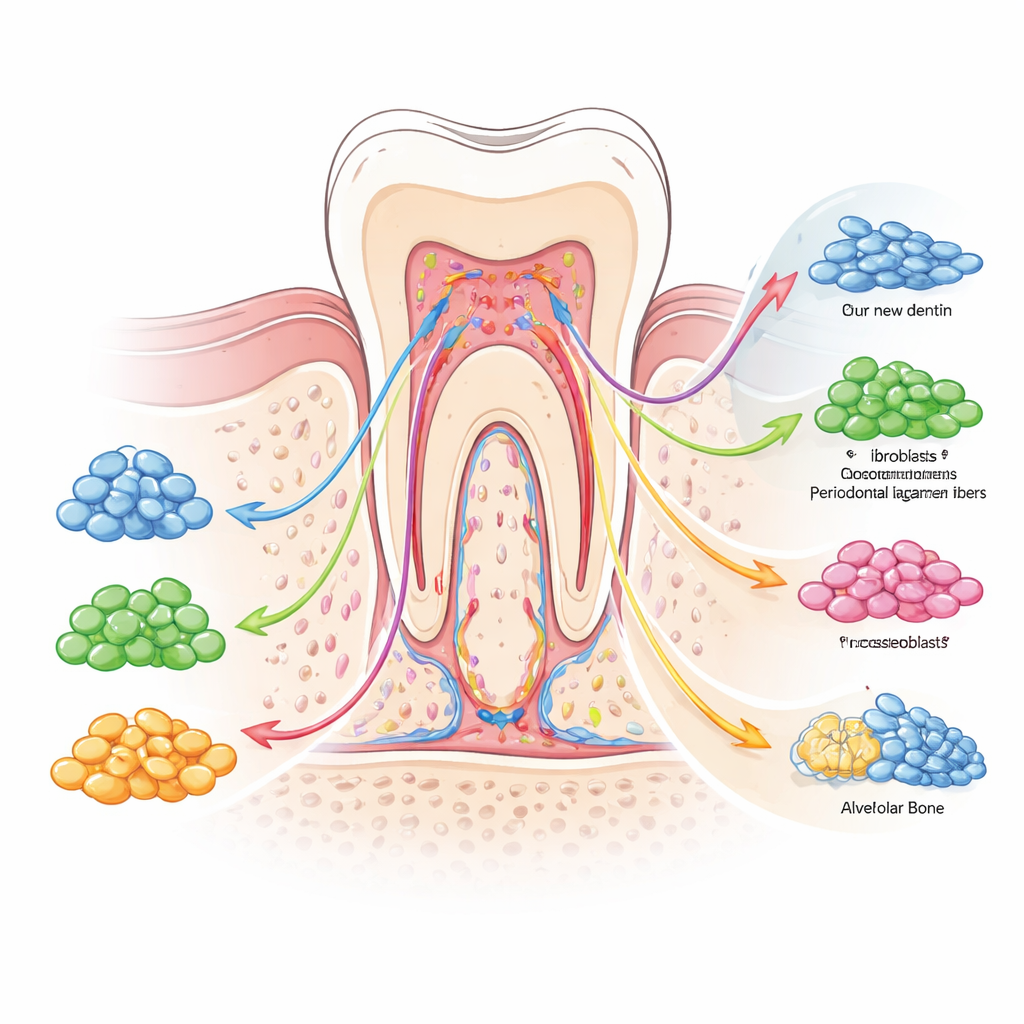
Segnali e interruttori che plasmano il comportamento delle cellule staminali
Gli autori sottolineano che questa diversità non è casuale. È organizzata da una rete di segnali biochimici e interruttori “epigenetici” che agiscono come semafori e segnali stradali per il destino cellulare. Vie guidate da proteine morfogenetiche ossee, segnali Wnt e il fattore di trasformazione beta spingono le cellule verso la costruzione di tessuti duri come dentina e osso, mentre altre, tra cui Notch e PI3K/AKT, aiutano a mantenere un equilibrio tra cellule staminali e progenitrici. Allo stesso tempo, etichette chimiche sul DNA e sulle proteine di impacchettamento regolano quali geni sono accessibili, predisponendo alcune cellule a rispondere rapidamente quando si verifica un danno. Forze meccaniche derivanti dalla masticazione, molecole infiammatorie da infezione e segnali dai vasi sanguigni o dai nervi vicini inclineranno ulteriormente l'equilibrio verso riparazione, cicatrizzazione o degrado. Insieme, questi strati di controllo creano un sistema di guarigione flessibile, ma talvolta imprevedibile.
Cosa significa questo per la cura dentale futura
Per un non specialista, la conclusione principale è che la rigenerazione di denti e gengive non è più fantascienza, ma il suo successo dipenderà dal gestire la diversità delle cellule staminali anziché ignorarla. La revisione sostiene che sapere quali sottopopolazioni specifiche costruiscono dentina, legamento, osso o nervi — e quali segnali le dirigono — aiuterà i ricercatori a perfezionare la selezione cellulare, i biomateriali e i segnali farmacologici per ottenere risultati prevedibili. Allo stesso tempo, gli autori avvertono che la maggior parte delle mappe dettagliate proviene da studi su animali e colture di laboratorio, e che il rumore tecnico può offuscare il quadro. Chiedono approcci integrati “multi-omici” sui tessuti umani, una migliore standardizzazione e test rigorosi in sistemi viventi. In ultima analisi, decodificare l'eterogeneità delle cellule staminali mesenchimali dentali potrebbe permettere ai dentisti di passare dal sostituire strutture danneggiate con materiali inerti al rigenerare davvero denti viventi e funzionali e i loro tessuti di supporto.
Citazione: Fu, H., Chen, P., Wu, Z. et al. Research progress in heterogeneity of dental mesenchymal stem cells. Int J Oral Sci 18, 31 (2026). https://doi.org/10.1038/s41368-026-00433-8
Parole chiave: cellule staminali dentali, rigenerazione dei denti, riparazione parodontale, sequenziamento single-cell, ingegneria dei tessuti orali