Clear Sky Science · fr
Mitofusine-2 supprime l’évasion immunitaire tumorale via la transcription de PD-L1 médiée par EGFR/STAT3
Pourquoi nos cellules ignorent parfois le cancer
Les traitements du cancer qui mobilisent le système immunitaire ont transformé la prise en charge de nombreux patients, mais les tumeurs apprennent souvent à se cacher au vu et au su de tous. Cette étude explore une protéine peu connue, présente à l’intérieur des cellules cancéreuses, qui joue le rôle de gardien et contribue à déterminer si les cellules immunitaires peuvent voir et attaquer une tumeur. Comprendre le fonctionnement de cet interrupteur interne pourrait indiquer de nouvelles façons d’améliorer l’efficacité des immunothérapies existantes et d’en élargir l’accès.
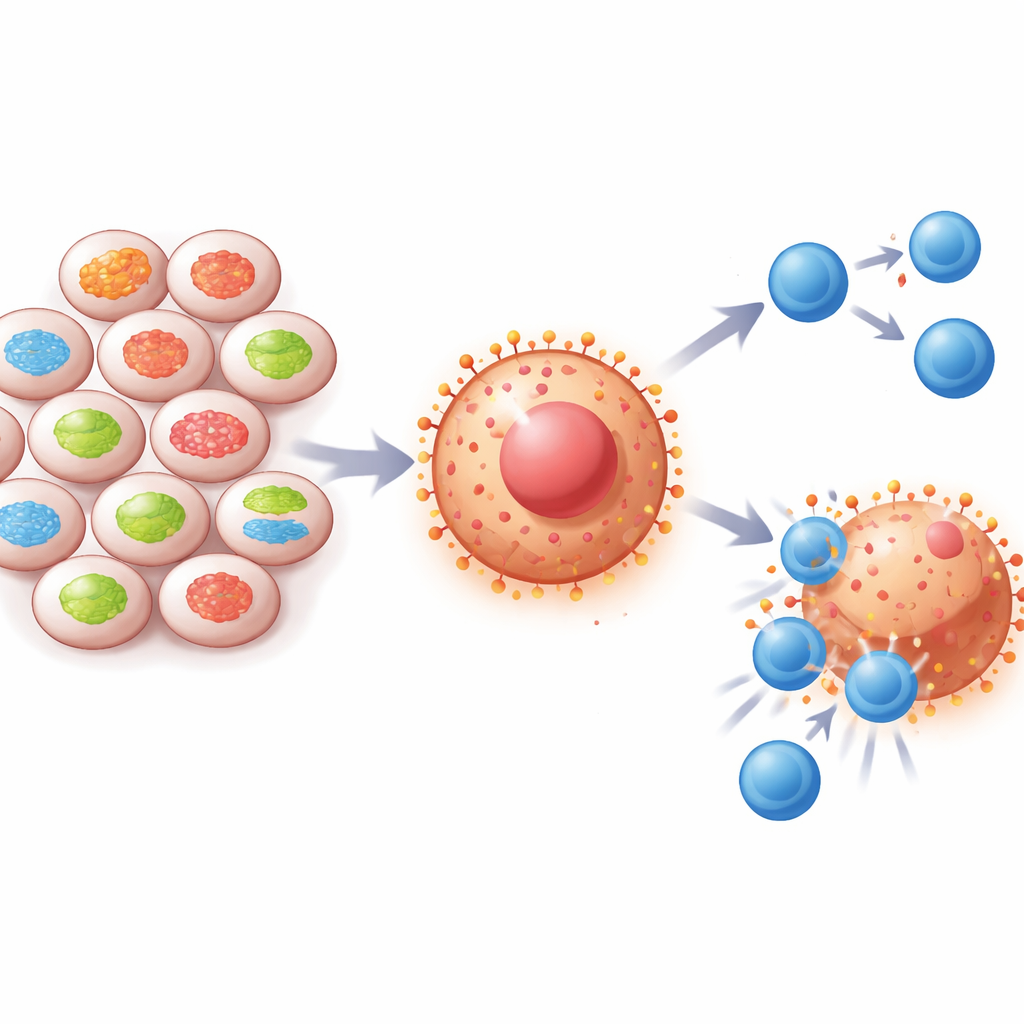
Un lien caché entre les centrales cellulaires et les défenses tumorales
À l’intérieur de chaque cellule, de petites structures appelées mitochondries jouent le rôle de centrales électriques et de plateformes de communication. La protéine Mitofusine-2 (MFN2) aide les mitochondries à rester connectées et en bonne santé. Les chercheurs ont observé que les niveaux de MFN2 sont souvent faibles dans les cancers du poumon et du rein, et que les patients présentant moins de MFN2 ont tendance à avoir une survie plus courte. Parallèlement, ces tumeurs montrent de fortes quantités de PD-L1, un signal « ne pas attaquer » qui désactive les cellules immunitaires. En examinant des échantillons de patients et de vastes bases de données cancéreuses, l’équipe a constaté que lorsque MFN2 est faible, PD-L1 est généralement élevé, ce qui suggère que cette protéine mitochondriale limite d’une manière ou d’une autre la capacité de la tumeur à se dissimuler au système immunitaire.
Comment les tumeurs réduisent MFN2 pour éviter l’attaque immunitaire
Pour tester cette hypothèse, les scientifiques ont modifié les niveaux de MFN2 dans de nombreux types de cellules cancéreuses cultivées en laboratoire, incluant des cancers du poumon, du rein et du sein. Lorsqu’ils ont diminué MFN2, les cellules ont produit davantage de PD-L1 et en ont affiché plus à leur surface, même dans des conditions de stress comme le faible apport en oxygène ou en nutriments qui imitent l’intérieur d’une tumeur. En restaurant MFN2, PD-L1 est retombé. Chez la souris, les tumeurs dépourvues de MFN2 ont grandi plus rapidement et contenaient moins de lymphocytes T CD8 effecteurs. Les prélèvements cliniques de patients montraient un schéma similaire : les tumeurs riches en MFN2 contenaient davantage de CD8, et ces patients répondaient mieux aux médicaments bloquant PD-1 ou PD-L1.
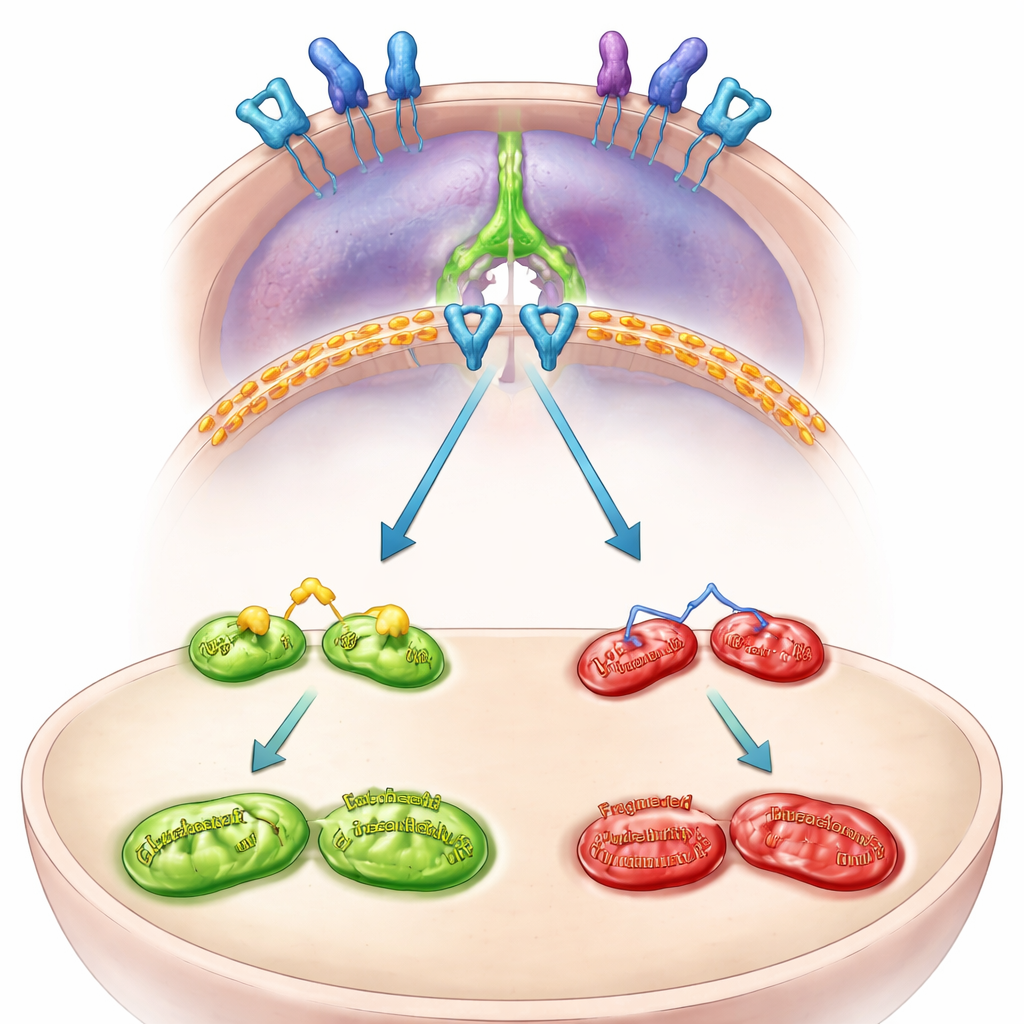
Le câblage interne : des mitochondries à l’évasion immunitaire
L’équipe a ensuite cartographié le câblage interne qui relie MFN2 à PD-L1. Ils ont constaté que MFN2 limite normalement une voie de croissance à la surface cellulaire, appelée EGFR. Lorsque MFN2 est perdue, EGFR devient plus active et active à son tour une autre protéine, STAT3. STAT3 activée migre vers le noyau de la cellule et renforce les instructions de production de PD-L1. Bloquer EGFR ou STAT3 dans des cellules déficientes en MFN2 empêchait l’élévation de PD-L1 et réduisait sa présence à la surface cellulaire. Dans des mini-tumeurs issues de patients cultivées en organoïdes tridimensionnels, la suppression de MFN2 a de nouveau activé EGFR et STAT3 et augmenté PD-L1, confirmant que cette voie opère dans les tumeurs humaines, pas seulement dans les lignées cellulaires.
Rendre à nouveau les tumeurs froides en tumeurs chaudes
Parce que PD-L1 contribue à rendre les tumeurs « froides » face à l’attaque immunitaire, les chercheurs se sont demandé si l’inhibition de STAT3 pouvait inverser cet effet chez l’animal. Chez les souris porteuses de tumeurs à faible MFN2, un traitement par des médicaments bloquant STAT3 a ralenti la croissance tumorale, restauré la présence de lymphocytes CD8 dans les tumeurs et augmenté les messagers immunitaires qui aident les T à se rassembler et à rester actifs. Ces changements suggèrent que même lorsque les tumeurs ont déjà réduit MFN2, il peut rester possible de rouvrir la porte à l’attaque immunitaire en ciblant la voie en aval EGFR–STAT3.
Ce que cela implique pour les traitements futurs du cancer
Dans l’ensemble, l’étude révèle que MFN2, une protéine principalement connue pour le maintien de la santé mitochondriale, agit également comme un frein sur une puissante voie de protection immunitaire à l’intérieur des cellules cancéreuses. Lorsque MFN2 est perdue, EGFR et STAT3 augmentent PD-L1, aidant les tumeurs à échapper à la reconnaissance et à la destruction par les cellules immunitaires. Mesurer MFN2 dans les tumeurs pourrait aider à prédire qui bénéficiera des traitements actuels anti–PD-1/PD-L1, et combiner des inhibiteurs d’EGFR ou de STAT3 avec des thérapies par points de contrôle pourrait transformer des tumeurs « froides » résistantes en cibles que le système immunitaire peut de nouveau reconnaître et attaquer.
Citation: Liu, Y., Wang, N., Li, Z. et al. Mitofusin-2 suppresses tumor immune escape through EGFR/STAT3-mediated PD-L1 transcription. Cell Death Dis 17, 364 (2026). https://doi.org/10.1038/s41419-026-08668-3
Mots-clés: évasion immunitaire tumorale, régulation de PD-L1, dynamique mitochondriale, signalisation EGFR STAT3, résistance à l’immunothérapie contre le cancer