Clear Sky Science · es
La homeostasis de los lípidos desempeña un papel crítico en las enfermedades retinianas hereditarias y adquiridas
Por qué importan las grasas en el ojo
Las células fotosensibles en la parte posterior del ojo son algunas de las más consumidoras de energía del cuerpo, reconstruyendo constantemente su superficie externa para que podamos ver con nitidez. Para ello necesitan un suministro constante y bien regulado de grasas y moléculas relacionadas. Este artículo de revisión explica cómo funciona normalmente esa “economía de grasas” de la retina, qué ocurre cuando se desequilibra y cómo esa alteración contribuye a enfermedades frecuentes que causan ceguera, como la retinitis pigmentosa, la retinopatía diabética y la degeneración macular relacionada con la edad. También explora tratamientos emergentes que buscan proteger la visión restaurando un equilibrio lipídico saludable.
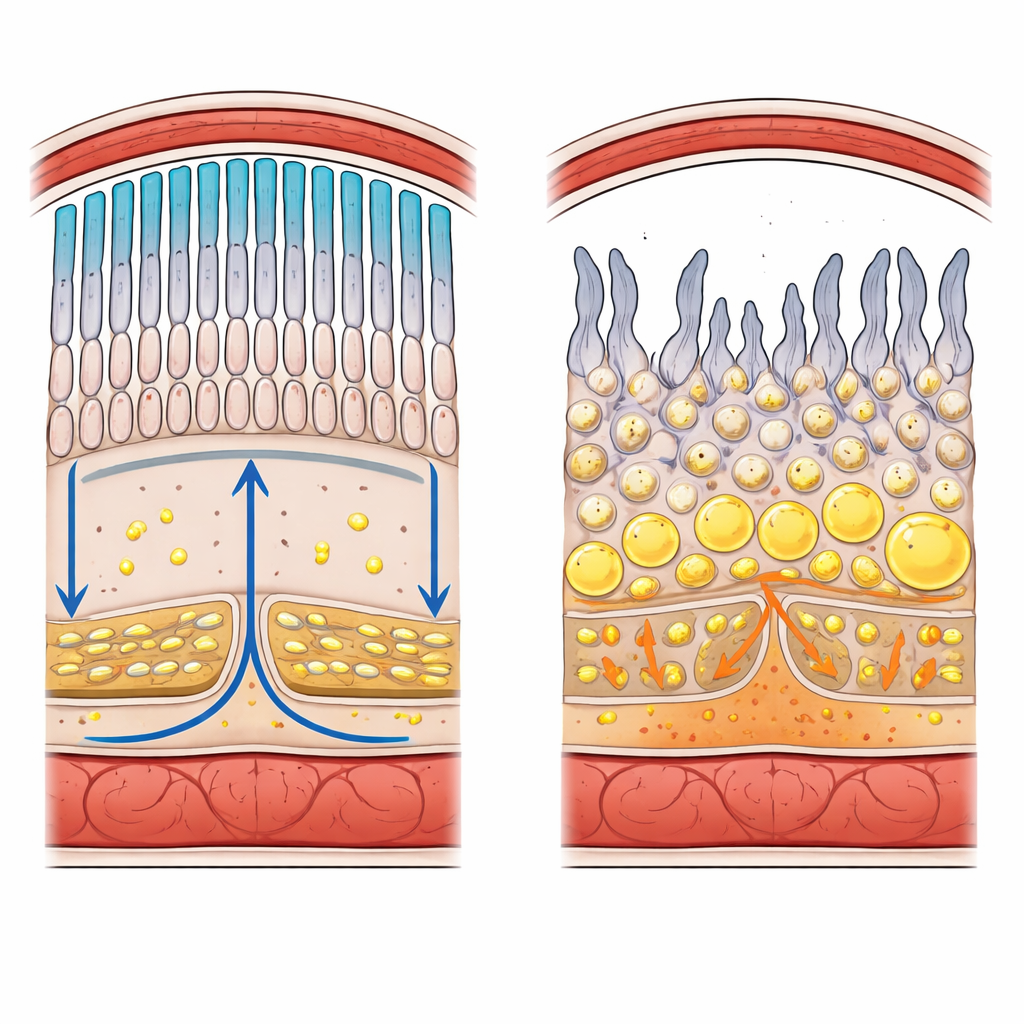
Cómo está construida la parte posterior del ojo
La retina es una lámina estratificada de células nerviosas que convierte la luz en señales eléctricas para el cerebro. En su borde externo se encuentran bastones y conos, los fotorreceptores que detectan la luz tenue y el color. Justo debajo de ellos hay una única capa de células de soporte llamada epitelio pigmentario de la retina (EPR), que descansa sobre una membrana barrera delgada y una red de vasos sanguíneos. Uniones estrechas entre las células forman la barrera sangre–retina que controla cuidadosamente qué sustancias, incluidos los lípidos, pueden pasar desde la circulación hasta el tejido fotosensible. Los fotorreceptores desprenden aproximadamente el 10% de su membrana cada día y la reconstruyen, generando una demanda enorme de fosfolípidos nuevos, colesterol y grasas omega-3 especiales.
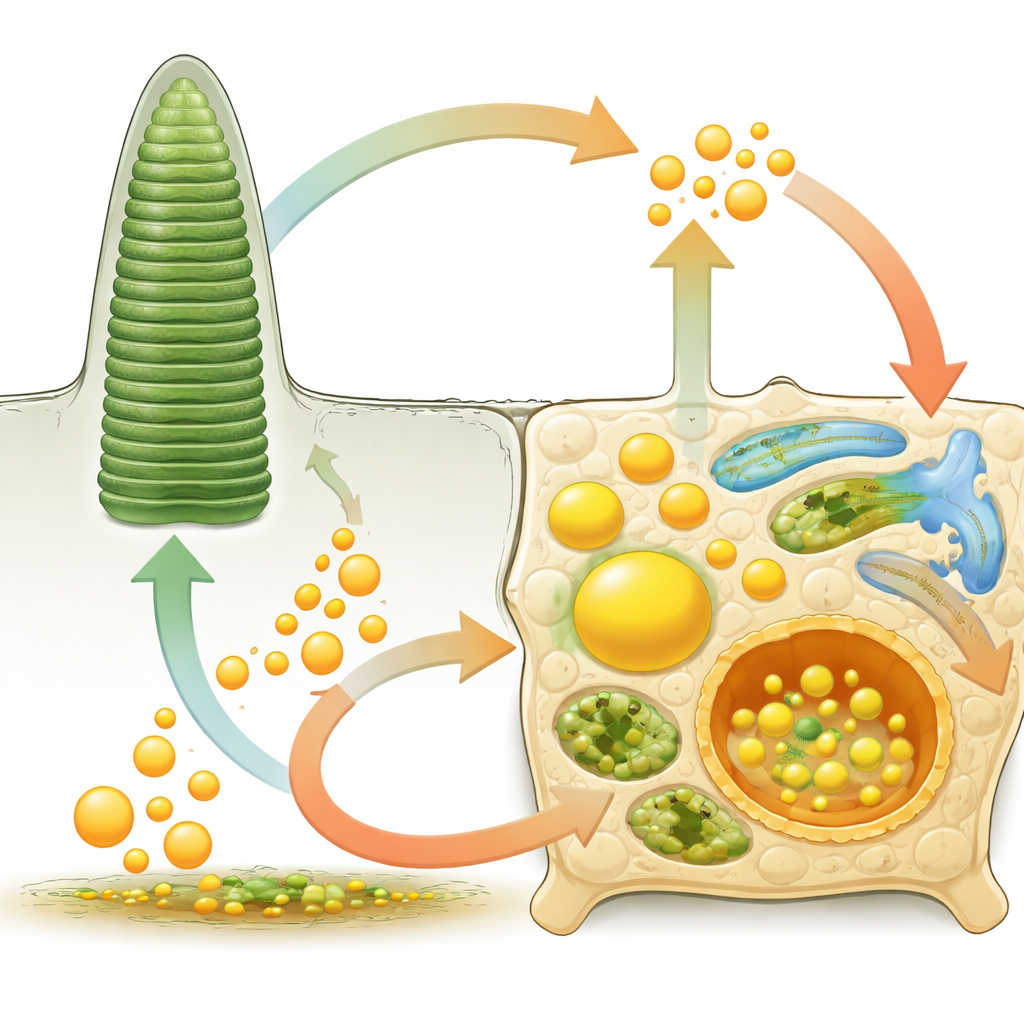
Reciclar la luz en visión
Cada vez que un fotón alcanza el ojo, una molécula derivada de la vitamina A en los fotorreceptores cambia de forma, desencadenando la señal visual. Para mantener la visión, esa molécula debe reciclarse en un ciclo conocido como ciclo visual. Tras su activación, viaja desde el fotorreceptor hasta el EPR, donde enzimas la convierten de nuevo en su forma sensible a la luz. En el trayecto se almacena temporalmente en diminutas gotas llenas de grasa llamadas retinosomas. Estas gotas actúan como almacenes seguros para ésteres de vitamina A y otros lípidos neutros, evitando la acumulación de subproductos tóxicos. Proteínas especializadas ayudan a formar, crecer y descomponer estas gotas para que siempre haya la cantidad adecuada de pigmento visual disponible.
Equilibrando el tráfico lipídico entre células de soporte y sensores
El EPR es un bullicioso centro logístico para las grasas. Desde el lado sanguíneo, incorpora partículas de lipoproteínas que transportan colesterol y otros lípidos y las dirige hacia gotas de almacenamiento o las envía hacia los fotorreceptores. Desde el lado retiniano, fagocita las puntas descartadas de los segmentos externos de los fotorreceptores, digiere sus membranas y recicla los lípidos componentes. Una red de transportadores de membrana y receptores regula este tráfico bidireccional, incluidas proteínas que importan grasas dietéticas como el omega‑3 docosahexaenoico (DHA) y otras que bombean colesterol hacia fuera. Cuando estos sistemas fallan—por mutaciones genéticas hereditarias o por estrés metabólico adquirido—los lípidos pueden acumularse en lugares incorrectos, desencadenar inflamación y daño oxidativo, y gradualmente matar las células retinianas.
Cuando el control lipídico fracasa: de síndromes raros a la ceguera común
Muchas enfermedades retinianas se remontan, al menos en parte, a un manejo lipídico alterado. En la enfermedad de Stargardt, un transportador defectuoso en los fotorreceptores no puede eliminar un subproducto tóxico de la vitamina A, lo que conduce a la acumulación de lipofuscina, un pigmento graso dañino en las células del EPR, y a la pérdida de la visión central. Mutaciones en enzimas de procesamiento de lípidos o en peroxisomas alteran los ácidos grasos de cadena muy larga y pueden causar degeneración de inicio temprano. En la retinitis pigmentosa, cambios en genes de los pigmentos visuales, el ensamblaje de lipoproteínas o el metabolismo de omega‑3 dejan a los fotorreceptores estructuralmente frágiles y con escasez de ácidos grasos clave como el DHA. En la retinopatía diabética y la degeneración macular relacionada con la edad, la hiperglucemia crónica, el desequilibrio del colesterol y los lípidos inflamatorios contribuyen a vasos sanguíneos filtrantes o anormales, membranas de soporte engrosadas y depósitos grasos bajo el EPR conocidos como drusas.
Nuevas maneras de proteger la visión mediante los lípidos
Puesto que el desequilibrio lipídico está presente en tantas enfermedades oculares, se ha convertido en un objetivo terapéutico prometedor. Fármacos que activan receptores nucleares como PPARα y el receptor X hepático pueden potenciar el eflujo de colesterol, controlar la inflamación y limitar el crecimiento vascular perjudicial en modelos de retinopatía diabética y de enfermedad relacionada con la edad. El fenofibrato, un medicamento que reduce los triglicéridos, ya ha demostrado en ensayos de gran tamaño ralentizar la retinopatía diabética. Otros enfoques buscan normalizar esfingolípidos tóxicos como las ceramidas, suplementar ácidos grasos protectores omega‑3 y de cadena muy larga, o usar estatinas y agentes relacionados para afinar el manejo del colesterol. En paralelo, se están probando láminas de EPR y tejido retiniano derivados de células madre para reemplazar células ya perdidas. En conjunto, estas estrategias sugieren que mantener o restaurar una homeostasis lipídica saludable podría preservar la visión en un amplio espectro de trastornos retinianos hereditarios y adquiridos.
Qué significa esto para pacientes y prevención
Visto en conjunto, el mensaje de esta revisión es claro: la capacidad de la retina para ver depende de un delicado equilibrio de grasas. Cuando ese equilibrio se altera—por genes, envejecimiento, diabetes o un control sistémico deficiente de los lípidos—el ojo pierde lentamente su capacidad para renovar y proteger sus células fotosensibles. Al comprender las vías clave que mueven, almacenan y detoxifican lípidos en la retina, los investigadores están descubriendo nuevas formas de predecir riesgo, intervenir antes y diseñar terapias que respalden los sistemas de limpieza naturales del ojo. Para los pacientes, esto apunta no solo a futuras terapias génicas y celulares, sino también a medidas prácticas hoy—como controlar la glucemia y el colesterol, y consumir ácidos grasos protectores—que pueden ayudar a mantener sus retinas más sanas por más tiempo.
Cita: Bhattacharyya, A., Choudhary, V. Lipid homeostasis plays a critical role in inherited and acquired retinal diseases. Commun Biol 9, 536 (2026). https://doi.org/10.1038/s42003-026-10025-1
Palabras clave: lípidos retinianos, degeneración macular relacionada con la edad, retinopatía diabética, retinitis pigmentosa, ácidos grasos omega-3