Clear Sky Science · es
Actividad comparativa de sulbactam y sulbactam/durlobactam frente a aislados de A. baumannii resistentes a carbapenémicos que producen enzimas OXA-23 u OXA-23 más PER-1
Por qué esto importa para las infecciones hospitalarias
Los hospitales de todo el mundo están combatiendo a un enemigo duro: un germen llamado Acinetobacter baumannii que resiste muchos de nuestros antibióticos más potentes. Estas infecciones suelen afectar a personas en las unidades de cuidados intensivos y pueden ser mortales cuando los fármacos habituales fallan. Este estudio explora si una combinación de fármacos recién aprobada, sulbactam/durlobactam, puede vencer esa resistencia y qué podría provocarla en los casos raros en que no funciona.
Un germen peligroso en la unidad de cuidados intensivos
A. baumannii es una bacteria oportunista que tiende a infectar a los pacientes más graves, especialmente a los que están ventilados o con infecciones sanguíneas. Muchas cepas se han vuelto resistentes a los carbapenémicos, una potente clase de antibióticos de “último recurso”. Esta resistencia suele ser causada por enzimas especiales que destruyen estos fármacos antes de que puedan actuar. En Türkiye, donde se realizó este estudio, este tipo de cepas difíciles de tratar es común, y se necesitan con urgencia nuevas opciones terapéuticas para proteger a los pacientes vulnerables.
Un ayudante antiguo y un compañero nuevo
El sulbactam es un fármaco antiguo que tiene una particularidad útil: además de inhibir algunas enzimas de resistencia, puede atacar directamente a A. baumannii uniéndose a proteínas clave de la pared celular. El problema es que otras enzimas bacterianas pueden destruir el sulbactam, lo que limita su utilidad. El durlobactam es una molécula más nueva diseñada para proteger fármacos como el sulbactam frente a muchas de esas enzimas destructivas. Usados juntos, sulbactam/durlobactam fue aprobado recientemente en Estados Unidos para infecciones pulmonares graves causadas por este grupo de bacterias, lo que ha despertado la esperanza de recuperar terreno perdido ante la resistencia.
Evaluando la nueva combinación en cepas resistentes
Los investigadores examinaron 24 aislados clínicos de A. baumannii altamente resistentes obtenidos de muestras de sangre y respiratorias en 2020–2021. Todos portaban un gen de resistencia a carbapenémicos llamado OXA-23; la mitad además portaba un gen de resistencia adicional, PER-1. El equipo midió la cantidad de sulbactam solo y de sulbactam/durlobactam en combinación necesaria para detener el crecimiento bacteriano en el laboratorio. Solo un aislado fue claramente tratable con sulbactam por sí solo, lo que subraya la limitación de este fármaco antiguo. En marcado contraste, 22 de los 24 aislados (aproximadamente el 92 %) fueron tratables cuando se combinó sulbactam con durlobactam, y la cantidad de fármaco necesaria se redujo drásticamente con la combinación.
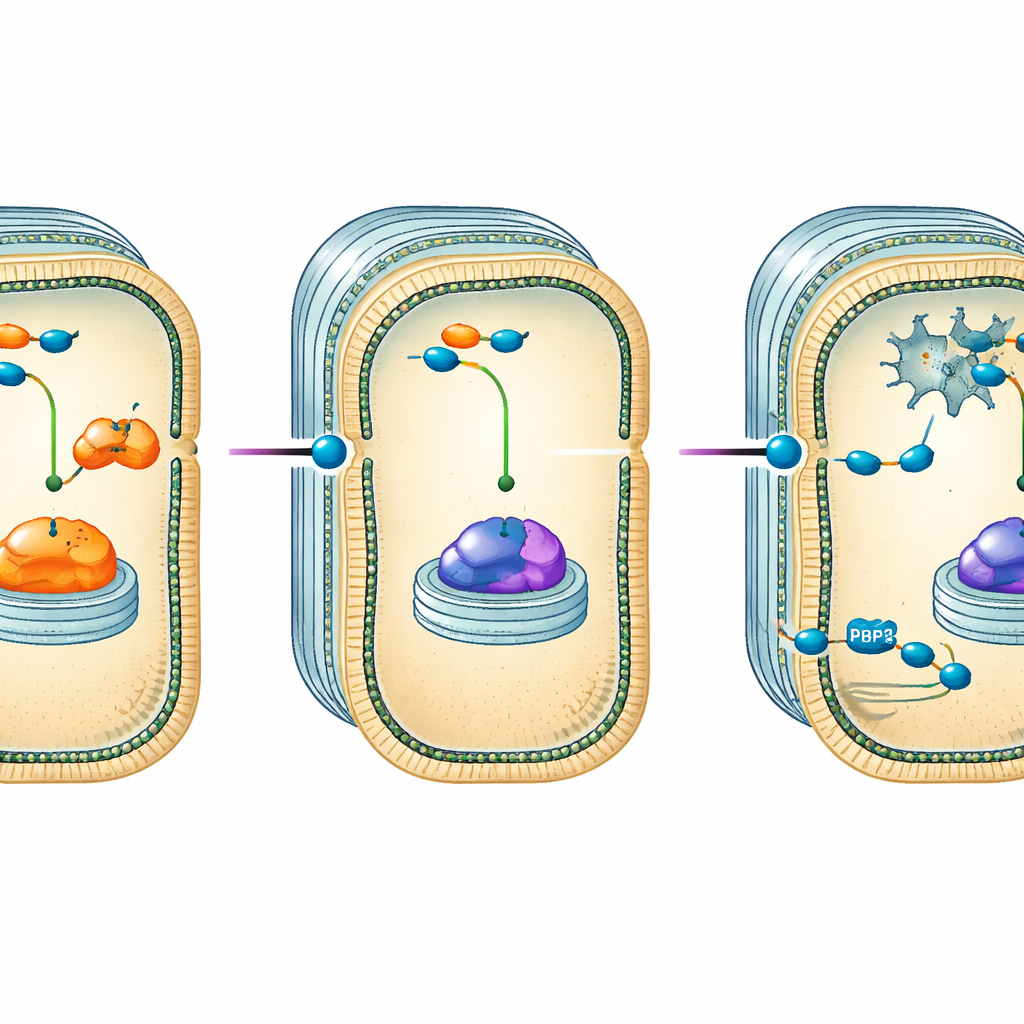
Por qué algunas cepas siguieron resistiendo
Dos aislados resistieron la nueva combinación, incluido uno con resistencia muy elevada. Para entender por qué, los científicos secuenciaron sus genomas completos y los compararon con una cepa susceptible. Las tres portaban varias enzimas de resistencia típicas, pero estas por sí solas no podían explicar el fracaso de sulbactam/durlobactam. En cambio, ambos aislados resistentes presentaban cambios en una proteína crucial de la pared celular llamada PBP3, el objetivo principal del sulbactam. Una cepa mostraba sustituciones específicas en PBP3 y había perdido un regulador que normalmente controla un sistema de expulsión de fármacos (una bomba de eflujo), lo que probablemente permite a la célula expulsar más medicamento. La segunda cepa tenía una inserción de un aminoácido en PBP3, un ajuste estructural que podría debilitar considerablemente la capacidad del fármaco para unirse a su objetivo.
Qué significa esto para el tratamiento futuro
Para un lector general, la conclusión es que sulbactam/durlobactam parece una nueva opción potente frente a un patógeno hospitalario temible, desactivando la resistencia en aproximadamente nueve de cada diez cepas altamente resistentes en este estudio. Sin embargo, las bacterias aún pueden defenderse remodelando sutilmente la proteína que el fármaco necesita golpear o expulsando el fármaco con mayor eficacia. Estos hallazgos subrayan tanto la promesa como la fragilidad de los nuevos antibióticos: pueden devolver la esperanza donde fallan los fármacos antiguos, pero la evolución siempre busca lagunas. El uso prudente de sulbactam/durlobactam y la vigilancia continua de la aparición de resistencias serán esenciales para mantener esta nueva arma eficaz para los pacientes que más la necesitan.
Cita: Mirza, H.C., Üsküdar Güçlü, A., Ünlü, S. et al. Comparative activity of sulbactam and sulbactam/durlobactam against carbapenem-resistant A. baumannii isolates producing OXA-23 or OXA-23 plus PER-1 enzymes. J Antibiot 79, 402–409 (2026). https://doi.org/10.1038/s41429-026-00919-x
Palabras clave: Acinetobacter baumannii, resistencia a antibióticos, sulbactam durlobactam, infecciones hospitalarias, beta-lactamasa