Clear Sky Science · es
La pérdida de Pum2 agrava la colitis al alterar la comunicación macrófago‑epitelio y promover la necroptosis epitelial
Por qué importa a las personas con problemas intestinales
La colitis ulcerosa es una enfermedad crónica en la que el revestimiento del intestino grueso se inflama dolorosamente y es propenso a brotes. Muchos pacientes alternan entre periodos de calma y episodios repentinos de sangrado, calambres y necesidad urgente de evacuar. Este estudio descubre un "freno" interno hasta ahora poco atendido en las células inmunitarias y del epitelio intestinal: una proteína llamada Pum2 que ayuda a mantener la inflamación bajo control. Entender cómo funciona ese freno interno podría señalar nuevas formas de calmar el intestino, proteger la pared intestinal y quizá mejorar los tratamientos para la colitis ulcerosa.
Un guardián silencioso en el intestino inflamado
Los investigadores empezaron analizando grandes conjuntos de datos de tejidos de pacientes con enfermedad inflamatoria intestinal y cáncer colorrectal. Encontraron que los niveles de Pum2, una proteína que se une al ARN y ajusta la producción de otras proteínas, eran consistentemente más bajos en áreas del colon y del recto con inflamación activa. Cuando el revestimiento intestinal sanó tras el tratamiento, los niveles de Pum2 volvieron a subir, sobre todo en pacientes cuya enfermedad entró en remisión sostenida. De manera intrigante, en tumores intestinales que se desarrollan tras una colitis de larga duración, Pum2 se reactivó hasta niveles similares a los del tejido sano, lo que sugiere que esta proteína puede desempeñar roles distintos durante la inflamación y el cáncer.
Cuando falta el freno, la colitis empeora
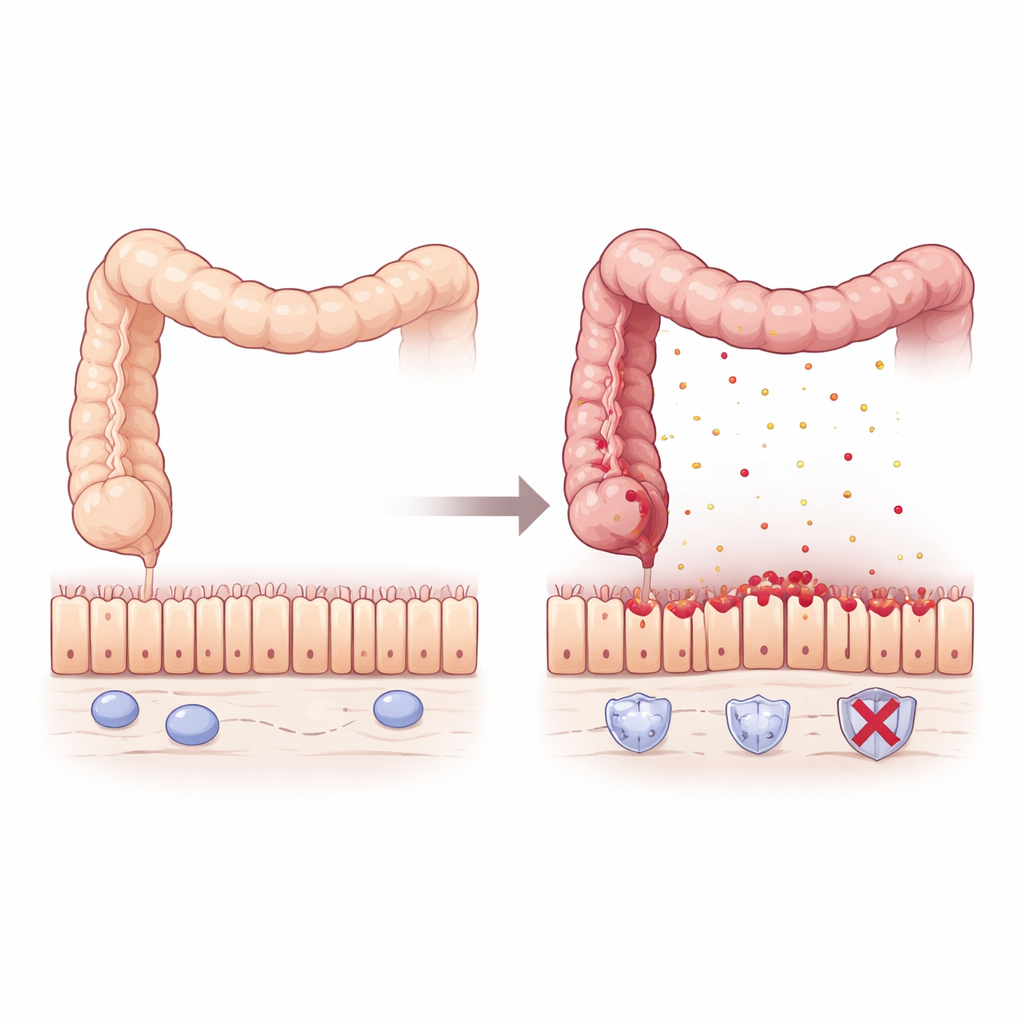
Para ver qué ocurre cuando se pierde Pum2, el equipo usó ratones diseñados para carecer del gen Pum2 y los expuso a un químico que provoca colitis al dañar el revestimiento intestinal. En comparación con ratones normales, los animales sin Pum2 perdieron más peso, tuvieron colones más cortos y muy inflamados, bazo aumentado y tasas de mortalidad superiores. La examinación microscópica mostró una grave alteración del epitelio intestinal, con glándulas distorsionadas y una intensa infiltración de células inmunitarias. Incluso antes de que apareciera la enfermedad evidente, el perfil genético reveló que los colones deficientes en Pum2 estaban "preparados" para el problema: producían de forma silenciosa más quimiocinas, moléculas señalizadoras que atraen células inflamatorias, sobre todo aquellas que reclutan macrófagos, un tipo clave de célula inmune.
Macrófagos sobreexcitados y una barrera frágil
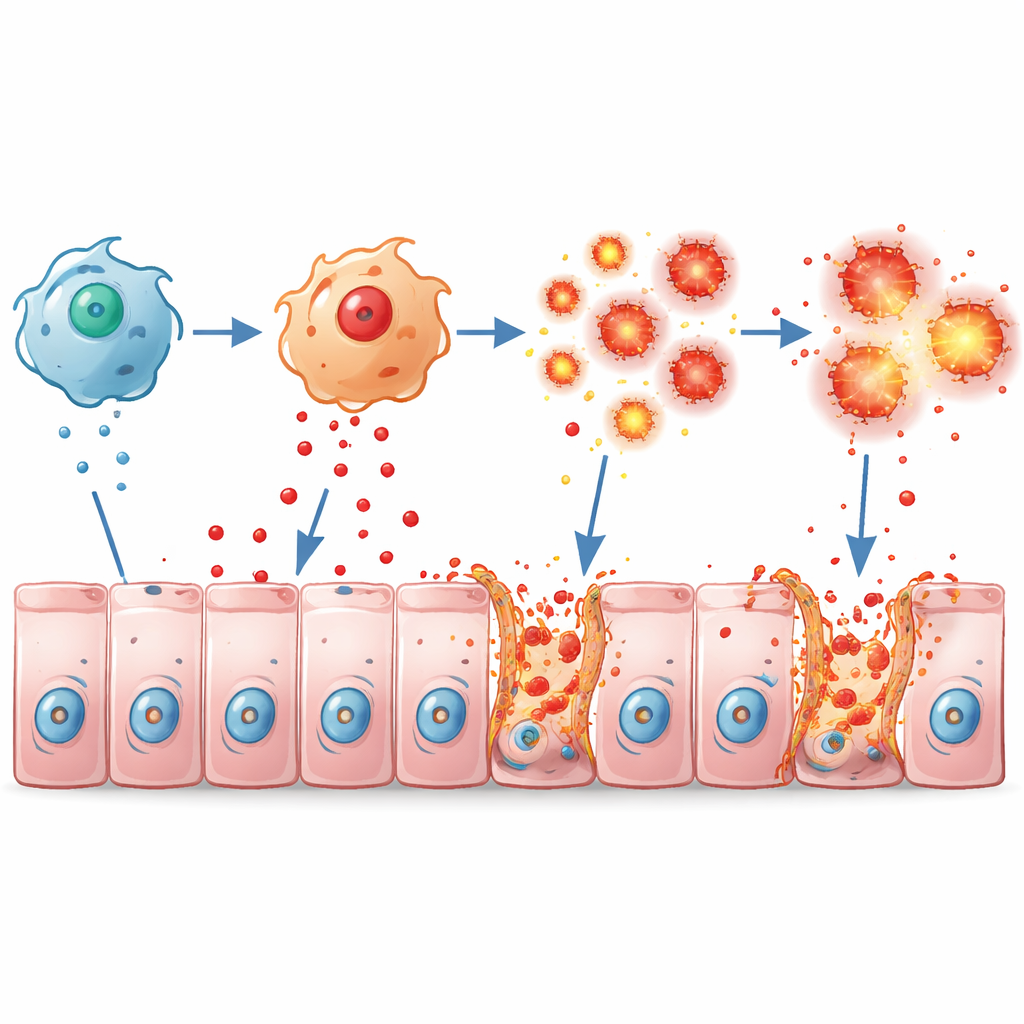
Normalmente los macrófagos ayudan a defender el intestino, pero pueden causar daño cuando están sobreactivados. En cultivos, los macrófagos de ratones sin Pum2 respondieron a componentes bacterianos secretando muchos más mensajeros inflamatorios como TNFα, IL-1β e IL-6, y adquirieron un estado claramente agresivo. En ratones con colitis, estos macrófagos hiperactivos se acumulaban en el colon e inundaban el tejido con TNFα. El epitelio respondió con muerte celular extensa y ruptura de las uniones estrechas —"cierres" proteicos como ZO-1, Occludina y Claudin1— que normalmente sellan las células vecinas. El resultado fue una barrera filtrante y frágil que permitió que la inflamación se retroalimentara.
Cómo las células estresadas mueren y abren las compuertas
El estudio también se centró en las propias células del epitelio intestinal. Pum2 normalmente ayuda a estas células a controlar las especies reactivas de oxígeno, formas altamente reactivas del oxígeno. Cuando Pum2 se aumentó en líneas celulares intestinales humanas, las células generaron menos estrés oxidativo en respuesta al peróxido de hidrógeno o al TNFα, y fueron menos propensas a morir. Sin suficiente Pum2, el estrés oxidativo aumentó y se activó una forma específica de muerte celular explosiva llamada necroptosis, marcada por la activación de moléculas como RIPK1 y MLKL que perforan las membranas celulares. En un sistema de cocultivo que imitaba el intestino inflamado, los macrófagos bañaban a las células epiteliales con TNFα, lo que desencadenaba necroptosis, fuga de contenido celular y pérdida de proteínas de la barrera, efectos que pudieron revertirse en gran medida restaurando Pum2 en los macrófagos o bloqueando TNFα.
Qué significa esto para la atención futura
En conjunto, los hallazgos describen a Pum2 como un pacificador crucial en la frontera entre las células inmunitarias del intestino y la pared intestinal. Cuando los niveles de Pum2 caen durante un brote, los macrófagos se vuelven excesivamente entusiastas y producen TNFα en exceso, mientras que las células epiteliales se hacen más vulnerables al estrés oxidativo y a la muerte por necroptosis. Esta conversación tóxica erosiona la barrera y empeora la colitis. Dado que los niveles de Pum2 se correlacionan con la actividad y la recuperación de la enfermedad, y que aumentar Pum2 atenúa las señales dañinas tanto en las células inmunes como en el epitelio, dirigir esta vía —o preservar la actividad de Pum2— podría ofrecer una nueva estrategia para fortalecer la barrera intestinal y reducir los brotes en la colitis ulcerosa.
Cita: Wang, X., Han, X., Qiu, W. et al. Loss of Pum2 exacerbates colitis by disrupting macrophage–epithelial crosstalk and promoting epithelial necroptosis. Cell Death Discov. 12, 137 (2026). https://doi.org/10.1038/s41420-026-03041-x
Palabras clave: colitis ulcerosa, barrera intestinal, macrófagos, muerte celular, proteínas de unión al ARN