Clear Sky Science · de
Vorhersage der funktionellen Erholung nach Schlaganfall mit erklärbarer maschineller Intelligenz und integrierten Daten
Warum die Vorhersage der Schlaganfall-Erholung so schwer ist
Nach einem ischämischen Schlaganfall sind einige Menschen innerhalb weniger Monate wieder mobil, während andere mit bleibenden Einschränkungen leben müssen. Angehörige und Ärzte möchten früh wissen, wer voraussichtlich wiedererlangt und wer mehr Unterstützung benötigen wird. Diese Studie untersucht, ob moderne Computermethoden kombiniert mit detaillierten Blutuntersuchungen vorhersagen können, wie gut Menschen im erwerbsfähigen Alter drei Monate nach ihrem Schlaganfall funktionieren — und welche Informationen für diese Vorhersagen am wichtigsten sind.
Ein genauerer Blick auf jüngere Schlaganfallpatienten
Die Forschenden nutzten eine langjährige schwedische Kohorte, die 600 Erwachsene verfolgte, die ihren ersten ischämischen Schlaganfall im Alter von 18 bis 69 Jahren erlitten hatten, bevor heutige Thrombolyse-Verfahren Standard waren. Aus dieser Gruppe verfügten 506 Patientinnen und Patienten über vollständige Daten und erlitten keinen frühen Re-Szlaganfall. Ärztinnen und Ärzte erfassten übliche klinische Informationen — wie Alter, Schlaganfallschwere und Vorerkrankungen — und entnahmen wenige Tage nach dem Schlaganfall Blutproben. In diesen Proben maßen sie neben Routinewerten ein breites Panel von Proteinen, die mit Gerinnung, Entzündung, Immunaktivität und Hirnschädigung in Verbindung stehen. Drei Monate später bewerteten Neurologinnen und Neurologen die Alltagsfunktion jeder Person mit einer standardisierten Schlaganfallskala und ordneten sie in günstige oder ungünstige Ergebnisse ein.
Computern das Erkennen von Erholungsmustern beibringen
Um zu prüfen, wie gut verschiedene Computermodelle das Ergebnis vorhersagen konnten, verglich das Team vier Ansätze: zwei Formen der regularisierten logistischen Regression (ein klassisches statistisches Werkzeug), ein Entscheidungsbaum-Ensemble namens XGBoost und ein Multilayer-Perceptron, eine einfache Form eines neuronalen Netzes. Vor dem Training der Modelle gingen sie sorgfältig mit fehlenden Werten um, standardisierten alle Messungen und nutzten eine Merkmalsauswahlmethode (Boruta), um sich auf die informativsten Variablen zu konzentrieren. Anschließend bewerteten sie die Leistung mittels wiederholter Kreuzvalidierung, indem die Modelle wiederholt am größten Teil der Daten trainiert und am verbleibenden Teil getestet wurden. Alle vier Methoden erreichten sehr ähnliche und hohe Genauigkeiten; Leistungsmaße zeigten, dass sie zuverlässig zwischen Patientinnen und Patienten unterscheiden konnten, die sich gut erholen würden, und denen, die dies nicht tun würden.
Was die Modelle als am wichtigsten erachten
Über die Genauigkeit hinaus lautete die entscheidende Frage: Welche Eingaben treiben diese Vorhersagen an? Zur Beantwortung wandten sich die Forschenden einer erklärbaren KI-Methode namens SAGE zu, die abschätzt, wie stark jedes Merkmal zur Gesamtleistung des Modells beiträgt. Über alle Modelle hinweg ragte ein Faktor deutlich heraus: die Schwere der neurologischen Symptome in der ersten Woche, zusammengefasst in einer Schlaganfall-Schwerebewertung. Patientinnen und Patienten mit schwereren Ausfällen hatten deutlich höhere Wahrscheinlichkeit für ein ungünstiges Ergebnis. Blutmarker fügten jedoch wichtige Feinheiten hinzu. Das Niveau von hirnabgeleitetem Tau, einem Protein, das bei Nervenzellschädigung freigesetzt wird, erwies sich als der einzelne aussagekräftigste Blutmarker. Mehrere entzündungsbezogene Proteine — etwa Oncostatin M und Interleukin‑6 — trugen ebenfalls bei, wenn auch in geringerem Umfang, was darauf hindeutet, dass Immun- und Gerinnungsreaktionen des Körpers zusätzliche Hinweise zur Erholung liefern.
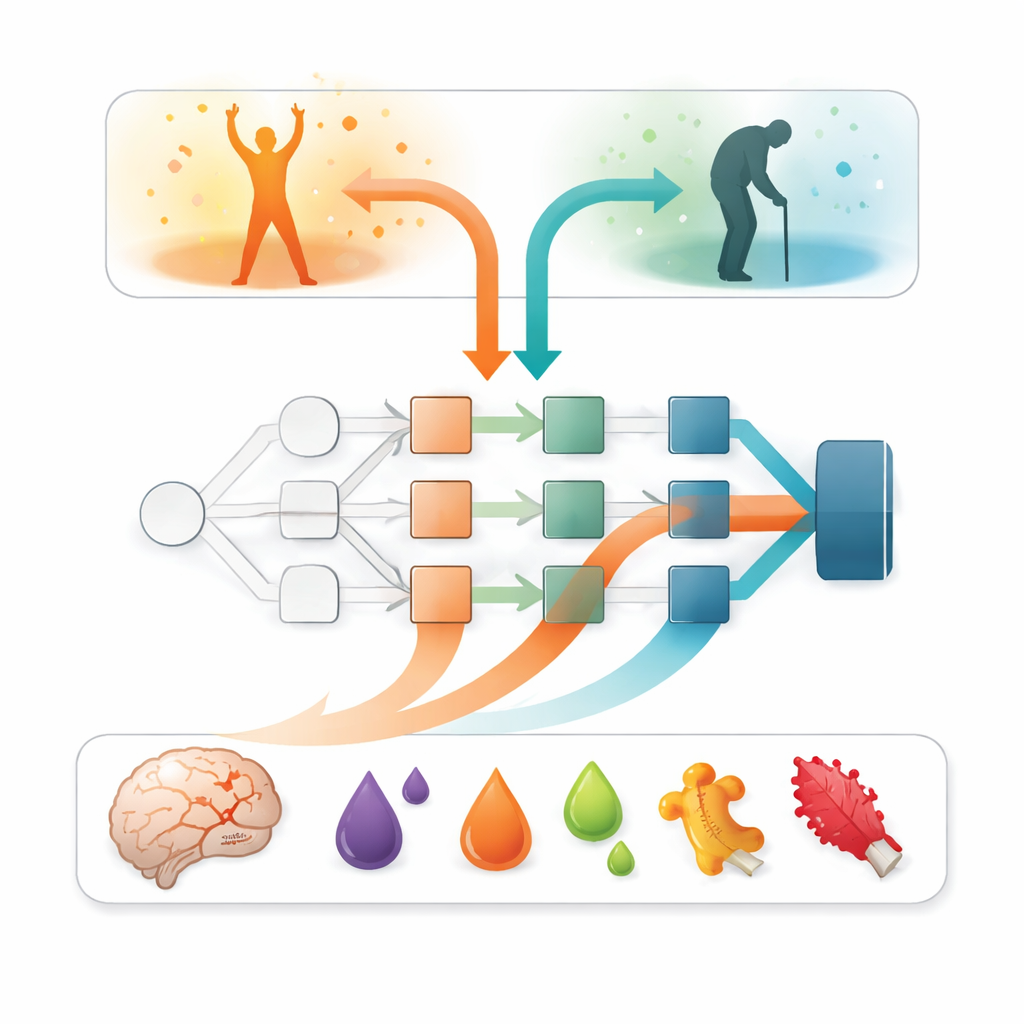
Balance zwischen komplexen Modellen und Realwelt‑Anwendbarkeit
Die flexibleren Modelle, insbesondere das neuronale Netz und XGBoost, waren tendenziell besser darin, Patientinnen und Patienten mit ungünstigem Verlauf korrekt zu identifizieren, wenn auch teils auf Kosten von mehr Fehlalarmen. Dieses Muster deutet darauf hin, dass subtile, nichtlineare Kombinationen klinischer Daten und Blutwerte zusätzliche Vorhersagekraft bergen, die einfachere lineare Modelle übersehen können. Gleichzeitig bleiben lineare Modelle leichter zu verstehen und in hektischen Kliniken einzusetzen. Die Autorinnen und Autoren argumentieren, dass die Kombination solcher prädiktiven Werkzeuge mit transparenten Erklärmethoden das Vertrauen der Klinikerinnen und Kliniker stärken und deren Einsatz verbessern könnte; künftige Arbeiten mit größeren und vielfältigeren Patientengruppen — einschließlich Personen, die moderne Schlaganfallbehandlungen erhalten — sind notwendig, um die Breite der Anwendbarkeit dieser Ergebnisse zu bestätigen.
Was das für Patientinnen, Patienten und Behandlungsteams bedeutet
Für Menschen in der Schlaganfall-Rehabilitation bestätigt die Studie eine zentrale Erkenntnis: Die frühe Schlaganfallschwere bestimmt weiterhin den Löwenanteil der Prognose, doch Bluttests, die direkte Hirnschädigung und Entzündung erfassen, können das Bild schärfen. Praktisch betrachtet könnte die Kombination von Bettenrand‑Assessments mit Panels von Blut-Biomarkern und erklärbaren maschinellen Lernmodellen eines Tages individuellere Vorhersagen zur Erholung ermöglichen. Das könnte helfen, Rehabilitationsintensität besser anzupassen, Unterstützung zu Hause und am Arbeitsplatz zu planen und klinische Studien gezielt auf jene mit dem höchsten Risiko für langfristige Behinderungen auszurichten.
Zitation: Olsson, J., Stanne, T.M., Andersson, B. et al. Predicting post-stroke functional outcome using explainable machine learning and integrated data. Sci Rep 16, 12462 (2026). https://doi.org/10.1038/s41598-026-47814-x
Schlüsselwörter: ischämischer Schlaganfall, maschinelles Lernen, Prognose, Blut-Biomarker, hirnabgeleitetes Tau