Clear Sky Science · sv
HERC1-onkogenet ökar stamcellsdrag och tumörigen potential i CD44+-avledda organoider från skivepitelcancer i huvud- och halsområdet via IL-6/STAT3‑signalering
Varför envisa huvud- och nackcancerformer spelar roll
Huvud- och nackcancer behandlas ofta med kirurgi, strålning och cytostatika, ändå återkommer många tumörer, sprider sig eller slutar svara på läkemedel. En stor orsak är en liten men kraftfull grupp celler i tumören som beter sig som stamceller: de förnyar sig själva, startar ny tillväxt och står emot behandling. Denna studie avslöjar en ny molekylär ”brytare” kallad HERC1 som hjälper dessa farliga celler att frodas, och visar hur signaler från närliggande stödjeceller i tumörens omgivning förvärrar situationen. Att förstå denna brytare kan peka ut smartare sätt att stoppa återfall och förbättra överlevnad.
En närmare titt på farliga tumörstartceller
Forskarna fokuserade på skivepitelcancer i huvud och hals, en av de vanligaste och svårbehandlade cancerformerna globalt. Inom dessa tumörer beter sig en undergrupp celler som märks av ett ytprotein kallat CD44 som stamcells‑lika: de kan både självförnya sig och ge upphov till många andra tumörceller, vilket driver tillväxt, spridning och terapiresistens. Med hjälp av patientrelevanta tredimensionella kulturer kallade organoider, odlade från CD44-positiva tumörceller, byggde teamet miniatyrversioner av huvud- och nacktumörer i labbet. Dessa organoider efterliknar verkliga tumörer mycket bättre än platta cellskikt, vilket gjorde det möjligt för forskarna att observera hur stamcellslika cancerceller interagerar med sin omgivning och svarar på läkemedel.
introduktion av HERC1, en dold hjälp till cancerceller med stamcellsdrag
HERC1 är ett stort protein som hjälper till att märka andra proteiner för nedbrytning inne i celler och har kopplats till hjärnans utveckling och genomstabilitet, men dess roll i cancer var dåligt förstådd. Genom att gräva i stora cancer‑genomdatabaser fann teamet att tumörer med höga nivåer av både HERC1 och CD44 var vanligare i avancerade huvud- och nackcancerformer och kopplade till sämre patientöverlevnad. I laboratorieodlade CD44-positiva sfäroider och organoider minskade genetisk tystning av HERC1 kraftigt deras förmåga att bilda nya sfärer och organoider samt sänkte viktiga stamcellsmarkörer som Sox2 och andra självförnyelsefaktorer. Även celler som ursprungligen saknade CD44 blev mer stamcellslika och bildade fler sfäroider när HERC1 konstgjort ökades, vilket tyder på att HERC1 bidrar till att skapa och upprätthålla denna aggressiva cellpopulation.
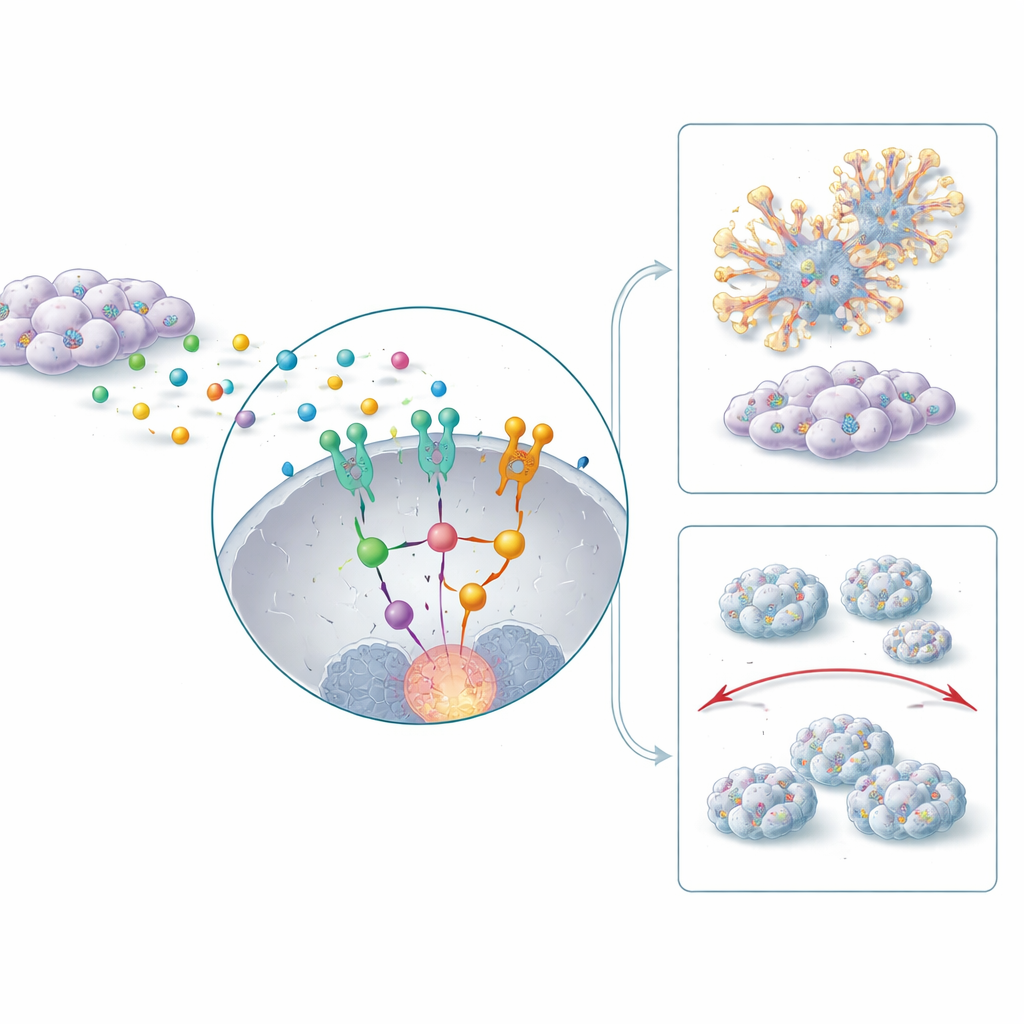
Hur tumörens omgivning driver invasion och spridning
Tumörer växer inte i isolering. De omges av stödjeceller, inklusive fibroblaster, som kan omprogrammeras till cancerassocierade fibroblaster som aktivt hjälper tumören. Studien visar att dessa fibroblaster utsöndrar den inflammatoriska budbäraren IL-6, som aktiverar ett signalprotein kallat STAT3 inne i CD44-positiva cancerceller. Detta höjer i sin tur HERC1-aktivitet och utlöser en nedströmsväg som involverar ERK, en välkänd drivare av celltillväxt och rörelse. Tillsammans stärker denna IL-6–STAT3–HERC1–ERK‑kedja cellernas stamcellsdrag, uppmuntrar dem att genomgå en form‑ och fenotypförändring associerad med invasion och hjälper dem att migrera och anlägga nya tumörer i lungorna i musexperiment. När HERC1 blockerades hade tumörer hos djur jämnare, mindre invasiva kanter och gav långt färre metastatiska fläckar i avlägsna organ.
Varför vissa tumörer motstår cytostatika
Standardläkemedel som cisplatin och 5‑fluorouracil är hörnstenar i behandlingen av huvud‑ och nackcancer, men CD44‑positiva organoider visade sig vara ovanligt svåra att döda med dessa medel. Forskarna upptäckte att höga HERC1‑nivåer kopplas till ett anti‑död‑program inne i cellerna, med molekyler som Bcl‑2 som hjälper celler att överleva stress. När HERC1 slogs ner blev organoiderna mycket mer känsliga för cytostatika, med ökad aktivering av cell‑dödens enzymer och förlust av sitt strukturella integritet. Blockering av IL‑6 eller STAT3, som ligger uppströms om HERC1, förstärkte ytterligare cytostatikans dödande effekt. I möss krympte tumörer med mer än tre fjärdedelar när HERC1‑inhibering kombinerades med 5‑fluorouracil, betydligt mer än med någon av behandlingarna ensam.
Vad detta betyder för framtida behandlingar
Genom att koppla inflammatoriska signaler från tumörens omgivning till en molekylär brytare inne i stamcellslika cancerceller identifierar detta arbete HERC1 som en central aktör i tumörtillväxt, invasion och läkemedelsresistens vid huvud‑ och nackcancer. Enkelt uttryckt skickar fibroblaster runt tumören IL‑6‑signaler som slår på STAT3, vilket sedan ökar HERC1 och aktiverar tillväxt‑ och överlevnadsvägar i CD44‑positiva celler. Dessa celler blir bättre på att sprida sig och svårare att döda. Resultaten tyder på att läkemedel riktade mot HERC1 själv, eller mot IL‑6/STAT3/HERC1‑kedjan, skulle kunna försvaga dessa envisa celler, göra standardkemoterapier mer effektiva och i förlängningen minska återfall och metastaser hos patienter med aggressiva huvud‑ och nackcancerformer.
Citering: Jeong, E., Kim, H.L., Park, S. et al. HERC1 oncogene enhances stemness and tumorigenic potential in CD44+-derived organoids of head and neck squamous cell carcinoma through IL-6/STAT3 signaling. Oncogene 45, 1840–1855 (2026). https://doi.org/10.1038/s41388-026-03725-9
Nyckelord: huvud- och nackcancer, cancerceller med stamcellsegenskaper, tumörmikromiljö, kemoresistens, IL-6 STAT3-signalering