Clear Sky Science · nl
HERC1-oncogen versterkt stamcelachtige eigenschappen en tumorigen potentieel in CD44+-afgeleide organoïden van plaveiselcelcarcinoom van hoofd en hals via IL-6/STAT3-signaaltransductie
Waarom hardnekkige hoofd‑en‑halskankers ertoe doen
Hoofd‑en‑halskankers worden vaak behandeld met chirurgie, bestraling en chemotherapie, maar veel tumoren komen terug, zaaien uit of verliezen hun gevoeligheid voor medicijnen. Een belangrijke oorzaak is een kleine maar krachtige groep cellen in de tumor die zich gedraagt als stamcellen: ze vernieuwen zichzelf, zaaien nieuwe groei en trotseren behandeling. Deze studie onthult een nieuw moleculair "schakelaartje" genaamd HERC1 dat deze gevaarlijke cellen helpt gedijen, en laat zien hoe signalen van nabije ondersteunende cellen in de tumoromgeving de situatie verergeren. Inzicht in dit schakelaartje kan wijzen op slimmer manieren om terugval te voorkomen en de overleving te verbeteren.
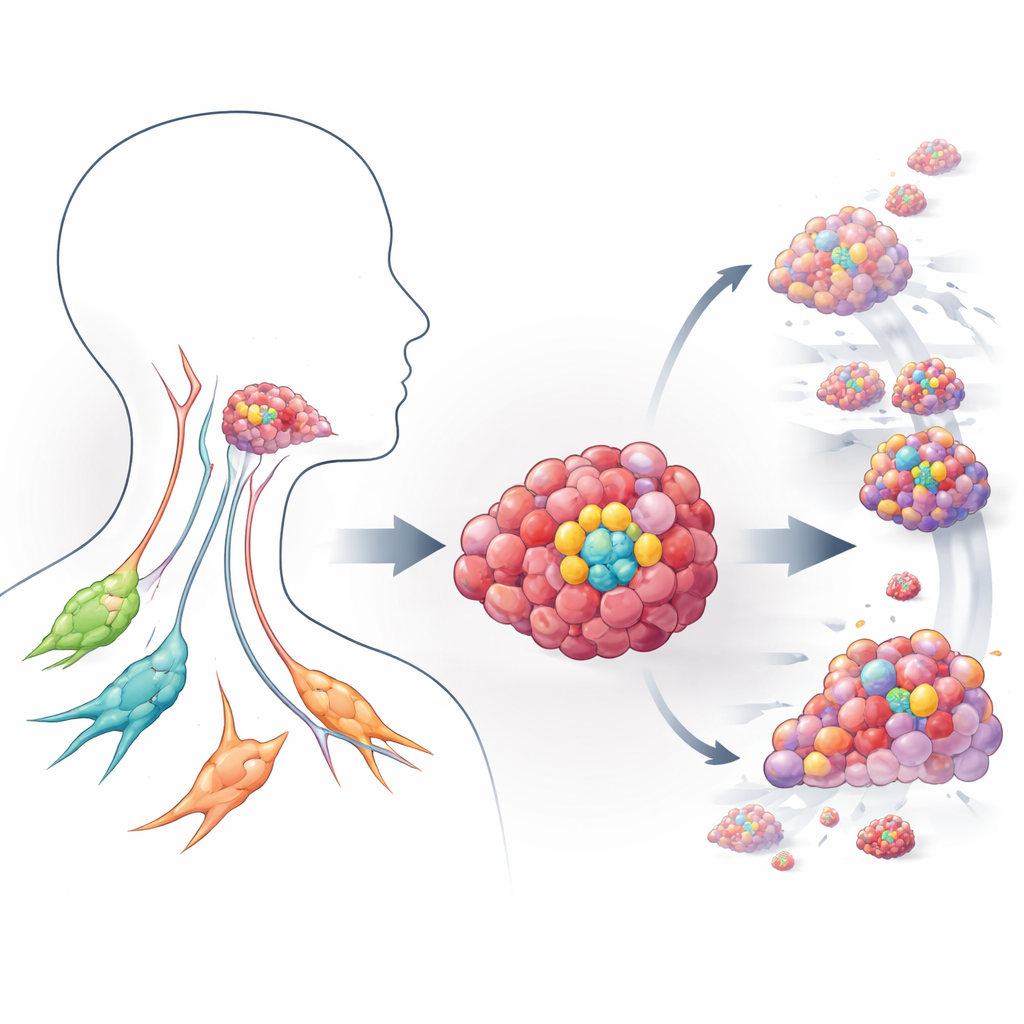
Een nadere blik op gevaarlijke tumor‑startercellen
De onderzoekers richtten zich op plaveiselcelcarcinoom van hoofd en hals, een van de meest voorkomende en moeilijk te behandelen kankersoorten wereldwijd. Binnen deze tumoren gedraagt een subset cellen die het oppervlakproteïne CD44 tot expressie brengt zich als stamcellen: ze kunnen zowel zelfvernieuwing als het voortbrengen van vele andere tumorcellen bewerkstelligen, en drijven zo groei, uitzaaiing en therapieresistentie aan. Met patiëntrelevante driedimensionale culturen, organoïden gekweekt uit CD44‑positieve tumorcellen, bouwde het team miniatuurversies van hoofd‑en‑halskankers in het laboratorium. Deze organoïden bootsen echte tumoren veel beter na dan platte cellagen, waardoor de wetenschappers konden observeren hoe stamcelachtige kankercellen met hun omgeving omgaan en reageren op medicijnen.
HERC1 geïntroduceerd: een verborgen helper van kankerstamcellen
HERC1 is een groot eiwit dat andere eiwitten helpt markeren voor afbraak in de cel en wordt in verband gebracht met hersenontwikkeling en genoomstabiliteit, maar de rol ervan in kanker was grotendeels onduidelijk. Door grote kankergenoomdatabanken te analyseren, vonden de onderzoekers dat tumoren met hoge niveaus van zowel HERC1 als CD44 vaker voorkwamen bij gevorderde hoofd‑en‑halskankers en geassocieerd waren met slechtere patiëntoverleving. In in het lab gekweekte CD44‑positieve sferoïden en organoïden verminderde het uitschakelen van HERC1 met genetische middelen sterk hun vermogen nieuwe sferen en organoïden te vormen, en verlaagde het sleutelmarkers van stamcelachtigheid zoals Sox2 en andere zelfvernieuwingsfactoren. Zelfs cellen die aanvankelijk geen CD44 hadden, werden meer stamcelachtig en vormden meer sferoïden wanneer HERC1 kunstmatig werd verhoogd, wat suggereert dat HERC1 helpt bij het creëren en behouden van deze agressieve celpopulatie.
Hoe de tumoromgeving invasie en uitzaaiing voedt
Tumoren groeien niet in isolatie. Ze worden omringd door ondersteunende cellen, waaronder fibroblasten, die kunnen worden geherprogrammeerd tot kankergeassocieerde fibroblasten die de tumor actief ondersteunen. De studie toont aan dat deze fibroblasten de ontstekingsboodschapper IL‑6 afgeven, die in CD44‑positieve kankercellen het signaaleiwit STAT3 activeert. Dit verhoogt op zijn beurt de HERC1‑activiteit en zet een downstream route in gang waarin ERK betrokken is, een bekende aanjager van celgroei en beweging. Samen versterken deze IL‑6–STAT3–HERC1–ERK‑keten de stamcelachtige eigenschappen van de kankercellen, moedigen ze een vormveranderingsproces aan dat met invasie geassocieerd is, en helpen ze migreren en nieuwe tumoren te vestigen in de longen van muismodellen. Wanneer HERC1 werd geblokkeerd, hadden tumoren bij dieren gladdere, minder invasieve randen en produceerden ze veel minder metastatische plekjes in afgelegen organen.
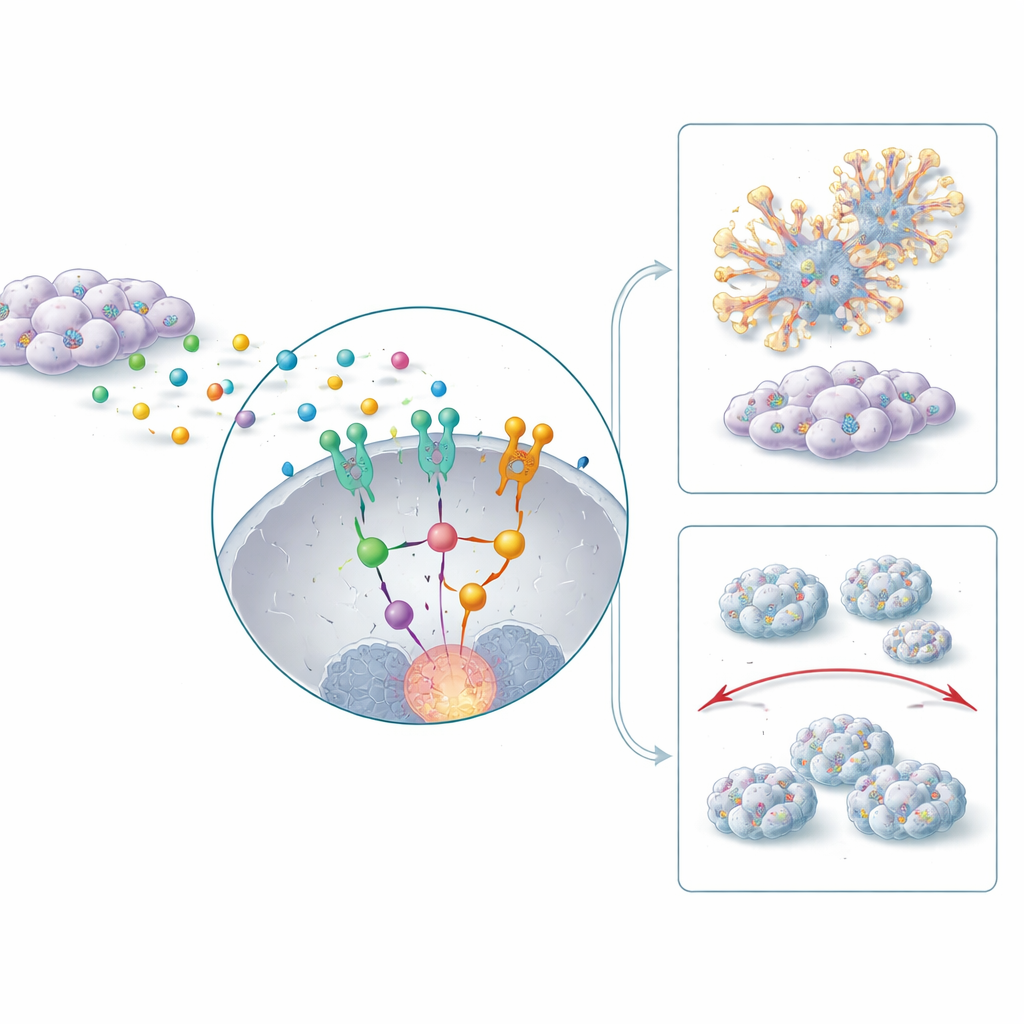
Waarom sommige tumoren chemotherapie weerstaan
Standaardmiddelen zoals cisplatine en 5‑fluorouracil zijn pijlers van de behandeling bij hoofd‑en‑halskanker, maar CD44‑positieve organoïden bleken uitzonderlijk moeilijk te doden met deze middelen. De onderzoekers ontdekten dat hoge HERC1‑niveaus samenhangen met een anti‑doodsprogramma in de cellen, met moleculen zoals Bcl‑2 die cellen helpen stress te overleven. Wanneer HERC1 werd gereduceerd, werden organoïden veel gevoeliger voor chemotherapie, met meer activatie van apoptotische enzymen en verlies van structurele integriteit. Het blokkeren van IL‑6 of STAT3, die stroomopwaarts van HERC1 liggen, versterkte het dodeffect van chemotherapie nog verder. Bij muizen verkleinde de combinatie van HERC1‑inhibitie met 5‑fluorouracil tumoren met meer dan driekwart, veel meer dan elk van beide benaderingen afzonderlijk.
Wat dit betekent voor toekomstige behandelingen
Door ontstekingssignalen uit de tumoromgeving te koppelen aan een moleculair schakelaartje binnen stamcelachtige kankercellen, identificeert dit werk HERC1 als een centrale speler in tumorgroei, invasie en medicijnresistentie bij hoofd‑en‑halskanker. Simpel gezegd: fibroblasten rond de tumor sturen IL‑6‑signalen die STAT3 inschakelen, wat vervolgens HERC1 verhoogt en groeigerichte en overlevingsroutes activeert in CD44‑positieve cellen. Deze cellen worden beter in het zich verspreiden en moeilijker te doden. De bevindingen suggereren dat geneesmiddelen gericht op HERC1 zelf, of op de IL‑6/STAT3/HERC1‑keten, deze hardnekkige cellen kunnen verzwakken, standaardchemotherapie effectiever kunnen maken en uiteindelijk terugval en metastase bij patiënten met agressieve hoofd‑en‑halskankers kunnen verminderen.
Bronvermelding: Jeong, E., Kim, H.L., Park, S. et al. HERC1 oncogene enhances stemness and tumorigenic potential in CD44+-derived organoids of head and neck squamous cell carcinoma through IL-6/STAT3 signaling. Oncogene 45, 1840–1855 (2026). https://doi.org/10.1038/s41388-026-03725-9
Trefwoorden: hoofdhalskanker, kankerstamcellen, tumormicro‑omgeving, chemoresistentie, IL-6 STAT3-signaleringsweg