Clear Sky Science · ru
Открывашка стыков позволяет лечить солидные опухоли CAR‑T клетками
Разрушая скрытые стены рака
Многие из самых опасных видов рака образуют солидные опухоли глубоко в теле, куда часто трудно добраться даже мощным новым иммунным терапиям. В этом исследовании рассматривается хитрый способ временно «расстегнуть» плотные швы между опухолевыми клетками, чтобы борющиеся с раком иммунные клетки, известные как CAR‑T клетки, наконец смогли проникнуть внутрь и выполнить свою работу. Работа предлагает стратегию, которая может сделать многообещающий класс терапий — сейчас успешный главным образом при заболеваниях крови — гораздо эффективнее против распространённых солидных опухолей.
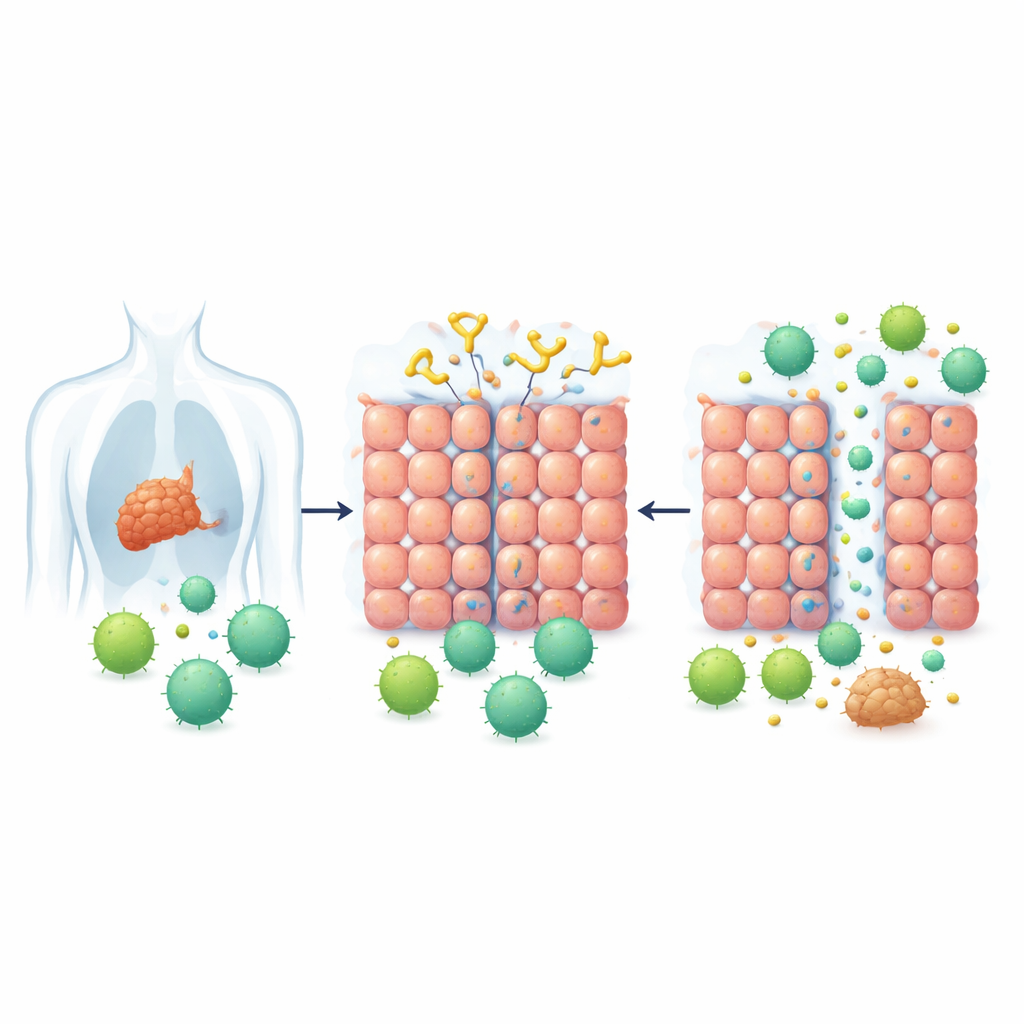
Почему некоторые опухоли не пускают лечение внутрь
Солидные опухоли не только растут; они также выстраивают защиту. Одной из важнейших защит является слой плотно связанных клеток, формирующих нечто вроде биологической кирпичной стены. Эти клеточно‑клеточные связи, или мостики, особенно прочны во многих раках эпителиального происхождения, таких как рак груди, лёгких, кожи, шейки матки и толстой кишки. Белок под названием десмоглеин‑2 (DSG2) помогает «запирать» эти соединения. Высокий уровень DSG2 характерен для нескольких типов опухолей и связан с устойчивостью к лечению, что затрудняет проникновение в опухоль как лекарств, так и иммунных клеток.
Ключевое отверстие, открытое вирусоподобным инструментом
Вдохновлённые тем, как некоторые вызывающие насморк вирусы проскальзывают между клетками, исследователи ранее создали серию белков, названных Junction Openers. Эти белки связывают DSG2 и временно ослабляют соединения между клетками. В этом исследовании команда сосредоточилась на улучшенной версии под названием JO‑4, которая значительно сильнее связывается с DSG2 и уже показала хорошую безопасность и направленность на опухоль в исследованиях на животных. Центральная идея была проста: если JO‑4 сможет кратковременно «раскрыть» стыки в солидных опухолях, то CAR‑T клетки — генетически модифицированные иммунные клетки, распознающие специфический маркер рака — смогут наконец проникнуть в опухолевую массу в больших количествах.
Проверка идеи на мини‑опухолях и мышах
Чтобы смоделировать реальные опухоли, учёные вырастили клетки рака груди в трёхмерные сферы‑сфероиды, крошечные шарики клеток, которые естественно образуют плотные соединения, как в человеческих опухолях. Они использовали CAR‑T клетки, нацеленные на HER2 — белок, обнаруживаемый в больших количествах на этих раковых клетках. Когда сфероиды предварительно обрабатывали JO‑4, CAR‑T клетки, нацеленные на HER2, проникали значительно глубже и в большем количестве, чем без JO‑4, тогда как CAR‑T клетки вне мишени, не распознававшие HER2, не получали такой выгоды. Важно, что сам по себе JO‑4 не убивал опухолевые клетки и не усиливал активность CAR‑T на плоских культурах, лишённых плотных соединений, что указывает на то, что его основной эффект состоял в открытии физических барьеров, а не в прямом отравлении клеток или общем чрезмерном стимулировании Т‑клеток.
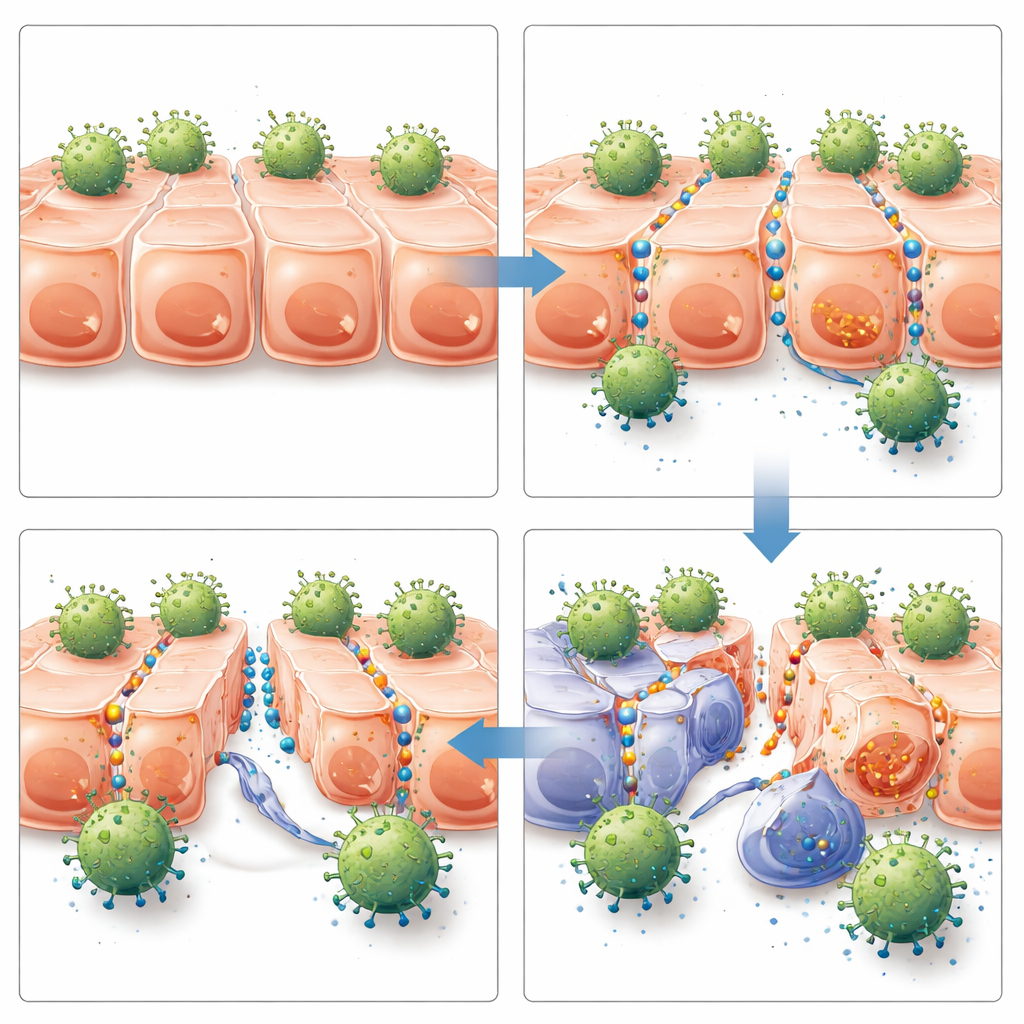
От лучшего доступа к лучшему контролю над опухолью
Следующий вопрос заключался в том, будет ли этот улучшенный доступ иметь значение в живом организме. Команда имплантировала человеческие клетки рака груди и яичников в иммунодефицитных мышей для формирования солидных опухолей. После того как опухоли достигли измеримого размера, мышам вводили либо CAR‑T клетки специфичные к HER2, либо вне‑мишенные CAR‑T, либо не вводили CAR‑T — в сочетании с JO‑4 или контрольной обработкой. Только сочетание HER2‑направленных CAR‑T клеток и JO‑4 обеспечило сильный и продолжительный контроль роста опухоли в обеих моделях. Мыши, получившие эту комбинацию, имели больше CAR‑T клеток внутри опухолей, более выраженные признаки активации Т‑клеток в опухоли, но не в селезёнке, медленнее рост опухолей и значительно более длительную выживаемость. JO‑4 сам по себе или в сочетании с вне‑мишенными CAR‑T клетками не давал значимого эффекта, что подчёркивает зависимость результата от целенаправленной иммунной атаки после открытия стыков.
Что это может означать для будущей онкологической помощи
В сумме результаты показывают, что временное ослабление швов между опухолевыми клетками может коренным образом изменить эффективность CAR‑T терапии против солидных опухолей. Позволяя целенаправленным CAR‑T клеткам проникать в ядро опухоли и оставаться там активными, комбинированная терапия с JO‑4 улучшала уничтожение опухоли и выживаемость в моделях на животных. Если аналогичные результаты подтвердятся у людей, этот подход может снизить требуемые дозы CAR‑T клеток, сократить сложные этапы их производства и потенциально работать в сочетании с другими иммунотерапиями, такими как ингибиторы контрольных точек. Проще говоря, исследование предполагает, что открытие физических дверей опухоли может быть так же важно, как и вооружение иммунной системы для борьбы с ней.
Цитирование: Reed, S.J., Sharma, S., Novák, C. et al. Junction opener enables CAR T cell treatment of solid tumors. Sci Rep 16, 12529 (2026). https://doi.org/10.1038/s41598-026-43093-8
Ключевые слова: CAR‑T клетки, солидные опухоли, барьеры опухоли, junction opener, иммунотерапия рака