Clear Sky Science · de
Verbindungsöffner ermöglicht CAR-T-Zelltherapie bei soliden Tumoren
Die verborgenen Mauern des Krebses niederreißen
Viele der gefährlichsten Krebserkrankungen bilden im Körper feste Tumoren, in die leistungsstarke neue Immuntherapien oft schwer vordringen. Diese Studie untersucht einen schlauen Weg, die engen Nähte zwischen Tumorzellen vorübergehend „aufzuzippen“, damit krebsbekämpfende Immunzellen, sogenannte CAR‑T‑Zellen, endlich eindringen und ihre Arbeit tun können. Die Arbeit schlägt eine Strategie vor, die eine vielversprechende Therapieklasse — bisher vor allem bei Blutkrebs erfolgreich — gegen häufige solide Tumoren deutlich wirksamer machen könnte.
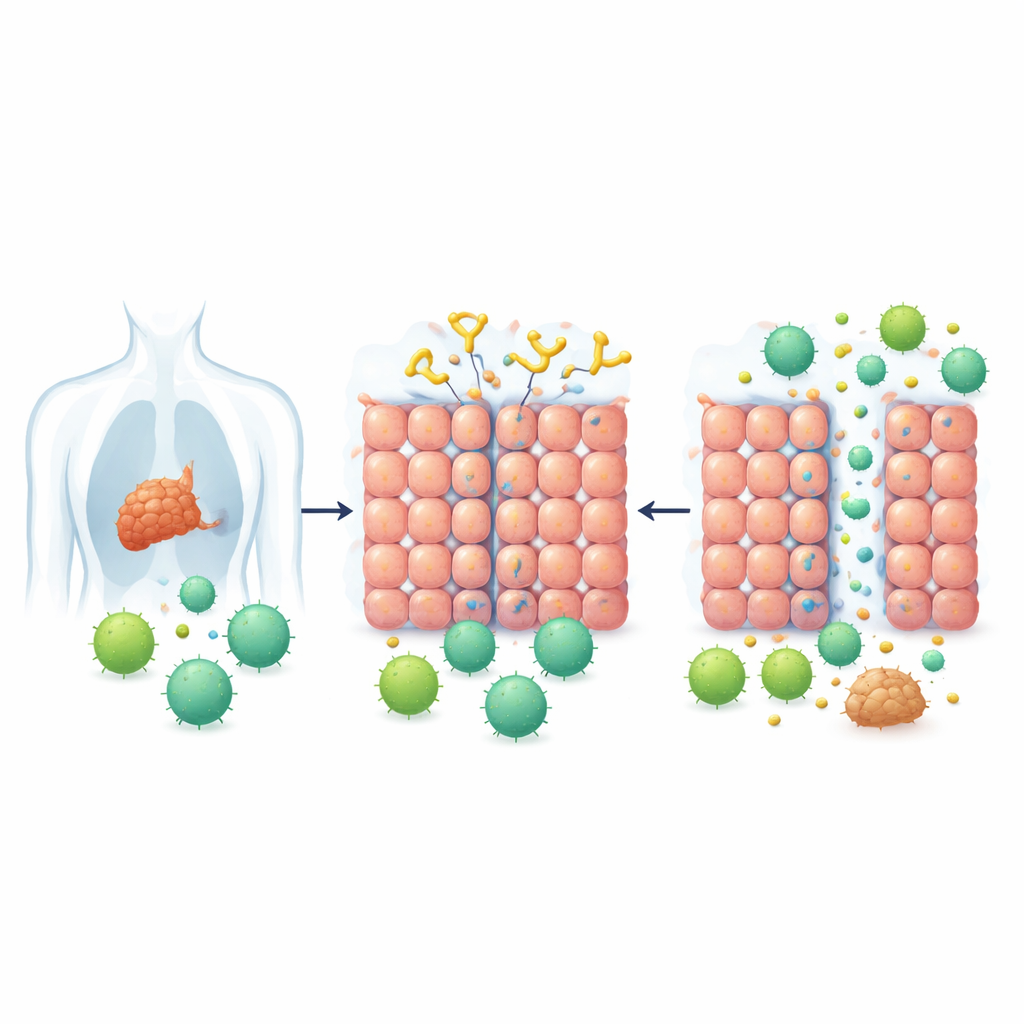
Warum manche Tumoren Behandlungen abhalten
Solide Tumoren wachsen nicht nur, sie bauen auch Abwehrmechanismen auf. Eine der wichtigsten ist eine Schicht eng verbundener Zellen, die eine Art biologischer Ziegelmauer bildet. Diese Zell‑Zell‑Verbindungen, sogenannte Junctions, sind besonders stark in vielen Krebsarten, die aus epithelialen Geweben entstehen, etwa Brust-, Lungen-, Haut-, Gebärmutterhals‑ und Darmkrebs. Ein Protein namens Desmoglein 2 (DSG2) hilft, diese Verbindungen zusammenzuschließen. Hohe DSG2‑Spiegel sind in mehreren Tumortypen häufig und stehen im Zusammenhang mit Therapieresistenz, wodurch Tumoren sowohl für Medikamente als auch für Immunzellen schwerer durchdringbar werden.
Ein Schlüsselloch, geöffnet durch ein von Viren inspiriertes Werkzeug
Inspiriert davon, wie bestimmte erkältungsähnliche Viren zwischen Zellen schlüpfen, entwickelten Forschende früher eine Reihe von Proteinen, sogenannte Junction Openers. Diese Proteine binden an DSG2 und lockern die Verbindungen zwischen Zellen kurzzeitig. In dieser Studie konzentrierte sich das Team auf eine verbesserte Version namens JO‑4, die eine deutlich stärkere Bindung an DSG2 aufweist und in Tierversuchen bereits gutes Sicherheits‑ und Tumor‑Targeting‑Verhalten gezeigt hatte. Die zentrale Idee war einfach: Wenn JO‑4 die Junctions in soliden Tumoren für kurze Zeit öffnen kann, könnten CAR‑T‑Zellen — gentechnisch veränderte Immunzellen, die ein spezifisches Krebsmerkmal erkennen — möglicherweise in großer Zahl in die Tumormasse eindringen.
Idee getestet in Mini‑Tumoren und Mäusen
Um echte Tumoren nachzubilden, züchteten die Wissenschaftler Brustkrebszellen zu dreidimensionalen Sphäroiden, winzigen Zellkugeln, die von Natur aus enge Junctions wie in menschlichen Tumoren bilden. Sie setzten CAR‑T‑Zellen ein, die auf HER2 abzielen, ein Protein, das auf diesen Krebszellen in hoher Konzentration vorkommt. Wurden die Sphäroide mit JO‑4 vorbehandelt, drangen HER2‑spezifische CAR‑T‑Zellen deutlich tiefer und in größerer Zahl ein als ohne JO‑4, während nicht‑zielgerichtete CAR‑T‑Zellen ohne HER2‑Erkennung keinen solchen Vorteil zeigten. Wichtig war, dass JO‑4 allein die Tumorzellen nicht abtötete und die CAR‑T‑Aktivität auf flachen Zellschichten ohne enge Junctions nicht steigerte — dies deutet darauf hin, dass die Hauptwirkung darin bestand, physische Barrieren zu öffnen, und nicht darin, Zellen direkt zu vergiften oder T‑Zellen allgemein zu überstimulieren.
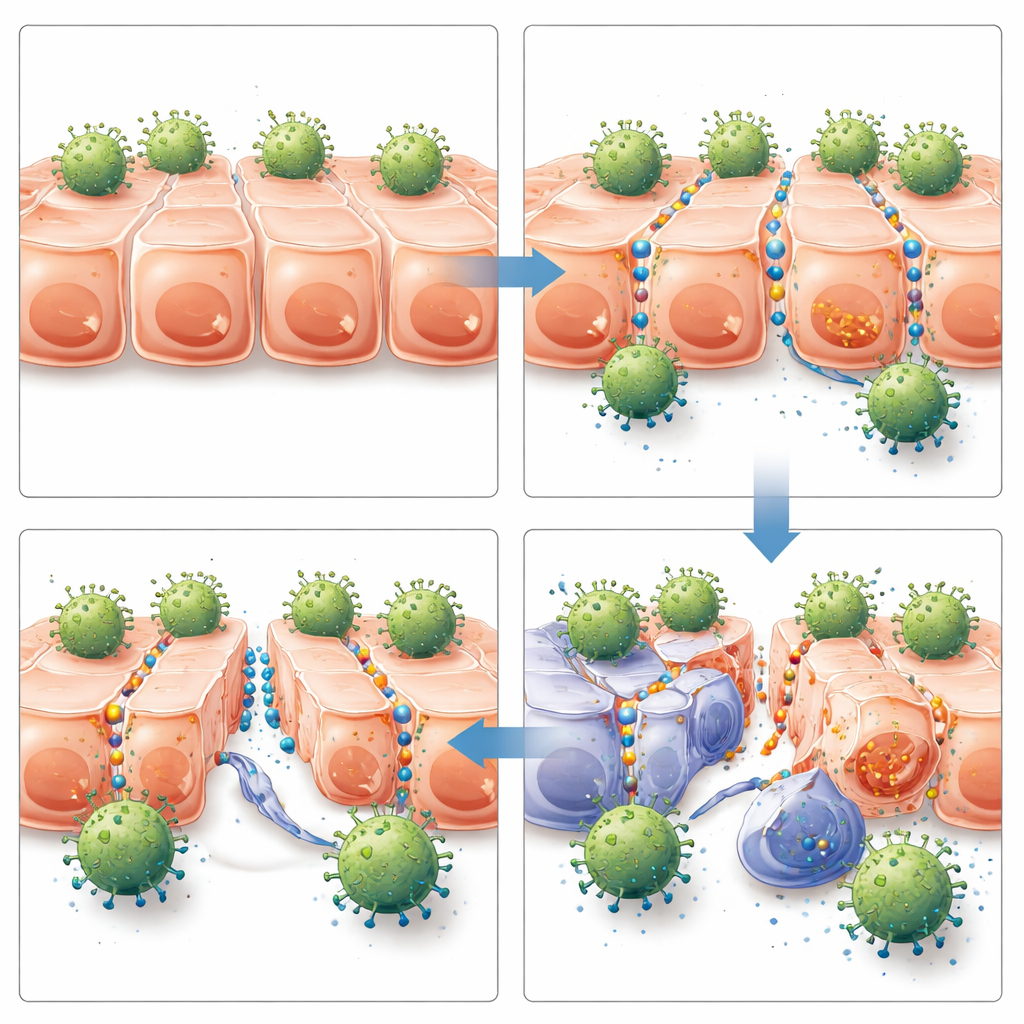
Von besserem Zugang zu besserer Tumorkontrolle
Die nächste Frage war, ob dieser verbesserte Zugang in lebenden Tieren eine Rolle spielt. Das Team implantierte humane Brust‑ und Eierstocktumorzellen in immundefiziente Mäuse, damit sich solide Tumoren bildeten. Nachdem die Tumoren eine messbare Größe erreicht hatten, erhielten die Mäuse entweder HER2‑spezifische CAR‑T‑Zellen, nicht‑zielgerichtete CAR‑T‑Zellen oder keine CAR‑T‑Zellen — jeweils kombiniert mit JO‑4 oder Kontrollbehandlungen. Nur die Kombination aus HER2‑gerichteten CAR‑T‑Zellen und JO‑4 erzeugte in beiden Tumormodellen eine starke und anhaltende Kontrolle des Tumorwachstums. Mäuse mit dieser Kombination hatten mehr CAR‑T‑Zellen in ihren Tumoren, stärkere Anzeichen für T‑Zell‑Aktivierung im Tumor, jedoch nicht in der Milz, langsameres Tumorwachstum und eine signifikant verlängerte Überlebenszeit. JO‑4 allein oder in Kombination mit nicht‑zielgerichteten CAR‑T‑Zellen brachte keinen nennenswerten Nutzen, was bekräftigt, dass die Wirkung von einem gezielten Immunangriff abhängt, sobald die Junctions geöffnet sind.
Was das für die künftige Krebsbehandlung bedeuten könnte
Insgesamt zeigen die Ergebnisse, dass das vorübergehende Lockern der Nähte zwischen Tumorzellen die Wirksamkeit von CAR‑T‑Zellen gegen solide Tumoren grundlegend verändern kann. Indem zielgerichtete CAR‑T‑Zellen in den Tumorkern eindringen und dort aktiv bleiben können, verbesserte die JO‑4‑Kombinationstherapie Tumorzerstörung und Überleben in Tiermodellen. Wenn sich vergleichbare Ergebnisse beim Menschen bestätigen, könnte dieser Ansatz die benötigten CAR‑T‑Zell‑Dosen reduzieren, komplexe Herstellungsprozesse verkürzen und möglicherweise mit anderen Immuntherapien wie Checkpoint‑Inhibitoren kombinierbar sein. Vereinfacht gesagt deutet die Studie darauf hin, dass das Öffnen der physischen Türen eines Tumors genauso wichtig sein kann wie das Bewaffnen des Immunsystems, um ihn zu bekämpfen.
Zitation: Reed, S.J., Sharma, S., Novák, C. et al. Junction opener enables CAR T cell treatment of solid tumors. Sci Rep 16, 12529 (2026). https://doi.org/10.1038/s41598-026-43093-8
Schlüsselwörter: CAR-T-Zellen, solide Tumoren, Tumorbarrieren, Verbindungsöffner, Krebsimmuntherapie